Болит голова после чмт
Практически каждому современному человеку знакома головная боль. Многие настолько привыкли к этому, что при ее возникновении автоматически выпивают обезболивающее, и продолжают спокойно заниматься своими делами.
Такой алгоритм поведения в корне неправильный, поскольку боль является весьма характерным симптомом, свидетельствующим о серьезных проблемах. Постоянное «игнорирование» таких сигналов организма, может привести к последующей необходимости дорогостоящего и длительного лечения.

Мужчина жалуется на головные боли после сотрясения
Боль в голове, независимо от места ее локализации, может свидетельствовать как о банальном переутомлении, так и о серьезных проблемах, при которых врачебное вмешательство становится необходимым. Особого внимания требует болевой синдром, развивающийся после перенесенной травмы, не имеющий четких границ, часто переходящий на глаза. В отличие от боли, к примеру, развивающейся в результате психоэмоциональных перегрузок, посттравматический болевой синдром нельзя оставлять без внимания. Болевой синдром после черепно-мозговой травмы (ЧМТ) может быть двух видов – острый и хронический.
Острая головная боль после ЧМТ
Острая боль диагностируется если со времени травмы головы прошло менее 8-ми недель. Как правило, она возникает сразу после травматического воздействия и сохраняется на протяжении 1-2 недель с постепенным угасанием. По статистике, более 90% людей, имеющих в анамнезе ЧМТ, впоследствии страдают хроническими головными болями.
Причины острой посттравматической боли достаточно разнообразны – от непосредственно травм мягких тканей головы или шеи, до нарушения ликвородинамики. При тяжелой травме, когда речь идет как минимум об ушибе мозга, часто диагностируются кровоизлияния (внутричерепные гематомы), возникают структурные изменения тканей мозга.
Сотрясение головного мозга
После легкой или средней черепно-мозговой травмы болевой синдром носит постоянный характер и держится несколько дней подряд. Он сопровождается головокружением, тошнотой или рвотой – чем серьезнее травма, тем интенсивнее эта симптоматика. Может присоединяться болезненность в глазах. При соблюдении не самого строгого постельного режима и адекватной терапии болевой синдром быстро уходит, и человек может вернуться к прежнему ритму жизни.
Ушиб головного мозга
Более серьезная патология, требующая стационарного лечения и постоянного врачебного наблюдения. Ушиб сопровождается отеком, приводящим к образованию участков мозга с нарушенной циркуляцией крови. Могут наблюдаться единичные кровоизлияния небольших размеров. Ушиб мозга сопровождается потерей сознания, а болевой синдром присоединятся сразу после его восстановления. Головная боль локализуется на стороне травмы, к ней часто присоединяется неврологическая симптоматика, к примеру, парезы, афазия.
Субарахноидальное кровоизлияние
Отмечается при тяжелых ЧМТ, а сама головная боль образуется из-за раздражения мозговых структур аллогенными веществами, продуцирование которых резко возрастает при травме. Пациенты тяжело переносят такое состояние, поскольку оно характеризуется значительной тяжестью и практически всегда сопровождается частой рвотой, сильным головокружением, болью в глазах, лихорадкой и присоединением менингеального синдрома.
Внутричерепная гематома
Если после черепно-мозговой травмы образуется гематома, сдавливающая оболочки мозга, вся присоединяющаяся симптоматика будет зависеть от конкретной локализации патологического процесса. Состояние пациента тяжелое, помимо интенсивной боли, носящей распирающий характер, часто с иррадиацией в глаза, отмечается тошнота и рвота, неврологическая симптоматика, нарушения сознания или психические расстройства. Характерно, что с течением времени симптоматика не ослабевает, а носит нарастающий характер. При внимательном взгляде на глаза пациента можно заметить разную величину зрачков.

Отличия разных видов внутричерепных гематом
Диагностика – качество и оперативность на первом месте
Несмотря на то что болевой синдром после черепно-мозговой травмы становится практически неизбежным, его интенсивность и характер различается, поэтому для точной постановки диагноза используется весь доступный арсенал методов:
- оценка неврологического статуса;
- определение длительности и характера болевого синдрома;
- лабораторное исследование ликвора (спинномозговой жидкости);
- рентгенологическое обследование;
- компьютерная и магнитно-резонансная томография.
Очень важным моментом становится динамическое наблюдение за пациентом после получения им черепно-мозговой травмы. Часто случается так, что ЧМТ получает человек, с уже имеющейся органической патологией головного мозга, к примеру, с опухолью, о которой сам пациент не подозревает. В таком случае после стандартного курса лечения состояние пациента практически не улучшается.
Хроническая головная боль после ЧМТ
После того как миновал острый период черепно-мозговой травмы, головные боли нередко становятся хроническими, и «сопровождают» человека практически всю жизнь. Хроническая боль также классифицируется, и сейчас принято выделять следующие ее виды:
- боль напряжения;
- мигренеподобная;
- неврологический болевой синдром;
- цервикогенная.

Если головная боль сохраняются свыше 8 недель после ЧМТ, то она расценивается как хроническая
Если острая боль, возникающая после черепно-мозговой травмы, имеет достаточно ясные характеристики, то хроническая посттравматическая четких «рамок» не имеет, поэтому диагностируется она не всегда точно и оперативно. При хроническом характере этого синдрома после травмы, пациенты описывают ее по-разному – резкая, острая, тупая, пульсирующая, давящая, отдающая в глаза. Локализация также сильно отличается, и в основном человек затрудняется с точным ответом, поскольку ощущения чаще мигрируют, чем остаются на одном месте. Часто болезненность отмечается в глазах.
Отличаются и временные рамки приступа, который может продолжаться от нескольких часов, до нескольких дней. При отсутствии лечения или после чрезмерных физических и психоэмоциональных нагрузок отмечается повышение частоты и продолжительности приступов. Многие пациенты, страдающие хроническими головными болями после черепно-мозговой травмы, становятся метеозависимыми. В момент приступа нередко присоединяется неврологическая симптоматика (нарушение чувствительности кожных покровов, тики, парезы, покраснение глаз). Патофизиологические механизмы возникновения хронической боли после ЧМТ до сих пор окончательно не изучены.
Источник

Посттравматическая головная боль возникает после травмы головы или шеи. В самом деле, головная боль является наиболее распространенным симптомом, который люди испытывают после даже легкой черепно-мозговой травмы.
Боль может начаться сразу или через неделю после травмы. У многих пациентов, особенно тех, у кого была тяжелая травма, головные боли могут быть проблемой в течение нескольких месяцев, лет или на всю жизнь. Если головные боли развиваются в течение 2 недель после травмы, и сохраняются в течение более чем нескольких месяцев, то считается, что это хроническая фаза посттравматической головной боли. Иногда у пациентов головные боли появляются только через несколько месяцев после травмы, но, как правило, головные боли обычно начинаются в течение нескольких часов или дней после травмы.
Прогнозировать возможность развития хронической посттравматической головной боли у пациентов, перенесших травмы, очень сложно. В целом, у пациентов, с уже существующей головной болью или наличием мигрени, риск выше. Пациенты с отягощенным семейным анамнезом мигрени могут подвергаться повышенному риску развития хронических головных болей. Тяжесть травмы может также помочь в прогнозировании, но многие пациенты терпят в течение месяцев или лет сильные головные боли после тривиальной травмы головы. Авто столкновения с ударом сзади, без травмы головы, обычно приводят к развитию сильных головных болей и болям в шее. Такие факторы, как угол удара, где пациент сидел в машине, и куда пришелся вектор силы на голову являются ключевыми элементами в развитии головных болей.
Головные боли, как правило, бывают двух типов:
- по типу ГБН, которые могут быть ежедневными или эпизодическими
- головные боли мигренозного характера, которые, как правило, более серьезные.
У некоторых пациентов, посттравматические мигренозные боли могут быть серьезной проблемой, с периодическими сильными головными болями продолжительностью от часов до дней. У других пациентов, головная боль напряжения является преобладающей проблемой. У многих пациентов с ПТГБ боли могут иметь смешанный характер.
Окципитальная боль часто ассоциируется с болью в шее, и обычно имеет мышечное происхождение.
Виды травм, которые вызывают посттравматические головные боли
- Насилие
- Автомобильные аварии
- Падение
- Спортивные травмы
Симптомы
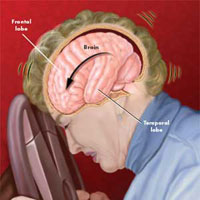
- Головная боль
- Боль в шее
- Головные боли усиливаются при нагрузке, кашле, наклонах или движениях головы
- Головокружение
- Двоение в глазах
- Нарушения памяти
- Потеря аппетита
- Нарушения слуха
- Тошнота и рвота
- Изменения обоняния или вкуса
- Проблемы с концентрацией внимания
- Звон в ушах
- Чувствительность к шуму
- Чувствительность к свету
- Тревога
- Депрессия
- Проблемы со сном
- Мышечные спазмы в голове, шее, спине и плечах
- Усталость
Диагностика
Международное общество головной боли определяет критерии посттравматической головной боли, такие как:
- Головная боль, которая не имеет типичных характеристик и удовлетворяет критериям С и D
- Наличие травмы головы со всеми из следующих симптомов:
- Без и с потерей сознания, которая длилась не более 30 минут
- Оценка по Шкале комы Глазго(-которая используется для оценки уровня сознания после мозговая травма с повреждением) равна или больше, чем 13
- Симптомы, которые диагностированы как сотрясение мозга
- Головная боль развивается в течение семи дней после черепно-мозговой травмы
- Один или другой из следующих признаков:
- Головная боль проходит в течение трех месяцев после травмы головы
- Головная боль не исчезла, но травма была менее чем три месяца назад
Для диагностики этого вида головной боли, как правило, используется такие виды исследований как МРТ, КТ, ПЭТ, ЭЭГ, так как необходима четкая визуализация морфологических изменений в тканях головного мозга и исключение состояний угрожающих жизни человека.
Лечение
Медикаменты являются краеугольным камнем лечения. В течение первых трех недель головной боли, как правило, используются абортивные лекарства. Если головные боли продолжаются после трех недель, то назначается дополнительная терапия.
Абортивная терапия
Выбор абортивной терапии зависит от типа головной боли. Основные лекарства для лечения посттравматических головных болей по типу головных болей напряжения типа являются анальгетики, НПВС. Миорелаксанты более эффективны при ПТГБ, чем при обычных головных болях напряжения, из-за наличия шейного мышечного спазма. Но эти препараты рекомендуется принимать только в течение 1-2 недель. Если же боли сохраняются, то в таком случае необходимо подключать профилактическое лечение. Если посттравматические головные боли имеют мигренозный характер,то используются те же препараты, что при и мигрени. Противорвотные препараты эффективны для многих пациентов. Первичные абортивные мигрени включают: Excedrin, аспирин, напроксен (Naprosyn или Anaprox), ибупрофен (Motrin), кеторолак (Toradol), Midrin, Norgesic Форте, Butalbital, Эрготамины, Суматриптан, кортикостероиды, наркотики и седативные средства.
Профилактическое лечение
В течение первых 2- 3 недель в период после травмы, как правило, применяются абортивные препараты, такие как противовоспалительные средства. Большинству пациентов не нужно ежедневно принимать профилактические лекарства, и посттравматические головные боли постепенно уменьшаются с течением времени.
Наиболее часто для профилактического лечения используются антидепрессанты, особенно амитриптилин (Elavil) или нортриптилин (Pamelor) и бета-блокаторы. НПВС препараты часто имеют двойное назначение, функционируя как абортивное и профилактическое лечение. Антидепрессанты, которые обладают седативным действием, особенно амитриптилин, часто уменьшают ежедневные головные боли и одновременно нормализуют сон. В тяжелых случаях необходимо использовать как бета-блокаторы,так и антидепрессанты. Немедикаментозные методы лечения могут включать различные физиопроцедуры и иглорефлексотерапию.
Источник
Повреждения ЦНС в общей структуре травм составляет 30—40% и занимают первое место среди причин смерти от травм.
К закрытым формам черепно-мозговой травмы (ЧМТ) относят повреждения без нарушения целости покровов головы или раны мягких тканей без повреждения апоневроза, к открытым — перелом костей свода черепа с ранением прилежащих тканей, перелом основания черепа с кровотечением или ликвореей, а также раны мягких покровов головы с повреждением апоневроза.
При нарушении целости твердой мозговой оболочки открытую травму называют проникающей.
Понятие механизма ЧМТ может включать разные смысловые значения. Механизм нанесения ЧМТ указывает на обстоятельства травмы и особенности воздействия травмирующего фактора на голову, например: дорожно-транспортное происшествие, падение, преднамеренный удар по голове. При этом принимается во внимание сила нанесения травмы, масса и форма травмирующего предмета, особо рассматриваются огнестрельные ранения.
Понятие механизм действия травмы на внутричерепные структуры включает особенности направления и распределения действия механической энергии сил ускорения-торможения, что приводит к первичным внутричерепным повреждениям.
Они разделяются на диффузные и очаговые. Диффузное аксональное повреждение является результатом структурных и функциональных нарушений аксонов белого вещества, соединяющих ствол с полушариями и полушария между собой.
Легкое диффузное аксональное повреждение может быть субстратом сотрясения мозга, тяжелое — сопровождается нарушением деятельности как полушарий, так и ствола, расстройством сознания (до глубокой комы), витальных функций и приводит к высокой летальности. Некоторые авторы рассматривают тяжелое диффузное аксональное повреждение как особую форму ушиба мозга.
Очаговые формы ЧМТ вкпючают очаговые ушибы и размозжения, очаговые и множественные внутримозговые и оболочечные гематомы. Первичные очаговые повреждения развиваются по механизму удара и «противоудара» [до 75%] [Потапов АА. и др., 2003].
Понятие патогенетические механизмы ЧМТ включает факторы вторичного повреждения, являющиеся следствием первичных факторов. К внутричерепным факторам вторичного поражения относят диффузные и очаговые цереброваскулярные расстройства (вазопаретическое увеличение внутричерепного кровенаполнения, спазм мозговых артерий, ишемия), нарушение внутричерепного давления (обычно ВЧГ), ликвородинамики, отек и дислокация мозга.
К внечерепным факторам, способствующим повреждению головного мозга, относят артериальную гипотензию, изменения кислотно-основного состояния (КОС) (втом числе гипер- и гипокапния), осмолярности (в том числе гипер- и гипонатриемия), нарушение углеводного обмена, ДВС-синдром, гипертермия. Систолическое давление ниже 90 мм рт. ст., рС02 > 45 мм рт. ст., рС02
Следует учитывать различие понятий «тяжесть ЧМТ» и «тяжесть состояния пострадавшего при ЧМТ» (ТСП). Первое дает более обобщенную характеристику, определяется как механизмом нанесения травмы, так и анатомическим первичным повреждением внутричерепных структур. По критериям «шкалы комы Глазго» (ШКГ) легкая ЧМТ соответствует 13—15 баллам, ЧМТ средней тяжести — 9—12 баллам, тяжелая — 3—8 баллам.
Понятие ТСП определяется совокупным влиянием факторов первичного и вторичного повреждения, а также присоединяющимися факторами внечерепных нарушений. При оценке ТСП учитывают: 1) состояние сознания; 2) функцию жизненно важных органов; 3) неврологические расстройства, их выраженность и динамику (см. таблицу).
Таблица для определения тяжести состояния больных с ЧМТ [из справочника «Нейротравматология» под ред. А.Н. Коновалова, Л.Б. Лихтермана, А.А. Потапова, 1994]
Состояние пострадавшего | Унифицированные критерии тяжести состояния (предел нарушений) | ||||
Состояние сознания | Состояние жизненно важных функций | Очаговые симптомы | |||
вторичные (дислокационные, дисциркуляторные и др.) | первичные | ||||
1 | Удовлетворительное | Ясное | Нарушения отсутствуют | Отсутствуют | Отсутствуют или мягко выражены |
2 | Средней тяжести | Ясное или умеренное оглушение | Возможна брадикардия | Отсутствуют | Полушарные и краниобазальные симптомы, чаще избирательные |
3 | Тяжелое | Глубокое оглушение или сопор | Нарушены, преимущественно умеренно по 1-2 показателям | Единичные, негрубо выраженные | Могут быть грубо выражены полушарные и краниобазальные симптомы раздражения и выпадения |
4 | Крайне тяжелое | Умеренная или глубокая кома | Грубо нарушены по нескольким параметрам | Множественные, выраженные четко, чаще тенториального уровня | Множественные очаговые симптомы |
5 | Терминальное | Терминальная кома | Катастрофическое | Двухсторонний фиксированный мидриаз | Перекрыты общемозговыми и стволовы-ми нарушениями |
Для диагностики ЧМТ и ее осложнений применяют краниографию, Эхо-ЭГ, ангиографию, КТ, МРТ, транскраниальную допплерографию, при отсутствии противопоказаний (дислокация, отек мозга) — люмбальную пункцию для оценки ВЧД и состава СМЖ. Наиболее информативна КТ.
Она выявляет очаги ушиба мозга, отек и дислокацию, наличие геморрагических осложнений, позволяет отграничить очаговые ушибы от диффузных аксональных повреждений, характеризующихся увеличением объема мозга и сдавлением желудочковой системы (массэффект). Если КТ не дает достаточных для диагноза данных, применяют ангиографию или МРТ У больных с черепно-мозговой травмой, в том числе и находящихся в коме, все диагностические и хирургические манипуляции следует осуществлять под местной или общей анестезией.
Из сказанного выше следует, что патогенетический тип головной боли при ЧМТ может иметь разную природу. В некоторых случаях головная боль может быть связана только с локальным повреждением перикраниальных мягких тканей и апоневроза, в других случаях проявляется в виде ГБН или ГБМН, является результатом краниоцеребральной ангиодистонии и, наконец, может быть связана преимущественно с изменением внутричерепного давления и ликвородинамическими нарушениями.
Во многих случаях в связи с особенностями ЧМТ механизмы головной боли могут быть отнесены к смешанному патогенетическому типу. В дальнейшем изложении большее внимание будет уделено головной боли при ЧМТ, связанной преимущественно с изменениями ВЧД и нарушением ликвородинамики.
Сотрясение мозга
Среди больных с черепно-мозговой травмой наибольшую группу составляют больные с сотрясением мозга. Так, поданным Е.М. Боевой (1968), из 3200 больных с острой черепно-мозговой травмой у 68% было сотрясение, у 25% — ушиб и у 7% — сдавление мозга. Головная боль отмечается у 92% больных с сотрясением мозга, причем у части пациентов прослеживается определенная корреляция между тяжестью травмы и интенсивностью головной боли [Иргер И.М., 1962].
Внутричерепное давление у больных с сотрясением мозга в первые дни остается нормальным в 65% случаев, у 23% больных отмечается ликворная гипертензия и у 22% — гипотензия. На 2—3-й неделе после травмы гипертензия обнаруживается лишь у 14% больных, а гипотензия— у 41% [Арутюнов А.И., 19551]. Флюктуация внутричерепного давления обусловлена изменением секреции спинномозговой жидкости, колебанием внутричерепного кровенаполнения и венозного оттока. В большинстве случаев наибольшая гипертензия наблюдается на 4—7-й день после травмы [Зограбян С.Г., 1955; Юрищев Е.П. и др., 1983; Bruce D.A. et al., 1981].
Гипертензионная головная боль при сотрясении мозга распирающая, с тупой тяжестью в голове, нередко сопровождается повышенной чувствительностью к яркому гнету, громким звукам. Больные быстро истощаются, снижается концентрация внимания, повышается физическая утомляемость. Гипертензионная головная боль облегчается после спинномозговой функции. У лиц, страдавших вегетососудистой дистонией до травмы, ее признаки усиливаются.
Следует подчеркнуть, что лишь у части больных ликвородинамическая головная боль после травмы имеет гипертензионный генез, у других она связана со снижением давления спинномозговой жидкости. Назначать дегидратирующие средства подряд всем больным, перенесшим травму, нельзя.
Гипотензионная боль возникает или усиливается в вертикальном положении, у некоторых больных выявляется при движениях головы или попытке принять более высокое положение на подушках. С.Г. Зограбян (1955) описал симптом «опущенной головы»: у больного, лежащего без подушки (или при небольшом подъеме ножного конца кровати), головная боль уменьшается.
Нередко эти больные в первые дни постельного режима не предъявляют никаких жалоб и настаивают на активации, но при расширении режима у них появляется головная боль, усиливающаяся при сотрясениях головы, в частности при ходьбе. При ликворной гипотензии утрачивается эффект «ликворной подушки», увеличивается смещение внутричерепных структур, при движениях головы «каждый шаг отдает в голову». Это снова заставляет их лечь в постель. При подобной динамике головной боли необходимо отменить дегидратирующие средства.
Ликворная гипотензия наступает в результате угнетения секреторной способности сосудистых сплетений или при потере спинномозговой жидкости через трещины в основании черепа — ликворея [Бабчин И.С, 1958]. В последнем случае некоторые авторы называют головную боль «дренажной» [Штульман Д.Р. и др., 1971]. Следует помнить, что снижение давления спинномозговой жидкости, выявляемое при поясничной пункции, служит показателем внутричерепной гипотензии лишь тогда, когда ликвородинамические пробы подтверждают свободную проходимость субарахноидального пространства.
Шток В.Н.
Опубликовал Константин Моканов
Источник

