Болит горло стреляющая боль в голове
Главная > Виды боли > Причины прострела в голове: простреливающая краниалгия
Иван Дроздов 23.05.2019
Простреливающая краниалгия – это импульсивная острая боль, которая в виде кратковременных приступов проявляется неожиданно, без влияния провоцирующих факторов. Стреляющие боли в голове не являются самостоятельным заболеванием, а выступают симптомом патологий. Они возникают при нарушении или поражении структуры периферических нервов, вызванном травмами или развивающимися воспалительными процессами.
При проявлении систематических стреляющих болей в области головы необходимо оперативно выявить причины их возникновения, чтобы предупредить полное разрушение нервных окончаний и исключить развитие осложнений.
Причины стреляющей боли в голове
Основные причины возникновения простреливающей краниалгии классифицируются по патологическим признакам.
1. Нарушение структуры верхних отростков затылочных нервов
Болевые ощущения возникают из-за сдавливания спинномозговых нервов. Односторонняя стреляющая боль проявляется в затылке, распространяясь в височную зону головы и лобные доли. Главной причиной ее возникновения являются болезни позвоночника:
- остеохондроз;
- межпозвоночные грыжи;
- протрузии дисков;
- шейный спондилез.
2. Поражение структуры периферических нервов
Односторонняя боль локализируется в месте поражения нерва, проявляется острыми импульсами длительностью от 2 секунд до нескольких минут, возникает из-за повреждения или сдавливания нервных волокон при следующих заболеваниях:
- неврит тройничного нерва;
- невралгии посттравматического характера;
- токсическая полинейропатия;
- невралгия языкоглоточных нервных отростков.
3. Заболевания органов обоняния, зрения и слуха
Боль возникает в результате поражения воспалительными процессами и инфекциями соответствующих нервов, является признаком следующих болезней острой и хронической формы:
- гнойный отит;
- синусит;
- гайморит;
- воспаление глазниц, сопровождаемое гнойными процессами и поражением расположенных рядом нервных отростков.
4. Патологии, развивающиеся вблизи скопления нервных разветвлений
- аневризмы;
- опухоли, образовавшиеся в голове, в том числе гематомы, абсцессы, кисты, злокачественные новообразования;
- остеомиелит челюстного сустава или черепных костей лица.
Локализация боли
Зачастую простреливающая боль носит односторонний характер, однако в зависимости от расположения пораженного нерва возникать может в любой области головы. По характеру и локализации краниалгию классифицируют по признакам:
- Стреляющая боль в области лба. Имеет правосторонний характер и возникает в результате нарушения отростков лицевого или тройничного нерва. Причиной тому может стать пребывание на сквозняке или переохлаждение. Болевой импульс возникает непроизвольно или после надавливания на зону, располагающуюся над правой бровью.
- Прострелы в зоне висков. Из-за расположения в этой области большого количества нервных окончаний простреливающие боли возникают по множеству причин. Главными из них является поражение височной артерии, височно-челюстного сустава или тройничного нерва. Острая боль может возникать как в правой, так и левой височной зоне, однако в последнем случае она проявляется реже. Простреливающая боль носит спонтанный характер, может возникать при легком прикосновении к месту локализации или жевании, при этом она не связана с нахождением на сквозняках или переохлаждением. В некоторых случаях надавливание на болевые точки облегчает состояние.
- Теменная краниалгия. Область темени является точкой разветвления множества нервных отростков, поэтому боли в случае их возникновения могут носить неоднозначный характер: внезапно появившиеся прострелы в голове могут сразу утихнуть или перерасти в приступ, сопровождающийся многократными болевыми импульсами. Причинами прострелов в области темени часто являются патологические процессы в отделах шеи и позвоночника.
- Стреляющая боль в затылке. Вызвана поражением затылочных нервов при остеохондрозе или травматическими повреждениями шейных позвонков. Может также возникать после прогулок на сквозняках, при переохлаждении или из-за неудобного расположения головы в момент сна. Болевые ощущения приобретают острый характер, усиливаются при поворотах головы, возникают за ухом с левой или правой стороны, в области затылка, зоны шеи и плечевого пояса.
- Лицевая краниалгия. Затрагивает среднюю и нижнюю часть лица из-за воспаления тройничного нерва. В тяжелых случаях простреливающие болевые ощущения сопровождаются онемением части лица в месте расположения пораженных нервов.
- Внутренняя простреливающая боль. Тяжелый симптом, сигнализирующий о серьезных воспалительных процессах, затрагивающих глазные и ушные нервы.
Простреливающая боль головы вне зависимости от места ее локализации является предупреждением, что в организме протекают воспалительные процессы в хронической или острой форме, и нужно принимать меры по их нейтрализации.
Как диагностировать краниалгию
Чтобы избавиться от простреливающих болевых ощущений в области головы, необходимо диагностировать их причину. Зачастую для этого пациенту нужно пройти полное медицинское обследование.
Прежде всего, следует обратиться к лечащему врачу-терапевту, подробно описать ему характер стреляющей боли, места ее локализации, а также сообщить о сопутствующих симптомах. После визуального осмотра и проведения лабораторных исследований пациенту назначают консультации узкопрофильных специалистов:
- Вертебролог проводит обследование шейного отдела позвоночника на наличие остеохондроза, вероятность смещения позвонков, образования протрузий или грыж межпозвонковых дисков.
- ЛОР-врач обследует органы слуха и носовую полость пациента для исключения инфекционных заболеваний – синусита, отита, гайморита.
- Невролог изучает рефлексы и симптоматику болей головы, проводит диагностику головного мозга, чтобы исключить развитие воспалительных процессов и опасных патологий, перерождающихся в злокачественные образования.
В случае подозрений на одно из указанных заболеваний пациенту может быть назначено диагностическое обследование шейного отдела или головы: рентгенография, УЗИ, компьютерная томография или МРТ.
Способы лечения прострелов в голове
В зависимости от этиологии простреливающей боли и причин ее проявления профильным врачом назначается лечение, включающее в себя комплекс медикаментозных препаратов и физиотерапевтических процедур.
Стационарное лечение краниалгии
Заболевания острой формы с выраженным болевым синдромом лечатся в стационаре.
При краниалгии, вызванной бактериальными инфекциями, пациенту назначают лекарственные препараты:
- антибиотики (Ампиокс, Цефтриаксон, Зитрокс) в таблетированной или инъекционной форме;
- противовоспалительные препараты (Индометацин, Ибупрофен, Диклофенак), а также комбинированные лекарственные средства с обезболивающим эффектом (Спазго, Спазмалгол) в таблетках;
- витаминный комплекс группы B в инъекционной форме.
При возникновении простреливающих болей, вызванных невритами и напряжением мышц, больному назначают:
- ноотропные и нейропротекторые препараты в таблетках или инъекционной форме (Актовегин, Тиоцетам, Кортексин, Пирацетам);
- транквилизационные средства (Тозепам, Феназепам).
При остеохондрозе в состав лечения вводят мази с содержанием нестероидных компонентов – Фастум Гель, Диклак или Финалгон.
Медикаментозное лечение краниалгии сопровождается физиотерапевтическими процедурами:
- электрофорезом;
- УВЧ;
- гальваническим током;
- магнитотерапией.
При прострелах, вызванных нарушениями шейных позвонков, после снятия приступов острой боли назначают лечебную гимнастику, массаж, рефлекторную или мануальную терапию.
Лечение инфекционных ЛОР-заболеваний в условиях стационара дополняют целебными компрессами, примочками и парафиновыми аппликациями.
Лечение краниалгии в домашних условиях
Медикаментозное лечение простреливающих головных болей может проводиться и в домашних условиях, однако комплекс препаратов должен назначить врач. Больному необходимо обеспечить покой и соответствующие условия:
- исключить раздражители в виде яркого света и громких звуков;
- избегать сквозняков на прогулках в холодную пору, надевать при этом теплую шапку с капюшоном;
- периодически проветривать помещение, обеспечивая тем самым приток свежего воздуха.
Во время домашнего лечения для снятия стреляющей острой боли можно воспользоваться безопасными народными средствами:
- легкий точечный массаж затылка, области висков, переносицы в зависимости от этиологии боли с применением бальзама «Звездочка» или эфирных масел эвкалипта, гвоздики, розмарина;
- ингаляции с использованием ароматических масел чайного дерева или лимона;
- сухой компресс из теплой поваренной соли прикладывается к болезненному месту;
- прогревающий компресс, состоящий из трех частей Новокаина и одной части Димексида.
Вас что-то беспокоит? Болезнь или ситуация из жизни?
Опишите нам свою проблему, или поделитесь своим жизненным опытом в лечении болезни, или спросите совета! Расскажите о себе прямо тут, на сайте. Ваша проблема не останется без внимания, а ваш опыт кому-то поможет!Написать >>
Длительность и интенсивность лечения заболеваний, симптомом которых является стреляющая боль в голове, зависит от своевременности обращения к врачу, поэтому при появлении систематических прострелов в области головы нужно обратиться в поликлинику и пройти обследование у профильных докторов.
Автор: Иван Дроздов, невролог
Информация на сайте создается для тех, кому необходим квалифицированный специалист, не нарушая привычный ритм собственной жизни.
Источник
Стреляющая боль в голове появляется спонтанно и локализуется в одном месте.
Она изнуряет мучительными приступами, провоцирует страх внезапного спонтанного повторения.
Болевой дискомфорт называют простреливающей краниалгией.
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Причины возникновения стреляющей боли в голове
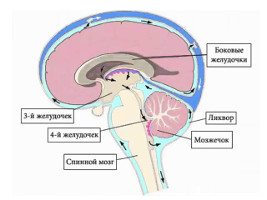
Стреляющая боль появляется вследствие циркуляции патогенного импульса по звеньям нервов и их рецепторам. Ее вырабатывают нервные структуры, расположенные на затылке в мягких тканях и ганглиях нервов.
В других участках головы болевые импульсы не формируются. Они создаются на фоне перенесенных воспалительных заболеваний нервов, при повреждениях кожи и мышц затылка.
Травма нарушает структуру аксонов нейронов и их оболочек, что усиливает передачу импульса, прекращает его торможение. Болевой импульс простреливает неожиданно и мгновенно, распространяется по всей зоне иннервации.
К симптомам приступа относят:
- резкий импульс длительностью от нескольких секунд до 10 часов;
- при движении глазами болезненность усиливается;
- создается ощущение, словно в черепе что-то бьет либо стреляет;
- анальгетики не обезболивают, до пораженного места больно дотрагиваться;
- боль сосредотачивается в затылке и шее, отдает в виски и уши;
- приступ может сопровождаться тошнотой, повышением температуры до 37,5 градусов.
Частые приступы приводят к нервозности и паническим атакам в ожидании нового случая. Из-за острой боли пострадавшему сложно смеяться, употреблять пищу, кашлять, ухаживать за лицом.
Он отрицательно реагирует на шум, громкие звуки. Прострел сопровождается тянущей болью в руках и ногах, шатающейся походкой. Больной замыкается в себе, видит только собственные ощущения.
↑
https://gidpain.ru/bolit/strelyayushhaya-golove.html
Резкая боль в голове справа, стреляющая в одном месте
Головная боль во лбу с локализацией справа появляется вследствие переохлаждения на сквозняке, при поражении тройничного или лицевого нерва. Прострел возникает при надавливании кончиками пальцев в надбровной области.
Прострел в правом виске не связан с переохлаждением. Появляется и днем, и ночью, не дает спать, возможна тошнота и головокружение. Причиной дискомфорта считается остеохондроз, поражение тройничного нерва, височной артерии, височно-нижнечелюстного сустава.
При нажатии на болевую точку болезненность может пройти, но не всегда. Терапия с использованием анальгетиков не помогает.
Боль в темени появляется резко. Бывает кратковременной, проходит тоже неожиданно. Длительный приступ может затянуться на несколько часов. Возникает при патологиях позвоночника, влияющих на работу нервных окончаний на пораженном участке.
↑
Простреливающая боль в голове между ухом и затылком
Прострел в затылке бывает из-за неудобной позы во время отдыха. Он бывает двусторонним и односторонним. Причиной также считается ущемление нервных волокон межпозвоночными дисками, пораженными остеохондрозом, а также переохлаждение и травмы шеи. При поворотах и наклонах болезненность усиливается. Двусторонний приступ отдает в ухо, плечи или шею.
Боль в лицевой части появляется при поражении тройничного нерва. Возможно онемение некоторых частей лица в месте патологии. Прострел может ощущаться справа или слева между ухом и затылком, сопровождается неврозами и бессонницей.
При поражении нервных волокон, расположенных рядом с ухом и носом, боль беспокоит за ухом. Многие списывают данное ощущение ошибочно на воспаление шейных лимфоузлов. Дискомфорт может отдавать в затылок.
Все случаи стреляющей боли нуждаются в диагностике. Обезболивающие препараты не улучшают самочувствие. В зависимости от симптоматики понадобится консультация отоларинголога, вертебролога, невролога для исключения невралгии, заболеваний полости носа, патологий сосудов и позвоночника, опухолей головного мозга, кист и гематом. Только врач сможет подобрать правильное лечение.
↑
К какому врачу обращаться
Часто после физических нагрузок или умственного перенапряжения у людей ухудшается самочувствие. Характер болей может быть разнообразен. Возможны сжимающие, давящие, пульсирующие, боли в одной стороне головы.
Боли при нагрузках часто имеют функциональный характер. Они могут возникать по многим причинам:
- перепады температуры и атмосферного давления;
- стрессовое состояние во время физической нагрузки;
- жара и духота в помещении;
- обезвоженность часто бывает причиной боли в голове;
- обильная еда перед тренировками;
- люди с лишним весом часто страдают от гипоксии при нагрузках.
Вероятность болезни выше у людей, имеющих специальности: программиста, бухгалтера, водителя, которые много часов проводят за компьютером или постоянно напрягают мышцы глаз и шеи.
Упорные цефалгии, возникающие регулярно, требуют обязательного обращения к врачу, чтобы исключить серьезную патологию и вовремя назначить правильное лечение.
Первичный приём должен сделать терапевт. Он проведёт общий осмотр, измерит артериальное давление, выпишет направления на анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи, хорошо иметь домашний тонометр, с помощью которого можно отследить скачки давления в разных жизненных ситуациях. Подъём артериального давления после физической нагрузки часто может быть причиной болевого синдрома.
Направление к отоларингологу врач даёт, чтобы исключить хронический отит, синусит или воспаление гайморовых пазух (гайморит).
Доктор может дать направление к окулисту, чтобы выявить изменения на глазном дне и возможные дефекты зрения.
Большинство причин дискомфорта в голове связано с неврологической симптоматикой, поэтому лечением болезней, сопровождаемых синдромом боли в голове, занимается врач-невролог.
↑
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы, исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови, кровь на сахар.
Общий анализ крови при увеличении СОЭ или повышенном содержании лейкоцитов говорит о воспалении в организме.
Биохимия крови может указывать на недостаток одного из жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается цефалгией, головокружением и слабостью.
Доктор может выписать направление на дополнительные анализы:
- Газовый состав артериальной крови—может выявить гипоксию головного мозга.
- Анализ крови на гормоны — определяет различные отклонения в работе гипоталамуса.
Невролог может дать направление на один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ)— исключается наличие различных новообразований (опухолей и кист), аневризм. На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
- Компьютерная томография (КТ)— наиболее информативный метод исследования головного мозга. Она даёт чёткое представление о патологических изменениях черепа и мозга, патологии костной ткани, сосудов и мозговых структур. Даёт информацию о последствиях черепно-мозговых травм. Недостатком данного метода считается значительная доза облучения при проведении исследования.
- Электроэнцефалография— даёт представление о наличии патологических изменений в сосудах, нарушении мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи)— показывает наличие атеросклеротических бляшек в артериях; сужение и извитость артерий, приводящих к гипоксии мозга; периферическое сопротивление сосудов.
- Реоэнцефалография (РЭГ)— даёт представление о тонусе и кровенаполнении сосудов. С помощью РЭГ диагностируются: гипертония, атеросклероз, вегето-сосудистая дистония.
- МРТ шейного отдела позвоночника — наличие шейного остеохондроза может вызвать боли в области головы и шеи, усиливающиеся при поворотах головы.
- Реовазография сосудов головного мозга (РВГ)— показывает качество кровотока по магистральным сосудам, оценивает коллатеральное кровообращение.
- Рентгенография становятся менее популярной. На снимке можно увидеть только костные структуры черепа, мягкие ткани не видны.
Внимание! Не стоит впадать в панику при назначении такого серьёзного обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если не обнаружено серьёзных органических поражений, обычно диагностируется причина болезни. Она развивается в результате: сосудистых спазмов, гипоксии мозга, гипертонуса сосудов головного мозга, нарушений гормонального фона, вегето-сосудистой дистонии или остеохондроза, провоцируемых физической или психо-эмоциональной нагрузкой.
↑
Безопасные современные лекарства и таблетки
Планируя посещение врача, больной должен быть готов ответить на вопросы, как часто возникает болевой синдром, и какова его интенсивность. Это поможет врачу выработать правильную тактику лечения.
↑
Группы препаратов эффективные при эпизодических приступах боли
Основные лекарства для лечения данной патологии—нестероидные противовоспалительные препараты (НПВП). Они обладают не только обезболивающим действием, но и снимают воспаление, устраняют отёчность.
Наиболее часто назначают:
- Ибупрофен—400 мг в сутки;
- Кетопрофен—100 мг/с;
- Напроксен—500 мг/с;
- Мелоксикам—7,5-15 мг/с ;
- Целекоксиб—200 мг/с.
Большинство НПВП имеют очень негативный побочный эффект: при длительном применении они отрицательно влияют на органы желудочно-кишечного тракта, вплоть до развития лекарственного гастрита.
Лекарства Мелоксикам и Целекоксиб—препараты нового поколения, не оказывающие негативного воздействия на ЖКТ. К минусам использования этих препаратов можно отнести относительно высокую цену.
Анальгетики наиболее часто применяются в домашних условиях для снятия приступа. Они не лечат заболевание, а только снимают болевые ощущения. Препараты этой группы подходят для купирования эпизодических приступов, но систематическое их применение может привести к возникновению абузусного синдрома.
При приступе боли можно принять Парацетамол—100 мг, Цитрамон, Анальгин—500мг или Миг 200—400 мг.
Если при обследовании было обнаружено появление цефалгии после нагрузки в результате повышения кровяного давления, врач выпишет препараты, назначаемые на ранней стадии развития гипертонии. К ним относятся: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Помните! Самостоятельное назначение себе антигипертензивных препаратов недопустимо. Самолечение может привести к тяжёлым последствиям.
При мышечном напряжении, в составе комплексной терапии, применяют препараты группы миорелаксантов. Они расслабляют спазмированные мышцы головы и шеи, снимая боль спастической природы, способствуют восстановлению кровотока.
Наиболее часто назначают:
- Мидокалм—150-450 мг в сутки;
- Сирдалуд (Тизанидин)—4 мг/c;
- Баклофен—15 мг/с.
В составе комплексной терапии часто назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Ноотропы оказывают активизирующее влияние на функции мозга, повышают его устойчивость к повреждающим факторам. Препараты улучшают мозговое кровообращение, устраняют последствия черепно-мозговых травм.
Седативные средства в комплексе с основными препаратами приводят к расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов способствует снятию болевых ощущений, но этот тип лекарств очень быстро вызывает лекарственную зависимость с синдромом отмены.
Седативные средства, к которым не возникает привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют сочетание лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовало себя применение витаминных комплексов группы В. Витамины В1, В6, В12 благоприятно действуют на центральную нервную систему, восстанавливают структуру нервных тканей. Обычно назначают витаминные комплексы: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще десяти раз в месяц, прописывают курсовое лечение Ибупрофеном дозой 400 мг в сутки в течение 2-3 недель и лечение миорелаксантами в течение 2-4 недель.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины, каждому пациенту рекомендуется индивидуальный подбор препаратов.
↑
Лечение хронического течения заболевания
Иногда цефалгия приобретает хронический характер. Боли мучают каждый день, практически непрерывно, с разной степенью интенсивности.
В этом случае назначают трициклические антидепрессанты длительным курсом 2-6 месяцев. Они не только снимают болевые ощущения, но и способствуют нормализации психовегетативного состояния нервной системы.
Чаще всего назначают Амитриптилин 10-100 мг/с, дозу увеличивают постепенно. Препарат хорошо снимает болевые ощущения, но имеет много отрицательных побочных эффектов, вызывает привыкание.
В качестве альтернативы назначают селективные ингибиторы обратного захвата серотонина: Флуоксетин, Пароксетин, Сертралин. Курс лечения не менее двух месяцев. Эти препараты обладают меньшей токсичностью.
Кроме назначения медикаментозной терапии врач обязательно порекомендует массаж, курс физиотерапии или иглорефлексотерапии.
↑
Противопоказания к применению
Любые лекарственные препараты имеют как показания к применению, так и противопоказания. В приложенной к ним инструкции указаны возможные побочные действия, возникающие в результате их приема, а также случаи, в которых их прием не рекомендован.
Основные общие, часто отмечаемые противопоказания к применению обезболивающих средств:
- Индивидуальная непереносимость лекарства, компонентов препарата.
- Беременность, период лактации. Это обусловлено высокой способностью препаратов проникать сквозь плаценту, секретироваться с молоком, что неблагоприятно сказывается на жизнедеятельности плода или новорожденного ребенка. В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола.
- Язва, эрозийные поражения органов пищеварения.
- Гепатит.
- Дерматозные проявления.
- Заболевания сердечно-сосудистой системы.
- Бронхиальная астма.
- Нарушение кроветворения.
- Аллергия.
- Нарушение работы печени, почек. Применение лекарств рекомендовано только под непосредственным контролем врача.
- Детский возраст.
Ацетилсалициловая кислота не применяется в возрасте до 14 лет из-за опасности развития синдрома Рея. Это форма острой печеночной недостаточности, встречающаяся исключительно в педиатрии.
Нестероидные противовоспалительные препараты отличаются обширным перечнем противопоказаний к их приему, особенно при воспалительных заболеваниях желудочно-кишечного тракта. Исключение составляет Парацетамол. Он щадяще действует на организм, не блокируя процесс синтеза простагландинов в периферических тканях.
Частый прием лекарственных препаратов от боли противопоказан для всех категорий лиц.
Источник