Болит правый бок спина тянет правую ногу женщина
Боль доставляет человеку массу неприятных ощущений, не позволяет полноценно двигаться и наслаждаться жизнью. Причины боли в правом боку разнообразны и свидетельствуют о патологических изменениях в каком-либо из органов, которых в этой части человеческого тела достаточно много.
Болевые проявления могут быть острыми и хроническими, резкими и колющими, тянущими и ноющими, пульсирующими и схваткообразными. Они могут начинаться постепенно или внезапно, сопровождаться повышением температуры, рвотой и головокружениями, повышенным потоотделением и слабостью.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга.
Образование: Оренбургская государственная медицинская академия, Оренбург.
Требуется немедленное обращение к врачам, которые после проведения ряда анализов и исследований определят причину возникновения боли и назначат соответствующее лечение.
Основные причины боли
Гинекологические проблемы
Стрессовые ситуации, неправильное питание и проживание в экологически неблагоприятном районе являются самыми частыми причинами развития данных заболеваний у женщин. Дополнительными факторами служат слабый иммунитет, игнорирование гигиенических правил, инфекционные болезни, неразборчивость в половых связях, патологии развития и гормональные сбои, аборты и выкидыши.
Аднексит и воспаление маточной трубы с поражением правой стороны
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
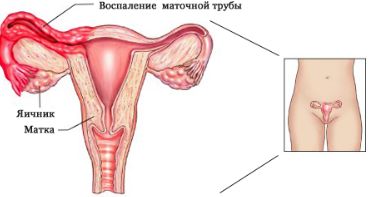 Может вызываться хламидиями, вирусами, кишечными палочками, стафилококками и гонококками на фоне общего снижения иммунитета, незащищенного полового акта, сложных родов. Заболевание сопровождается сильной болью в нижней части живота, повышением температуры тела и газообразованием, слабостью, головными болями и головокружениями.
Может вызываться хламидиями, вирусами, кишечными палочками, стафилококками и гонококками на фоне общего снижения иммунитета, незащищенного полового акта, сложных родов. Заболевание сопровождается сильной болью в нижней части живота, повышением температуры тела и газообразованием, слабостью, головными болями и головокружениями.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга.
Образование: Оренбургская государственная медицинская академия, Оренбург.
Требуется незамедлительное обращение к врачу-гинекологу, который после проведения исследования назначит адекватное лечение.
Несоблюдение курса приема антибиотиков и противовоспалительных препаратов может привести к хронической форме заболевания, внематочной беременности и бесплодию, гнойным осложнениям и хирургическому вмешательству по полному удалению маточных труб.
Заболевания яичников
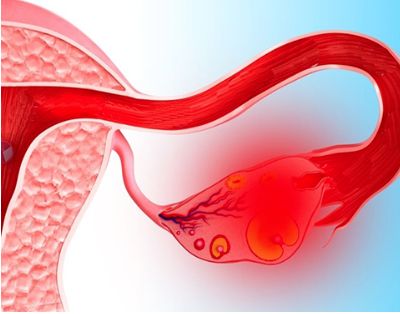 Нарушения в работе яичников приводят к дисбалансу всей эндокринной системы, сбивая гормональный фон, приводя к риску кровотечений, образованию опухолей и бесплодию. Воспалительный процесс сопровождается болезненными ощущениями и повышенной температурой тела, ухудшением самочувствия и обильными выделениями, зудом и жжением, дискомфортом при мочеиспускании. Лечение осуществляется медикаментозными препаратами по назначению врача после определения клинической картины заболевания.
Нарушения в работе яичников приводят к дисбалансу всей эндокринной системы, сбивая гормональный фон, приводя к риску кровотечений, образованию опухолей и бесплодию. Воспалительный процесс сопровождается болезненными ощущениями и повышенной температурой тела, ухудшением самочувствия и обильными выделениями, зудом и жжением, дискомфортом при мочеиспускании. Лечение осуществляется медикаментозными препаратами по назначению врача после определения клинической картины заболевания.
Новообразования в яичнике на первых этапах развиваются бессимптомно, и определить их возможно только во время осмотра на гинекологическом кресле. Лютеиновая киста способна к регрессии без лечебных процедур, а эндометриоидная может распространяться на все окружающие органы. Заболевания сопровождаются болями в животе, потерей веса и тошнотой, неприятными ощущениями во время полового акта.
Лечение может проводиться медикаментозными средствами, в сложных случаях требуется хирургическое вмешательство.
Нагноение придатков матки
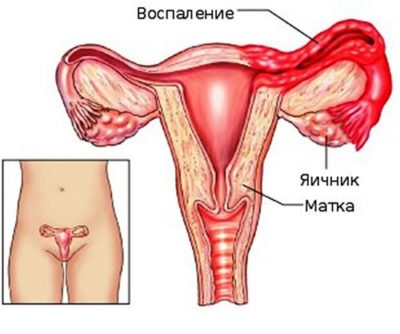 Инфекционные поражения фаллопиевых труб и связок вызываются бактериями и болезнетворными микроорганизмами. Аналогично аднекситу, заболевание сопровождается сильными болями в тазовой области при половом акте, слабостью всего организма, повышением температуры, выделениями из влагалища, нарушением мочеиспускания.
Инфекционные поражения фаллопиевых труб и связок вызываются бактериями и болезнетворными микроорганизмами. Аналогично аднекситу, заболевание сопровождается сильными болями в тазовой области при половом акте, слабостью всего организма, повышением температуры, выделениями из влагалища, нарушением мочеиспускания.
Диагностика осуществляется врачом-гинекологом с проведением дополнительных обследований и УЗИ. При острых формах заболевания требуется стационарное лечение, иногда — хирургическое вмешательство.
Амбулаторное лечение -комплексное, включает прием антибиотиков и физиопроцедуры.
Перекручивание маточных труб
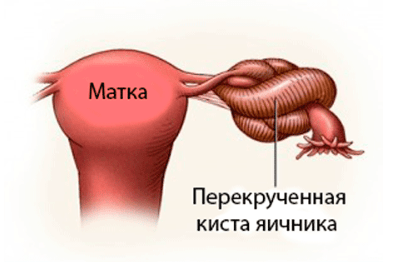 Может вызываться их большой длиной, наличием кист и опухолей, нарушениями их перистальтики и врожденными патологиями, резкими движениями и травмами. Заболевание сопровождается острыми болями в нижней части живота, нарушениями менструального цикла, частым мочеиспусканием, тошнотой и рвотой, повышением температуры и тахикардией.
Может вызываться их большой длиной, наличием кист и опухолей, нарушениями их перистальтики и врожденными патологиями, резкими движениями и травмами. Заболевание сопровождается острыми болями в нижней части живота, нарушениями менструального цикла, частым мочеиспусканием, тошнотой и рвотой, повышением температуры и тахикардией.
Требует немедленного хирургического вмешательства, иначе приводит к перитониту и некрозу тканей, что требует полного удаления матки и ее придатков.
Апоплексия яичника
Нарушение целостности тканей приводит к разливу крови в область брюшины и острому болевому синдрому. Провоцирующими факторами являются травмы, активные занятия спортом и езда верхом, изменения стенок сосудов и эндокринные отклонения.
Острой боли в нижней части живота сопутствуют общая слабость, сбои пульса, озноб, рвота и кровянистые выделения.
Требуются экстренные меры по доставке пациентки в больницу, иначе возникнет серьезная угроза ее жизни.
Повышенное давление половых органов
Характеризуется большой нагрузкой на сердечно-сосудистую систему и на организм человека в целом. Неэластичные сосуды препятствуют полноценной интимной жизни, искажают гормональный фон, могут приводить к варикозу половых органов, импотенции, инсультам и инфарктам. Причинами заболевания являются избыточная масса тела, малоподвижный образ жизни, воспаления, наследственные факторы, тяжелые физические нагрузки, частые запоры.
Состояние сопровождается распиранием и чувством жжения или онемения, болезненными ощущениями в промежности, особенно при половом акте и физических нагрузках. Необходима правильная диагностика и эффективное лечение под контролем врача, ЛФК, прием витаминов и использование венотоников.
В особо сложных случаях может потребоваться оперативное вмешательство в условиях стационара.
Послеоперационная патология брюшины
Проявляется нарушениями функционирования ЖКТ, кровотечениями, перитонитами и панкреатитами, несостоятельностью швов и перфорацией полых органов, болями в животе, рвотой, головокружениями, потерей сознания. Степень тяжести состояния зависит от вида проведенной операции и общеклинического состояния здоровья пациента.
Назначение адекватного лечения осуществляется врачом после полноценного обследования и выявления полной картины заболевания. Необходимо придерживаться рекомендаций по диете, ограничить активную деятельность.
В тяжелых случаях рекомендовано проведение хирургического вмешательства.
Спаечный процесс
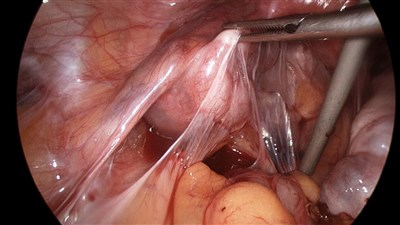 Возникает после проведения операций, вследствие воспалительных заболеваний, осложнений при беременности и родах, эндометриозе и заболеваниях иммунной системы. Сопровождается схваткообразными болями и вздутием живота, тошнотой и рвотой, сухостью во рту и отсутствием дефекации.
Возникает после проведения операций, вследствие воспалительных заболеваний, осложнений при беременности и родах, эндометриозе и заболеваниях иммунной системы. Сопровождается схваткообразными болями и вздутием живота, тошнотой и рвотой, сухостью во рту и отсутствием дефекации.
Необходима своевременная хирургическая помощь, иначе может наступить некроз тканей, приводящий к частичному удалению поврежденных органов, обезвоживанию организма, сердечной недостаточности и летальному исходу.
Паховая грыжа
Проявляется выпиранием внутренних органов из пахового канала, расположенного с двух сторон паховой области и представляющего собой просвет между широкими мышцами живота. Провоцирующими факторами заболевания являются: наследственная предрасположенность, возрастные изменения, половая принадлежность, тяжелый физический труд, частые запоры, хронический кашель и сложные роды.
Характеризуется припухлостью, дискомфортом и болями в паховой области, расстройствами мочеиспускания и пищеварения.
Лечение — только оперативное, после проведения всех клинических исследований и постановки диагноза.
Аппендицит
 Воспаление рудиментарного придатка слепой кишки может начаться в любом возрасте. Причинами его развития является застой кишечного содержимого из-за перегибов и каловых масс, инородных тел и разрастания лимфоидных тканей. Много значит культура питания и склонность к запорам.
Воспаление рудиментарного придатка слепой кишки может начаться в любом возрасте. Причинами его развития является застой кишечного содержимого из-за перегибов и каловых масс, инородных тел и разрастания лимфоидных тканей. Много значит культура питания и склонность к запорам.
Боль обычно начинается резко в правой подвздошной области, усиливается при движении, кашле или смехе. Сопровождается тошнотой и рвотой, задержкой стула или поносом, небольшим увеличением температуры. Необходимо срочно вызывать скорую помощь для доставки больного в хирургическое отделение и проведения операции по удалению червеообразного отростка.
Несвоевременное обращение в медицинское учреждение может привести к перитониту, абсцессам и летальному исходу.
Заболевания желудка и двенадцатиперстной кишки
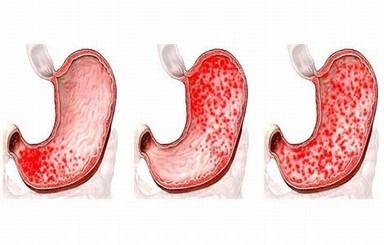 Нерегулярное и неправильное питание, стрессовые ситуации на работе и дома, гормональные сбои в организме, несдержанность в употреблении алкогольных напитков и курение приводят к сбоям в работе ЖКТ. Они проявляются ноющими болями даже при легком чувстве голода, тошнотой и рвотой, головокружениями и диареей.
Нерегулярное и неправильное питание, стрессовые ситуации на работе и дома, гормональные сбои в организме, несдержанность в употреблении алкогольных напитков и курение приводят к сбоям в работе ЖКТ. Они проявляются ноющими болями даже при легком чувстве голода, тошнотой и рвотой, головокружениями и диареей.
Постановка точного диагноза начинается с лабораторных исследований крови, мочи и кала, проведения УЗИ и гастроскопии, рентгена двенадцатиперстной кишки и желудка. Необходимо придерживаться специальной строгой диеты и принимать все прописанные медикаментозные препараты.
Правильное и своевременно начатое лечение не позволит заболеванию перейти в хроническую форму и поможет избежать хирургических операций.
Заболевания поджелудочной железы
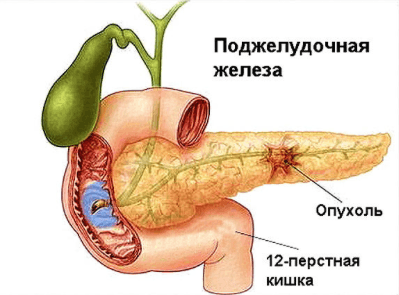 Выполняет важнейшие эндокринные функции в организме человека, и нарушения в её работе могут привести в необратимым последствиям — возникновению опухолей, острому или хроническому панкреатиту, появлению кист и камней, сахарному диабету 1-го типа.
Выполняет важнейшие эндокринные функции в организме человека, и нарушения в её работе могут привести в необратимым последствиям — возникновению опухолей, острому или хроническому панкреатиту, появлению кист и камней, сахарному диабету 1-го типа.
Заболевания сопровождаются продолжительной тянущей или режущей болью в правой части живота, неустойчивостью стула, тошнотой и рвотой, обезвоживанием организма, бледностью или желтушностью кожных покровов, дыхательными нарушениями, падением давления и тахикардией.
Проводятся клинические исследования биохимии крови и мочи, гастроскопия. Необходимо обеспечить больному полный покой, назначается голодная диета, анальгетики и спазмолитики.
При появлении осложнений проводится хирургическая операция.
Заболевания правой почки
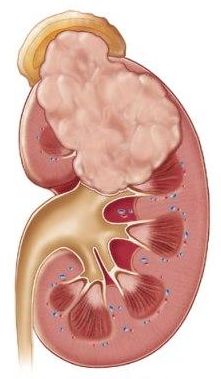 Обусловливаются генетической предрасположенностью, влиянием инфекций во время внутриутробного развития, воспалительными заболеваниями вследствие переохлаждений, образованием камней и кист. При несвоевременном лечении переходят в хроническую форму, что затрудняет полное излечение.
Обусловливаются генетической предрасположенностью, влиянием инфекций во время внутриутробного развития, воспалительными заболеваниями вследствие переохлаждений, образованием камней и кист. При несвоевременном лечении переходят в хроническую форму, что затрудняет полное излечение.
Болезни почек проявляются колющими болями, которые усиливаются во время движения, учащенным мочеиспусканием, отечностью лица, небольшим увеличением температуры, ускоренным сердцебиением и ознобом. Проводятся необходимые анализы, УЗИ и МРТ.
Назначается медикаментозное лечение и строгая диета, при сильном воспалении показано хирургическое вмешательство.
Болезни печени
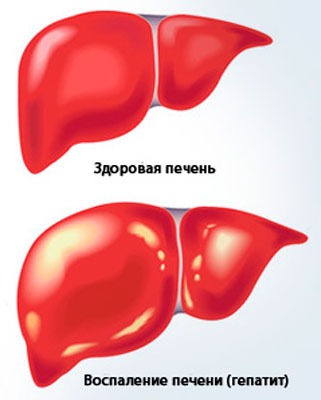 Печень отвечает за очистку крови от ядов и токсинов, вырабатывает желчь для расщепления жиров, синтезирует холестерин. Гепатиты и циррозы, новообразования и поражения, патологии и расстройства, сосудистые болезни и травматические повреждения приводят к необратимым последствиям и смертельному исходу.
Печень отвечает за очистку крови от ядов и токсинов, вырабатывает желчь для расщепления жиров, синтезирует холестерин. Гепатиты и циррозы, новообразования и поражения, патологии и расстройства, сосудистые болезни и травматические повреждения приводят к необратимым последствиям и смертельному исходу.
Болезни печени сопровождаются ноющими болями в правом подреберье, чувством распирания и тяжести, нарушением аппетита и вкусом горечи, тошнотой и рвотой, диареей или запорами, изменением цвета кожи и слизистых, общей слабостью и зудом, появлением сыпи.
Необходимо придерживаться диеты, пройти полноценное обследование и строго придерживаться рекомендаций врача-гастроэнтеролога, исключить употребление спиртных напитков.
Заболевания желчевыводящих путей
Сопровождаются нарушениями выработки гормонов, образованием камней, способствуют развитию панкреатита и холецистита, язвенных заболеваний и дуоденита. Симптоматические проявления — острые колики с правой стороны живота, тошнота, рвота, повышенное потоотделение, диарея, головокружение и потеря сознания.
Клиническую картину определяет врач-гастроэнтеролог на основании проведенных исследований и УЗИ. Требуется строго соблюдать диету и все предписания специалиста.
К хирургическим методам лечения прибегают для удаления камней из желчевыводящих путей.
Правосторонняя нижнедолевая пневмония
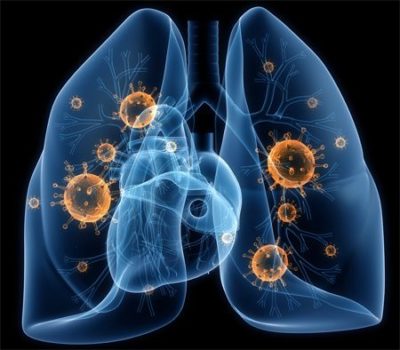 Косое расположение правого нижнедолевого бронха способствует скоплению в нем вирусов и бактерий намного чаще, чем в левостороннем. Снижение иммунитета негативно сказывается на организме и приводит к увеличению числа патогенных бактерий.
Косое расположение правого нижнедолевого бронха способствует скоплению в нем вирусов и бактерий намного чаще, чем в левостороннем. Снижение иммунитета негативно сказывается на организме и приводит к увеличению числа патогенных бактерий.
Пневмония сопровождается повышением температуры тела, кашлем и вязкой мокротой, болями с правой стороны при вдохе, потливостью и сильным ознобом. Несвоевременное лечение может привести к обширному поражению тканей легкого и абсцессу.
Назначение антибиотиков осуществляется врачом после проведения клинических анализов и рентгенографического обследования.
Абдоминальная форма инфаркта миокарда
Сужение сосудов, наличие хронических заболеваний сердца, неправильный режим питания, повышенная масса тела, злоупотребление алкоголем и курение могут привести к абдоминальному инфаркту. Он проявляется расстройствами кишечника, острой жгучей болью в правом подреберье, тошнотой и рвотой, вздутием живота, тахикардией и повышением давления.
Постановка предварительного диагноза начинается со сбора анализов, проведения ЭКГ и МСКТ, эхокардиографии и коронографии. Лечение проводится в условиях стационара с постоянным контролем за самочувствием пациента.
В тяжелых случаях требуется хирургическая операция -проведение шунтирования или ангиопластики.
Первая помощь, как снять боль?
Если вы знаете о своих проблемах с ЖКТ или хронических гинекологических заболеваниях, можно воспользоваться обезболивающими препаратами, которыми вы пользовались ранее. Необходимо принять удобное положение тела, пить больше жидкости и ограничить питание.
Если болезненные ощущения не проходят в течение длительного времени, требуется вызвать скорую помощь или поехать в поликлинику к врачу для консультации.
Посмотрите видео с упражнениями, которые могут быть полезны
Когда необходимо срочно обращаться к врачу?
Нетипичные болезненные проявления с сильной рвотой, поносом, повышением температуры тела требуют радикальных мер и немедленного обращения в лечебные учреждения.
Чем быстрее это будет сделано, тем легче будет добиться скорейшего выздоровления.
Источник
Одна из самых частых причин обращения к неврологу – боли в пояснице иррадиирущие в ногу и отдающие в бок.
Симптоматика обусловлена совокупностью факторов, но обычно проявляется после неравномерных нагрузок на позвоночный столб. Если боль в спине отдает в ногу, то это – серьезный повод для проведения диагностики состояния здоровья и выяснения причин патологии. Почему возникает боль в пояснично-крестцовом отделе, тянет ногу, ломит поясницу и стреляет в бок, как выявить причины и что делать – обсудим в статье.
Основные причины боли
Для определения оптимального курса лечения и реабилитации необходимо выяснить, почему возникает симптоматика и ее причины.
Заболевания ортопедического характера
Боли внизу поясницы, иррадиирущие в правую или левую ногу, являются типичным симптомом заболеваний пояснично-крестцовой зоны позвоночника. Возникают на фоне опухолевых процессов, бурсите и нейропатии седалищного нерва, но основные причины лежат на поверхности. К ним относятся:
- грыжи позвоночных дисков поясничного отдела;
- остеопороз;
- остеомиелит позвонков;
- поясничный спондилез;
- анкилозирующий спондилит;
- пролапс и протрузия позвонковых дисков с болями, отдающими в бок справа или слева;
- врожденная или приобретенная деформация позвоночного столба.
Заболевания неврологического характера
Причины неврологических проблем отличаются многообразием, а для их установления понадобится комплексное обследование.

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- Бурсит и нейропатии указывают на воспаление или защемление седалищного нерва. При этом боль распространяется до стопы, а при несвоевременном обращении к врачу может возникнуть атрофия седалищного нерва.
- Сильно тянущая боль, охватывающая зону ягодиц и боковую сторону бедра, указывает на поражение верхних поясничных корешков. При патологии тазобедренного сустава проблемы усугубляются, вызывая резкие боли внизу ягодичной зоны и нарушение двигательной активности.
- Причины мералгии или болезни Рота-Бергнгардта обусловлены компрессионным синдромом (сдавливанием) нервных окончаний, расположенных под паховой связкой. Клиническая картина характеризуется чувством онемения и парестезии, сильным покалыванием по типу «мурашек» и локальными болями.
Клинические проявления заболевания
Клиническая картина проявляется комплексом симптомов, к которым относятся:
- тянущая, ноющая боль внизу поясничного отдела позвоночника, проходящая через ягодицу с иррадиацией в правую или левую сторону через бедро, может достигать колена;
- сосудистые и нейродистрофические проявления;
- ограничение двигательной активности;
- потеря чувствительности и парестезия мышц;
- в случае смещения межпозвонкового диска наблюдается резкая боль при движении, появление отечности;
- боли, отдающие в ягодицу, указывают на смещение позвонков пояснично-крестцового отдела;
- нарушение сердечного ритма, гипертензия или низкое давление;
- онемение нижних конечностей, ягодиц и внутренней поверхности бедра ниже колена.
Больная нога холодная на ощупь, имеет дистрофические изменения кожных покровов. Болевые явления усиливаются в ночное время и приобретают острый характер – тянет левую или правую ногу (в зависимости от стороны поражения), возникают судороги и непроизвольные подергивания конечностей. При запущенном воспалительном процессе любое движение вызывает мучительную боль и снижает качество жизни на длительный период.
Боли в пояснице отдающие в бок
Болевой синдром в пояснично-крестцовой зоне позвоночника, отдающий в бок или распространяющийся внизу живота свидетельствует о соматических заболеваниях и нарушениях работы внутренних органов. Боль, отдающая в бок (левый или правый) требует пристального внимания узкого специалиста и немедленного лечения. Если болит низ живота, то синдром может указывать на воспалительные процессы мочеполовой системы, поджелудочной железы, селезенки или ЖКТ. Болевой синдром справа связывают с заболеваниями кишечника, печени, почек и органов дыхания.
Часто боли в пояснице отдают в бок
Диагностические мероприятия
Если боль в пояснице отдает в ногу, колено или бок, низ живота напряжен, то назначается полное обследование. Наиболее распространенными диагностическими мероприятиями являются:
- рентген тазобедренных суставов;
- КТ или МРТ пояснично-крестцовой зоны позвоночника;
- анализ крови и мочи;
- УЗИ сосудов, проходящих через бедро;
- при необходимости осмотр гинеколога или уролога.
Может понадобиться консультация гастроэнтеролога, если бок (правый или левый) болит, ощущается тяжесть. Подобные симптомы указывают на проблемы с ЖКТ, наличие камней в желчном пузыре и протоках. Если тянущие боли в спине сочетаются с отеками конечностей, головокружением и изменением цвета мочи, то понадобится консультация нефролога.
Важно! В случае острых болей и нарушения двигательных функций должна быть оказана квалифицированная медицинская помощь. Самолечение и обращение к народным целителям приводит к непредсказуемым последствиям, вплоть до парализации нижней части тела.
Лечение болевого синдрома в спине
В период обострения, лечение болей отдающих в бедро, ягодицу и нижнюю часть ноги, направлено на купирование болевого синдрома. В острый период рекомендуется ограничить физическую активность и соблюдать постельный режим, также назначаются анальгетики, нестероидные противовоспалительные препараты, инъекции нейротропных витаминов группы В. Лекарственные средства уменьшают болевые ощущения, улучшают кровоток, снимают отечность и поддерживают функции нервных окончаний.
Лечение иглоукалыванием – хороший способ избавиться от неприятных ощущений
Для стойкой ремиссии и реабилитации больного подбирается комплекс восстановительных процедур:
- акупунктурный массаж;
- дарсонвализация;
- курортное лечение;
- мануальная терапия;
- иглоукалывание;
- физиотерапия и общий массаж.
Лечение проводится курсом, состоящем из 10–12 процедур. При необходимости комплекс повторяется через 2–3 недели.
Важно! На ранних стадиях возникновения болевого синдрома, основные причины патологии выявляются в первый день обследования. Лечение, как основной проблемы, так и сопутствующих патологий для современной медицины не представляет сложностей, поэтому не стоит затягивать визит к специалисту!
Профилактика
В стадии ремиссии рекомендуется выполнение специального комплекса упражнений, в том числе на укрепление мышц, расположенных на бедре и его внутренней стороне. Показаны ходьба, плавание на спине, ношение корсета. Запрещено поднятие тяжестей более 3 кг, работа в согнутом положении с опорой на бедро, упражнения на скручивания.
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются…
- Много способов перепробовано, но ничего не помогает…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют >>!
Боль в спине, пояснице, иррадиирующая в ногу — одна из самых частых жалоб населения, особенно старше 35 лет. Это заставляет задуматься о том, что современный городской житель уже с детства, молодости ведет весьма не гармоничный с природой образ жизни, производя неравномерные нагрузки на позвоночник в течении всего дня — при длительном положение сидя, стоя, состояние мышц спины всегда находится в напряжении, а расслабления не происходит.
Более того, после долгого нахождения в сидячем положении, человек может совершать резкие чрезмерные физические нагрузки в тренажерном зале, бассейне и пр. Причин возникновения боли в пояснице, отдающей в ногу очень много, и чтобы разобраться в этиологии ее появления, порой приходится обращаться сразу к нескольким специалистам — неврологу, ортопеду, остеопату, гинекологу, урологу, гастроэнтерологу.
Причина боли, отдающей в ногу в зависимости от места иррадиирования
- Боли в пояснице, отдает в верхнюю часть ноги, бедра
Этот болевой синдром чаще всего бывает на фоне протрузии или пролапса межпозвоночной грыжи поясничного отдела позвоночника. Также корешковые пояснично-крестцовые боли возникают и при опухолевых процессах в крестцовом сплетении, опухолях спинного мозга, бурсите сухожилий ягодичных мышц, если к тому же возникает нарушение потоотделения, это также может быть вызвано васкулитом- нейропатии седалищного нерва (ишемического характера).
- Тупые боли в спине, пояснице и задней поверхности ноги
Это может быть синдром грушевидной мышцы — нейропатия, защемление, воспаление седалищного нерва. При этом чаще всего боль возникает в месте выхода седалищного нерва в области грушевидной мышцы и распространяется по задней поверхности бедра, вплоть до стопы. При грубой компрессии, защемлении седалищного нерва, возможно развитие атрофии ягодичной области.
- Боль в спине, отдающей в боковую область ноги
Эта локализация — лампасоподобная боль может быть обусловлена межпозвоночной грыжей, когда поражаются верхние поясничные корешки, проявляясь острым люмбаго, слабостью мышцы бедра, при патологии бедренного сустава она может сопровождаться псевдокорешковой иррадиацией. Если в боковой области бедра возникают жгучие боли — это может быть туннельный синдром наружного кожного нерва бедра — парестетическая мералгии Рота-Бернарда.
Мералгия — это боли на наружной поверхности кожи бедра из-за того, что нерв сдавлен паховой связкой или фасцией. Например, при беременности, у тучных людей, страдающих избыточным весом. Кроме болей при движении возникают парестезии (ползание мурашек, покалывание) или снижение чувствительности (онемение). В покое все симптомы, как правило, проходят.
- Боль, отдает в переднюю поверхность ноги, бедра
Такой синдром обусловлен поражением бедренного нерва, в основном возникающий после операции в нижней части живота, или грыжесечения. Эти повреждения дополнительно сопровождаются выпадением коленного рефлекса, чувствительными нарушениями, слабостью мышцы бедра. при этом двигательные нарушения будут выраженнее, чем боль. Очень сильная боль в спине, иррадиирующая в конечность может возникать одновременно с атрофией мышц бедра, которая наблюдается при лечении антикоагулянтами и развитием ретроперитонеальной гематомы (скопления крови в забрюшинном пространстве), а также при сахарном диабете если развивается асимметричная проксимальная нейропатия.
Боль на передней поверхности бедра в сочетании с нарушением работы 4-главой мышцы бедра (затруднено разгибание голени и сгибание бедра) сильно выраженная – поражения 3-4 поясничных корешков.
- Одновременная боль в области колена и поясницы
В коленном суставе боль может сочетаться с болью в пояснице при ортопедических нарушениях бедренного сустава. А также при онкологических заболеваниях женских половых органов, у мужчин при раке простаты. При переломах костей таза возникают онемение кожи, ползание мурашек и боли в области запирательного нерва, иногда иррадиируют на медиальную область сустава колена.
- Боли в верхней, средней части спины
Эти боли обусловлены чрезмерной мышечной активностью, перенапряжением, межреберной травматической нейропатией, а также болезнью Шейермана или Бехтерева, спондилита, поперечного миелита, спондилезом грудного отдела, опухолями позвоночника.
- Боли в поясничной области
Большинство таких болей вызваны заболеваниями ортопедического характера — спондилез, остеохондроз, спондилолистез, повреждения дисков поясничной области или их дегенерация. А также арахноидальной кистой в крестцовой области, локальными мышечными уплотнениями в ягодичных мышцах, при воспалении седалищного нерва. Ночные боли у молодых мужчин могут быть по причине болезни Бехтерева.
Однако, следует знать, что не во всех случаях, когда боли в пояснице, отдают в ногу, причинами служат нарушения в позвоночном столбе, существует масса других патологических процессов, вызывающих данный синдром.
Заболевания ортопедической природы
Мы перечислим возможные патологические, воспалительные, дегенеративные процессы в позвоночнике, которые могут способствовать развитию компрессионных поражений сосудов, оболочек, корешков, вещества спинного мозга.
- Остеопороз
- Поясничный спондилез, спондилолистез, стеноз, анкилозирующий спондилит
- Пролапс, протрузия диска
- Перелом позвонка, миеломная болезнь, опухоли позвонков
- Болезнь Реклингаузена, болезнь Педжета, врождённые деформации
- Сакрализация, люмбализация
- Остеофиты, остеомиелит позвонка
- Фасеточный синдром
Заболевания не ортопедического характера
Кроме того, следующие заболевания, не связанны с нарушениями опорно-двигательного аппарата:
- Туннельные синдромы — это нейропатии различного происхождения: седалищного нерва, латерального нерва бедра, болыпеберцового, запирательного, бедренного, общего малоберцового нерва
- Постгерпетическая невралгия, герпетический ганлионит
- Метаболические полинейропатии и мононейропатии
- Невринома спинального корешка
- Опухоли спинного мозга
- Спинальный сифилис
- Эпидуральная гематома или абсцесс
- Хронический менингит или карциноматоз мозговых оболочек
- Рефлекторная симпатическая дистрофия- регионарный комплексный болевой синдром
- Плексопатии, сирингомиелия
- Клаудикация конского хвоста или перемежающаяся хромота
- Острые нарушение спинального кровообращения
Прочие причины боли
Прочими причинами болей в спине, отдающей в ногу могут быть различные заболевания, такие как: гинекологические воспалительные и онкологические процессы, миеломная болезнь, туберкулез костно-суставный, туберкулез почек, женских половых органов (тубсальпингит), заболевания почек, мочевыводящих путей, сифилис, саркоидоз, окклюзия бедренной артерии, бруцеллёз, полимиозит, язва двенадцатиперстной кишки, расстраивающая аневризма аорты, панкреатит, внематочная беременность (симптомы), постинъекционные осложнения, гормональная спондилопатия, коксартроз.
Диагностика и лечение
На основании вышесказанно, становиться понятным, что причин таких болевых ощущений в спине, иррадиирующей в ногу может быть очень много. Если пациента беспокоит такая боль, лечение следует начинать только после тщательной диагностики. При обращении к врачу, пациенту для установления истинного диагноза, может быть предложен целый ряд различных диагностических процедур и анализов, по результату которых специалист установит заболевание и назначит соответствующее лечение:
- УЗИ органов брюшной полости
- Нейроортопедическое исследование
- Рентген, МРТ, КТ кресцового и поясничного отделов позвоночника, позитронная эмиссионная томография
- ЭМГ — электромиография
- Общий, биохимический анализ крови, общий анализ мочи
- Посев и исследование ликвора
- Иногда могут потребоваться и прочие обследования: определение толерантности к глюкозе, рентген конечности, сканирование костей, биопсия мышцы, нерва, лимфатического узла, УЗИ кровотока, ректороманоскопия, проверка артериального давления в конечностях.
Понятно, что лечение одной патологии может быть совершенно противопоказано при каком-либо другом нарушении. Только после установления точного диагноза, возможно проведение соответствующей терапии. При очень сильных болях, врач до выяснения окончательного диагноза, может назначить различные обезболивающие, противовоспалительные препараты — мази от боли в спине, уколы от боли в спине.
Источник


