Болит шея сзади при наклоне головы вниз
Боль в затылке и шее – неужели цервикокраниальный синдром?
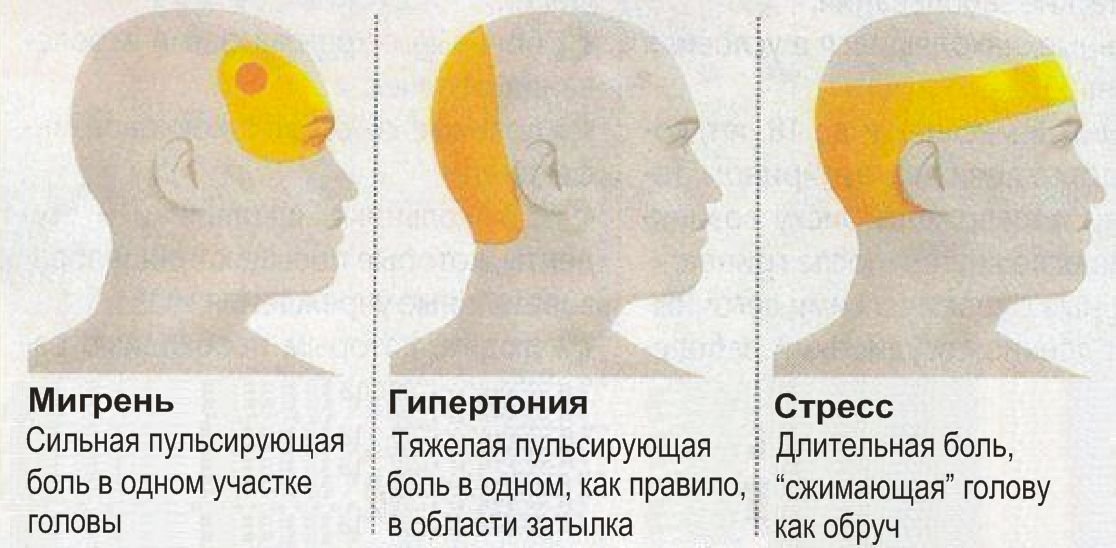
Неприятное состояние, когда болит голова сзади, в области между шеей и затылком, в большинстве случаев вызываются расстройством шейного отдела позвоночника, т.е. цервикокраниального перехода (области сзади головы, расположенной между шейным отделом позвоночника и черепом); за возникновение столь неприятного состояния, при котором болит затылок и шея, отвечает раздражение черепно-мозговых нервов. Иногда давящая боль отдаёт в стороны, вследствие чего болят плечи (с левой и правой стороны), боль в шее и затылке простреливает в виски.
Раздражение вызывает напряжение мышц вокруг шейного отдела позвоночника, нефизиологичное положение или наклон позвоночника в месте его перехода к черепу, а также отёк мягких тканей (затрагивается шея и затылок) в ответ на нагрузки (часто неправильные) верхней части тела.
Вследствие этого возникает спазм шейных мышц, который может появиться сужением артерий, снабжающих голову. Это явление, в свою очередь, может вызвать раздражение нервных окончаний в повреждённой ткани, которые передают болевые сигналы в мозг. Таким образом возникает боль (болит шея и затылок), отдающая в стороны (болят плечи, виски – с левой и правой стороны).
Как возникает боль сзади, затрагивающая шею и затылок?
В возникновении этих трудностей, когда болит голова сзади (шея, затылок) и плечи (с левой и правой стороны) наиболее важную роль играет долгосрочное воздействие нефизиологичной нагрузки на шейный отдел позвоночника, отсутствие физической активности, а с другой стороны – и чрезмерные физические нагрузки (часто болит голова сзади – шея и затылок – как и плечи с левой и правой стороны, у культуристов и очень активных спортсменов, которые забывают об отдыхе).
Фактором риска является длительное неестественное положение шейного отдела позвоночника (работа в офисе, особенно, в сочетании с кондиционированием воздуха и сквозняками).
Кроме того, у определённой части населения боль часто возникает из-за расстройств переходной области между шейным отделом позвоночника и черепа.
Факторам риска также могут быть прошлые травмы, затронувшие шейный отдел позвоночника.
Симптомы
Если вас беспокоит частая головная боль (независимо от того, где болит – шея, виски, в левой или правой стороны…), обратитесь к врачу, чтобы исключить любые другие причины ваших проблем!
Нарушения в шейном отделе позвоночника имеют место в том случае, если присутствует, как минимум, 1 из следующих симптомов:
1. Чаще всего болит шея и затылочная область.
2. Болезненность усиливается при движении головы и шейного отдела позвоночника
3. Цервиковестибулярный синдром имеет место в том случае, когда боль сопровождается головокружением, тошнотой и/или рвотой.
4. Болит не только шея, но вся верхняя часть позвоночника.
5. Присутствуют симптомы сжатие нервных корешков (уменьшение чувствительности или покалывание рук – как левой, так и правой – и боли или чувство слабости в верхних конечностях).
Также можно попробовать пропальпировать трапециевидную мышцу. Если почувствуете чувствительную область, нажатие на которую вызывает типичную боль в области шеи, целесообразно выполнять упражнения на растяжку.
Лечение
Терапия в острой фазе включает в себя физическую релаксацию. Это значит – не сидеть 12 часов подряд в одном положении! Необходим режим отдыха в тепле и сухости, кратковременное введение анальгетиков, НПВС препаратов и мышечных релаксантов.
При более долгосрочных трудностях лечение основывается, главным образом, на надлежащей реабилитации, в ходе которой расслабление шейного отдела позвоночника, массирование болезненных точек и обучение надлежащим домашним упражнениям может достаточно успешно устранить проявления цервикокраниального синдрома. В более тяжёлых случаях симптомы, по крайней мере, могут быть сведены к минимуму.
Лечение «стандартными анальгетиками»
Применяются обычные болеутоляющие средства (анальгетики), в основном, из группы НПВС и противовоспалительные препараты. Их химическое действие является относительно сложным, важно их комплексные эффекты. Кроме активного обезболивающего действия, они подавляют воспаление и уменьшить повышенную температуру. Эти препараты являются одними из наиболее часто используемых лекарств всей человеческой популяции. В мире ежедневно потребляется около 40 миллионов таблеток аспирина (ацетилсалициловая кислота). К сожалению, до 5% людей, хоть единожды при приёме препарата, испытали кровотечение из желудочно-кишечного тракта (которое наиболее часто проявляется болью в животе или наличием крови в стуле).
С другой стороны, очень похожие негативные последствия может иметь и приём других лекарств из этой группы (Парален, Нурофен, Панадол…), являющихся одними из наиболее часто используемых препаратов и способствующих развитию печёночной недостаточности.
Для того, чтобы при приёме обычных анальгетиков получить максимум пользы и избежать осложнений, целесообразно помнить несколько фактов:
1. Если боль присутствует в долгосрочной перспективе (и не является особым случаем, как в случае ревматоидного артрита и т.д.), лечение обычными анальгетиками не подходит; необходимо искать причину боли и бороться с первичным заболеванием.
2. Общие анальгетики предназначены для краткосрочного использования в низких дозах (заметьте, что даже малая доза аспирина – в 4-5 раз ниже, чем доза обезболивающего, которое используется для предотвращения сердечных приступов и инсультов, вследствие длительного использования у многих пациентов вызывает желудочно-кишечное кровотечение).
3. Если после приёма общих анальгетиков возникают проблемы с желудком, если трудности учащаются или возникли внезапно, непосредственно, после начала лечения, немедленно остановите приём препаратов и обратитесь к врачу.
4. Помните об опасной комбинации обычных анальгетиков и кофеина – она разрушают слизистую оболочку желудка; таким образом, приятная чашечка кофе вместе с «невинным» аспирином может легко превратиться в серьёзную проблему со здоровьем.
5. Высокий риск осложнений возникает из-за использования обычных анальгетиков у людей, у которых были или возникли такие проблемы, как, например, язва желудка или двенадцатиперстной кишки.
Профилактика цервикокраниального синдрома
Боль – неизбежна. Для того, чтобы уменьшить риск её возникновения, уменьшить интенсивность и, в конечном итоге, устранить в целом, следует регулярно уделять внимание реабилитационным упражнениям. Перед каждым упражнением необходимо разогреться и «раздвигаться».
Необходимо:
1. Придерживайтесь правильной техники упражнений.
2. Обеспечьте баланс в упражнениях и добавьте к тренировкам компенсационные упражнения и упражнения на растяжку.
Источник
Скованность движений может сопровождаться избыточным натяжением мышечных волокон и приступами острой боли. Как правильно вести себя в том случае, если регулярно возникает боль в шее при наклоне головы: к какому специалисту стоит обратиться и какие методы лечения использовать.
Прежде всего стоит выявить потенциальную причину. Боль в шее при наклоне головы вперед и назад чаще всего свидетельствует о фибромиалгии или патологических изменениях в структуре позвоночного столба. Он состоит из тел позвонков с остистыми отростками, межпозвоночных дисков, обеспечивающих амортизацию во время движения и проходящего внутри спинномозгового канала спинного мозга. Это вещество является важнейшей частью центральной нервной системы. Через боковые отверстия в позвонках от спинного мозга отходят корешковые нервы, отвечающие за иннервацию определенных участков тела. До тех пор, пока межпозвоночные диски обладают достаточной амортизационной способностью, ущемление корешковых нервов при движении не наблюдается. При развитии протрузии и пролапса хрящевой ткани могут возникать радикулопатии, провоцирующие развитие болевого синдрома.
Еще одна распространенная причина боли в шее при наклоне головы вперед и назад — остеофиты, костные наросты на телах позвонков, формирующихся в местах микроскопических трещин. Остеофиты (или отложение солей кальция) могут оказывать механическое воздействие как на корешковые нервы, так и на структуры спинного мозга, провоцируя миелопатию. Подобные симптомы сопутствуют и грыже межпозвоночного диска шейного и грудного отдела позвоночника.
Причины и методы лечения могут быть различными, поэтому важно своевременно обращаться за медицинской помощью и проводить дифференциальную диагностику.
Боль в шее при наклоне головы назад может быть опасной!
Очень часто боль в шее при наклоне головы назад возникает как симптом поражения структур головного мозга. Это могут быть такие грозные заболевания, как:
- гипертонический криз;
- острое нарушение мозгового кровообращения (инсульты);
- субарахноидальное кровоизлияние;
- опухоли головного мозга;
- последствия хлыстовых травм шеи с переломами и трещинами остистых отростков и тел позвонков.
Все эти патологии требуют экстренного медицинского реагирования, поскольку они угрожают не только здоровью, но и жизни пациента.
Этот симптом может быть опасен, если присутствуют и другие признаки нарушения мозговой деятельности, такие как головная боль, головокружение, тошнота и рвота, снижение остроты зрения, онемение конечностей и многое другое.
Отличить менингеальные симптомы от проявления приступа радикулопатии с ущемлением корешковых нервов может только опытный врач. Иногда для этого требуется провести ряд специальных исследований (спинномозговая пункция, развернутый общий анализ крови, рентгенографические снимки).
Шейному остеохондрозу присуще односторонне поражение только верхних конечностей. У пациента может онеметь рука на стороне поражения корешкового нерва, но при этом не пострадает нога и не будет поражения лицевой мускулатуры (опущение одного уголка губ, смещение языка от центра) не будет проявления нарушений речевой функции.
При травмах в области удара наблюдается гематома и припухлость, пальпация резко болезненная. При остеохондрозе припухлость и гематомы отсутствуют, при пальпации выявляется натяжение мышечных волокон. По этим и другим дифференциальным признакам можно быстро установить предварительный диагноз. Если у вас возникает боль в шее при наклоне головы назад или вперед, рекомендуем вам обратиться за первичной бесплатной консультацией к специалисту нашей клиники мануальной терапии.
Что делать при боли в шее при наклоне головы вперед или назад?
Как уже было сказано выше, боль в шее при наклоне головы вперед или назад, требует тщательной дифференциальной диагностики с применением современных средств обследования пациента. В сложных случаях может потребоваться компьютерная томография и дуплексное сканирование магистральных кровеносных сосудов.
После установления диагноза начинается комплексное лечение. При патологиях, связанных с поражением структур головного мозга, наша клиника мануальное терапии может оказать содействие только в период реабилитации. С целью восстановления двигательной активности и мышечного тонуса предлагаются курсы массажа, рефлексотерапии, гимнастики с индивидуальной разработкой комплексов упражнений.
Что делать при боли в шее
| Предположительная причина боли | Что делать? |
|---|---|
| Шейный остеохондроз и отложение солей | Провести полноценный курс лечения с помощью мануальной терапии. Посетить врача вертебролога. До приёма у доктора можно использовать нестероидные противовоспалительные мази, но не дольше 3-х дней подряд. |
| Нестабильность положения тел позвонков и их смещение | Самостоятельное лечение невозможно. Требуется помощь мануального терапевта, которые восстановит целостность шейного отдела позвоночника и укрепит связки |
| Унковертебральный деформирующий остеоартроз | Для лечения потребуется индивидуально разработанный курс лечебной гимнастики, который на начальной стадии терапии стоит дополнить остеопатией и рефлексотерапией |
| Синдром задней позвоночной артерии | Лечение проводит врач вертебролог невролог. Он разрабатывает индивидуальный курс восстановления проходимости задних позвоночных артерий. Лечение с помощью фармакологических препаратов невозможно. |
При поражении структур позвоночника мы предлагаем комплексное лечение с применением всего арсенала средств мануальной терапии. Это может быть тракционное вытяжение с целью устранения компрессии корешковых нервов. В этом случае боль снимается уже после первого сеанса. Далее используется остеопатия, лечебный массаж и рефлексотерапия. Все они направлены на восстановление физиологического диффузного питания хрящевой ткани. После восстановления амортизационной способности межпозвоночных дисков приступы боли в шее при наклоне головы вперед или назад не повторяются.
Теперь вы понимаете, что делать при появлении подобных симптомов. Прежде всего — обследование и установка диагноза. Затем следует комплексное, адекватное лечение, направленное на устранение причины, а не боли как симптома патологии.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Шея является наиболее подвижным и уязвимым сегментом позвоночника. Внутри шейной области расположены жизненно важные органы и структуры, разделенные соединительной тканью. Здесь же проходят артерии, вены, кровеносные сосуды и нервы, питающие головной мозг.
Внутри шеи размещается гортань, трахея и пищевод, а также щитовидная железа и парные лимфатические узлы для защиты организма от инфекций. При таком сложном строении возможны патологии не только самой шеи, но и внутренних органов.
Боль в шее сзади может возникать по разным причинам, включая обычную простуду или пребывание на сквозняке. Однако в случае развития деформаций или воспаления страдает мозг и его оболочка, поскольку нарушается кровообращение.
Причины
Боль в области шеи сзади может быть различной интенсивности и характера, но в большинстве случаев ее виновником является позвоночник – грыжи, протрузии, защемления, сколиоз и другие аномалии костной системы. Возникший дискомфорт многие пытаются лечить домашними средствами, и в ход идут разнообразные мази, гели, растирки и компрессы.
Когда желаемого эффекта не наступает, и справиться с болью не удается, человек решает пойти к врачу. Часто случается, что причина болезненных ощущений кроется в заболеваниях сердца, желудочно-кишечного тракта.
Существует несколько видов боли:
- висцеральная;
- соматическая поверхностная;
- соматическая глубокая;
- центральная;
- нейропатическая;
- острая;
- хроническая.
Висцеральная боль в задней части шеи возникает, или «отражается» от внутренних органов, расположенных ниже шеи.
Причиной соматической поверхностной боли являются травмы и механические повреждения. Соматическая глубокая боль локализуется внутри органов и тканей шеи. Центральная боль обусловлена повреждениями в центральной нервной системе.
Для нейропатического болевого синдрома характерно нарушение работы периферической или центральной нервной системы, исключающее физическое воздействие на рецепторы. Нейропатическая боль возникает в результате патологического возбуждения нейронов, когда активируются «спящие» структуры, обеспечивающие болевое восприятие (ноцицепторы).
Боль, возникшая возле шеи, может носить временный характер в следующих случаях:
- переохлаждение, сквозняки;
- длительное пребывание в неудобной позе;
- резкие движения – повороты, наклоны или запрокидывание головы назад;
- лишний вес, создающий дополнительную нагрузку на позвонки;
- малоподвижный образ жизни, гиподинамия;
- психоэмоциональное перенапряжение и нервные стрессы.
Если мышцы шеи сзади болят постоянно, то причиной может быть травма или болезнь, вызвавшие анатомические или дегенеративные изменения в органах и тканях.
Остеохондроз
Дистрофический процесс в межпозвоночных дисках, нарушение обмена веществ и кровообращения приводят к потере прочности и эластичности хрящевой ткани. Амортизирующие прокладки между позвонками истончаются, и появляются весьма неприятные симптомы – болит шея и голова, повышается давление, снижается острота зрения и слуха.
Опасность остеохондроза в его непредсказуемом течении, поскольку, развиваясь, болезнь может осложняться. При отсутствии адекватной терапии появляются грыжи, синдром позвоночной артерии, нейро-сосудистые расстройства иннервации горла и гортани. У человека появляются трудности при глотании, сухость, першение, в запущенных случаях возможна полная потеря голоса.
Следует отметить, что происходит неуклонное омоложение остеохондроза, и обнаружить дегенеративно-дистрофические изменения в позвоночнике сегодня можно даже у подростков. Широкое распространение заболевания именно в шейном сегменте объясняется подвижностью суставов, которые несут нагрузку по удержанию головы в вертикальном положении, а также особенностями выхода нервных окончаний вверху позвоночного столба.

Проблемы со спиной у молодых людей обусловлены современным ритмом жизни, в котором остается все меньше времени на спорт и прогулки
Межпозвонковые грыжи
Грыжа – это выпячивание фрагментов диска в позвоночный канал или их выпадение. Сначала отклонение кости совсем небольшое, и целостность диска не нарушается. На данном этапе довольно сложно понять, почему болит шея сзади, так как ущемление спинномозговых нервов незначительное.
Постепенно ситуация усугубляется – позвонки становятся менее подвижными, мышечное напряжение нарастает, и усиливается болевой синдром, отдающий в руки. Возможно появление онемения в кистях и пальцах, а в зоне большого пальца – ощущения покалывания.
Лечение следует начинать незамедлительно, чтобы избежать нарушения кровоснабжения мозга. Если давление на позвоночную артерию будет очень велико, заболевшему человеку грозит ишемический инсульт. Грыжа крупных размеров может вызывать воспаление окружающих связок, что приводит к шейному радикулиту.
Если болит шея сзади из-за грыжи, насторожить должны следующие симптомы:
- внезапные и беспричинные приступы тошноты;
- потемнение в глазах;
- тянущая боль в шее при наклоне головы назад или после длительного стояния;
- шум в ушах.
Наиболее серьезным осложнением межпозвонковой грыжи является необратимый паралич одной или обеих рук, к которому может привести атрофия спинномозгового нерва.
Спинальный стеноз
При стенозе шейного отдела происходит патологическое сужение центрального канала позвоночника из-за различных заболеваний или вследствие травм. Наиболее часто виновником стеноза становится остеохондроз, который вызывает появление остеофитов, грыж и выпадение центрального ядра.
Сужение полости, в которой проходит спинной мозг, кровеносные сосуды и нервы, приводит к возникновению клинической симптоматики. На ранних стадиях шея болит сзади при поворотах и наклонах головы. Впоследствии, по мере усиления сдавления позвоночных структур, нарушается кровообращение, и развиваются застойные явления спинномозговой жидкости.
Распознать спинальный стеноз позвоночного канала можно по следующим признакам:
- болевой синдром односторонний или двусторонний, и может отдавать (иррадиировать) в среднюю часть спины, руки, голову;
- болит голова в области висков и затылка;
- нарушается дыхательная функция, человек дышит прерывисто и поверхностно;
- возникает слабость в ногах и руках, голова кружится;
- тонус мышц шеи и верхних конечностей повышен.
Заболевание влечет за собой комплекс вегетативных нарушений вплоть до ишемии мозга, пареза или паралича конечностей. Развившийся стеноз опасен своими осложнениями, к которым относится полная обездвиженность пациента и летальный исход.
Травмы
Наиболее распространенными являются травмы позвоночника, возникшие из-за непрямого воздействия. Основные механизмы повреждений – сгибательно-разгибательный, сгибательно-вращательный и компрессионный – влекут за собой вывихи, подвывихи, переломы и смешанные травмы.
Любое резкое или неосторожное движение, удар или падение могут привести к растяжению или разрыву связок, защемлению нервных пучков и сосудов, нарушению целостности позвонков и межпозвоночных дисков. Даже ушибы отдельных участков головы, расположенных ближе к шее, нередко вызывают достаточно серьезные дегенеративные изменения в межпозвонковых дисках. Поэтому, если болит голова сзади в результате травмы, врачебная помощь должна быть неотложной. При отсутствии лечения в остром периоде нередко возникают вторичные смещения, и усиливается первичная деформация.

При травмировании шейного отдела может применяться бандаж, или ортез для вытяжения и разгрузки позвоночника, а также для облегчения состояния пациента
Опухоли и новообразования
Онкологические заболевания позвоночника, имеющие злокачественное течение, встречаются очень редко. Опухоли развиваются из соединительных тканей, к которым относятся кости, хрящи и связки. Поэтому костное образование носит название остеосаркомы, а хрящевое – хондросаркомы.
Абсолютно все виды сарком характеризуются быстрым делением клеток, опухоль растет стремительно и дает выраженную симптоматику. Чем выше расположено новообразование, тем шире область неврологических расстройств и хуже самочувствие пациента.
Отличительный признак саркомы – ночная боль в заднем сегменте шеи. Болевой синдром достаточно интенсивный и отдает в голову, при этом практически не снимается анальгетиками. По мере развития онкологического процесса наступает парез или плегия конечностей, на поздних стадиях – паралич грудных и межреберных мышц. В результате сильно страдает дыхательная функция, и человек может дышать исключительно с помощью аппарата искусственной вентиляции легких.
Увеличение опухоли приводит к сдавлению спинного мозга и нарушению свободной циркуляции внутриканальной жидкости, ликвора. Застойные явления, вызванные накапливанием ликвора в желудочках головного мозга, провоцируют рост внутричерепного давления. Это сопровождается тем, что болит горло и шея, глотание затрудняется, и возникают спазмы пищевода. Еще одним отличительным признаком саркомы на этом этапе является усиление болевых ощущений при наклоне головы вперед.
Инфекционные патологии
Инфицирование кожных покровов и мягких тканей нередко приводит к развитию воспалительных процессов, которые сопровождаются болезненностью в области шеи:
- фурункул. Локализуется преимущественно на задней части и боковых поверхностях шеи, поскольку гнойно-некротический процесс возникает в волосяном фолликуле или сальной железе. Созревание фурункула происходит в течение 3-4-х дней, и может сопровождаться повышением температуры тела, головной болью и зудом;
- карбункул. Появляется в результате объединения нескольких фурункулов и может вызывать некроз кожной клетчатки. Болезненный гнойник сначала представляет собой небольшой инфильтрат, который спустя несколько дней превращается в очаг воронкообразной формы с язвенно-некротической поверхностью. Некроз способен проникать глубоко в ткани, что вызывает боль дергающего характера, отечность и покраснение;
- абсцесс. В шейной области абсцессы, как правило, вызваны травмой или поражением ЛОР-органов, зубов или десен. Симптомами являются боль, отек и краснота кожи и слизистых в месте воспаления, температура тела может быть достаточно высокой. Инфекция распространяется преимущественно лимфогеным либо контактным путем, реже переносится c током крови. Спровоцировать абсцесс может воспаление слюнной железы, больной зуб или миндалины;
- флегмона. Гнойное воспаление мягких тканей, которое вызывают патогенные микроорганизмы, является весьма опасным состоянием. Флегмона – это вторичное заболевание, возникающее на фоне инфицирования близлежащих органов. В большинстве случаев течение заболевания имеет среднетяжелый или тяжелый характер. При расположении флегмоны в глубоких слоях шея сильно отекает, и пациенту становится легче при наклоне головы вперед.

Возбудителем кожных инфекций является стафилококк, весьма опасный для человека в активной фазе токсический микроорганизм продуцирует ядовитые ферменты и разрушает клетки
Методы лечения
Когда болит шея, нужно пройти диагностику и выяснить причину болезненности. Большинство заболеваний выявляется с помощью рентгенологического исследования.
Комплекс диагностических мероприятий может также включать:
- магнитно-резонансную томографию;
- УЗИ;
- анализы крови;
- электрокардиограмму.
После проведения исследований и сдачи анализов врач поставит диагноз и расскажет, что делать дальше. Комплексное лечение включает:
- прием нестероидных противовоспалительных средств, препаратов-миорелаксантов и антидепрессантов;
- внутрисуставные инъекции;
- нейростимуляцию;
- акупунктуру;
- лечебную гимнастику и массаж;
- использование аппликаторов;
- хирургическое и лазерное иссечение грыж и новообразований.
В терапии остеохондроза, радикулита и межпозвонковых грыж используются следующие методы:
- изометрическая кинезиотерапия. Это один из видов лечебной гимнастики, сочетающий в себе активные и пассивные движения, дыхательные техники. Грамотно подобранные упражнения не только помогут устранить болевой синдром, но и улучшат функцию позвонков и суставов, стабилизируют артериальное давление и ускорят обмен веществ в организме;
- импульсные токи. Физиотерапевтический метод воздействия током обладает сосудорасширяющим и нейростимулирующим действием. Возвращает мышцам тонус, купирует боль, помогает восстановить поврежденные ткани и улучшает кровообращение;
- лазерная терапия низкой интенсивности (НИЛТ). Лазерные процедуры оказывают противовоспалительное, анельгезирующее действие, стимулируют регенерацию тканей, нормализуют лимфо- и кровообращение;
- гирудотерапия. Лечение пиявками популярно и в наши дни, при использовании определенной схемы точек присасывания ускоряются восстановительные процессы, стабилизируется кровоснабжение поврежденного органа, устраняется сдавленность нервных окончаний и спадает отечность.
Чтобы предотвратить боли в шее, нужно избегать сквозняков, не переохлаждаться и спать на правильной подушке. Но если боль уже появилась, не проходит и с трудом снимается обычными методами, необходимо обязательно показаться врачу и пройти обследование. А после проведенного лечения не забывать о профилактике. Будьте здоровы!
Источник