Болит шов на голове после удаления
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и смежных дисциплинах. Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Трепанацию черепа по праву считают одним из наиболее сложных хирургических вмешательств. Операция известна еще со времен древности, когда таким способом пытались лечить травмы, опухоли и кровоизлияния. Конечно, древняя медицина не позволяла избежать различных осложнений, поэтому такие манипуляции сопровождались высокой смертностью. Сейчас трепанация проводится в нейрохирургических стационарах высококвалифицированными хирургами и призвана, прежде всего, сохранить пациенту жизнь.
Трепанация черепа состоит в формирования отверстия в костях, через которое врач получает доступ к головному мозгу и его оболочкам, сосудам, патологически образованиям. Она позволяет также быстро снизить нарастающее внутричерепное давление, тем самым предотвращая гибель больного.
Операция по вскрытию черепной коробки может проводиться как планово, в случае опухолей, например, так и экстренно, по жизненным показаниям, при травмах и кровоизлияниях. Во всех случаях высок риск неблагоприятных последствий, поскольку нарушается целостность костей, возможны повреждения нервных структур и сосудов в процессе операции. Кроме того, сама причина трепанации всегда весьма серьезна.
Операция имеет строгие показания, а препятствия к ней часто относительны, так как ради спасения жизни пациента хирург может пренебречь сопутствующей патологией. Трепанацию черепа не проводят при терминальных состояниях, тяжелом шоке, септических процессах, а в других случаях она позволяет улучшить состояние больного, даже если имеются серьезные нарушения со стороны внутренних органов.
Показания к трепанации черепа
Показания к трепанации черепа постепенно сужаются благодаря появлению новых, более щадящих методов лечения, но по-прежнему во многих случаях она является единственным способом быстро устранить патологический процесс и сохранить жизнь больному.
декомпрессивная трепанация проводится без вмешательства на мозге
Поводом к декомпрессивной трепанации (резекционной) становятся заболевания, приводящие к быстрому и угрожающему повышению внутричерепного давления, а также вызывающие смещение мозга относительно нормального положения, что чревато ущемлением его структур с высоким риском летального исхода:
- Внутричерепные кровоизлияния;
- Травмы (размозжения нервной ткани, ушибы в сочетании с гематомами и т. д.);
- Абсцессы мозга;
- Крупные неоперабельные новообразования.
Трепанация для таких пациентов – это паллиативная процедура, не устраняющая болезнь, но ликвидирующая опаснейшее осложнение (дислокацию).
Костно-пластическая трепанация служит начальным этапом хирургического лечения внутричерепной патологии, обеспечивающим доступ к мозгу, сосудам, оболочкам. Показана она при:
- Пороках развития черепа и мозга;
- Опухолях, которые могут быть удалены хирургически;
- Внутримозговых гематомах;
- Сосудистой аневризме и мальформациях;
- Абсцессах, паразитарном поражении мозга и оболочек.
костно-пластическая трепанация для проведения операции на мозге
Для удаления гематомы, расположенной внутри черепа, может быть применена как резекционная трепанация с целью снижения давления и предупреждения смещения мозга в остром периоде заболевания, так и костно-пластическая, если врач ставит задачу удалить очаг кровоизлияния и восстановить целостность тканей головы.
Подготовка к операции
При необходимости проникновения в полость черепа важное место принадлежит хорошей подготовке пациента к операции. Если времени достаточно, то врач назначает всестороннее обследование, включающее не только лабораторные тесты, КТ и МРТ, но и консультации узких специалистов, исследования внутренних органов. Обязателен осмотр терапевта, который решает вопрос о безопасности вмешательства для пациента.
Однако, случается, что вскрытие черепной коробки проводится экстренно, и тогда времени у хирурга очень мало, а больному проводится необходимый минимум исследований, включающий общий и биохимический анализы крови, коагулограмму, МРТ и/или КТ для определения состояния мозга и локализации патологического процесса. В случае экстренной трепанации польза в виде сохранения жизни выше вероятных рисков при наличии сопутствующих заболеваний, и хирург принимает решение оперировать.
При плановой операции после шести часов вечера накануне запрещается есть и пить, пациент еще раз беседует с хирургом и анестезиологом, принимает душ. Желательно отдохнуть и успокоиться, а при сильном волнении могут быть назначены успокоительные препараты.
Перед проведением вмешательства на голове аккуратно выбриваются волосы, операционное поле обрабатывается растворами антисептиков, голова фиксируется в нужном положении. Анестезиолог вводит больного в наркоз, и хирург приступает к манипуляциям.
Вскрытие полости черепа может производиться разными способами, поэтому выделяют следующие виды трепанации:
- Костно-пластическая.
- Резекционная.
Независимо о вида планируемой операции, больной должен быть подвергнут общему наркозу (обычно закись азота). В некоторых случаях трепанацию проводят под местной анестезией раствором новокаина. Для возможности проведения искусственной вентиляции легких вводятся миорелаксанты. Область операции тщательно бреется и обрабатывается растворами антисептиков.
Костно-пластическая трепанация
Костно-пластическая трепанация преследует целью не только вскрыть черепную коробку, но и проникнуть внутрь для различных манипуляций (удаление гематомы и очагов размозжения после травмы, опухоль), а конечным результатом ее должно стать восстановление целостности тканей, в том числе, кости. В случае костно-пластической трепанации костный фрагмент возвращается на место, таким образом ликвидируется образованный дефект, а повторной операции уже не требуется.
Трепанационное отверстие при этом типе операции делается там, где путь к пораженному участку мозга будет наиболее коротким. Первым этапом является разрез мягких тканей головы в виде подковы. Важно, чтобы основание этого лоскута находилось внизу, так как сосуды, кровоснабжающие кожу и подлежащую ткань, проходят снизу вверх радиально, и для обеспечения нормального кровотока и заживления их целостность не должна быть нарушена. Ширина основания лоскута составляет около 6-7 см.
После того как кожно-мышечный лоскут с апоневрозом отделен от поверхности кости, он отворачивается вниз, фиксируется на салфетках, смоченных в физиологическом растворе или перекиси водорода, а хирург приступает к следующему этапу – формированию костно-надкостничного лоскута.
этапы костно-пластической трепанации по Вагнеру-Вольфу
Надкостница рассекается и отслаивается соответственно диаметру фрезы, которой хирург делает несколько отверстий. Сохраненные между отверстиями участки кости выпиливаются с помощью пилы Джильи, но одна «перемычка» остается нетронутой, а кость в этом месте надламывается. Костный лоскут посредством надкостницы в области надломленного участка будет связан с черепом.
Для того, чтобы фрагмент кости черепа после укладки на прежнее место не провалился внутрь, распил производят под углом 45°. Площадь наружной поверхности костного лоскута оказывается больше, чем внутренней, и после возвращения этого фрагмента на место он прочно в нем фиксируется.
Достигнув твердой мозговой оболочки, хирург рассекает ее и попадает в полость черепа, где может производить все необходимые манипуляции. После того, как намеченная цель достигнута, ткани ушиваются в обратном порядке. На твердую оболочку мозга накладываются швы из рассасывающихся нитей, костный лоскут возвращается на место и фиксируется проволокой или толстыми нитями, кожно-мышечный участок ушивается кетгутом. В ране возможно оставление дренажа для оттока отделяемого. Швы удаляются к концу первой недели после операции.
Видео: проведение костно-пластической трепанации
Резекционная трепанация
Резекционная трепанация проводится для снижения внутричерепного давления, поэтому иначе ее называют декомпрессивной. В этом случае возникает необходимость создания постоянного отверстия в черепе, а костный фрагмент удаляется совсем.
Резекционная трепанация проводится при внутричерепных опухолях, которые уже невозможно удалить, при быстром нарастании отека мозга вследствие гематом с риском дислокации нервных структур. Местом ее проведения обычно является височная область. В этой зоне кость черепа находится под мощной височной мышцей, поэтому трепанационное окно будет ею укрыто, а мозг надежно защищен от возможных повреждений. Кроме того, височная декомпрессивная трепанация дает лучший косметический результат по сравнению с другими возможными зонами для трепанации.
резекционная (декомпрессивная) трепанация по Кушингу
В начале операции врач вырезает костно-мышечный лоскут линейно или в форме подковы, отворачивает его кнаружи, рассекает височную мышцу по ходу волокон и надсекает надкостницу. Затем в кости делается отверстие фрезой, которое расширяется с помощью специальных костных кусачек Люэра. Так получается округлое трепанационное отверстие, диаметр которого варьирует от 5-6 до 10 см.
После удаления костного фрагмента хирург осматривает твердую оболочку мозга, которая при сильной внутричерепной гипертензии может быть напряжена и значительно выбухает. В таком случае сразу же ее рассекать опасно, так как мозг может быстро сместиться в сторону трепанационного окна, что повлечет повреждение и вклинение ствола в большое затылочное отверстие. Для дополнительной декомпрессии проводят удаление небольшими порциями спинномозговой жидкости посредством люмбальной пункции, после чего рассекают твердую мозговую оболочку.
Завершают операцию последовательным ушиванием тканей за исключением твердой оболочки мозга. Костный участок на место, как в случае костно-пластической операции, не укладывается, но впоследствии, при необходимости, этот дефект может быть устранен с помощью синтетических материалов.
Видео: советский учебный фильм по резекционной трепанации
Послеоперационный период и восстановление
После вмешательства больного доставляют в отделение реанимации или послеоперационную палату, где врачи тщательно следят за функцией жизненно важных органов. На вторые сутки при благополучном течении послеоперационного периода пациент переводится в отделение нейрохирургии и проводит там до двух недель.
Очень важен контроль за отделяемым по дренажу, а также за отверстием при резекционной трепанации. Выбухание повязки, отек тканей лица, кровоподтеки вокруг глаз могут говорить о нарастании отека мозга и появлении послеоперационной гематомы.
Трепанация сопровождается высоким риском различных осложнений, в числе которых – инфекционно-воспалительные процессы в ране, менингит и энцефалит, вторичные гематомы при неадекватном гемостазе, несостоятельность швов и др.
Последствиями трепанации черепа могут стать различные неврологические нарушения при повреждении мозговых оболочек, сосудистой системы и ткани мозга: расстройства двигательной и чувствительной сферы, интеллекта, судорожный синдром. Очень опасным осложнением раннего послеоперационного периода считают истечение ликвора из раны, которое чревато присоединением инфекции с развитием менингоэнцефалита.
Отдаленным результатом трепанации являются деформация черепа после резекции участка кости, образование келоидного рубца при нарушении процессов регенерации. Эти процессы требуют хирургической коррекции. Для защиты мозговой ткани и с косметической целью отверстие после резекционной трепанации закрывают синтетическими пластинами.
Часть больных после трепанации черепа жалуются на частые головные боли, головокружения, снижение памяти и работоспособности, чувство усталости и психоэмоциональный дискомфорт. Возможна боль в области послеоперационного рубца. Многие симптомы, следующие за операцией, связаны не с самим вмешательством, а с патологией мозга, которая являлась первопричиной трепанации (гематома, ушиб и т. д.).
Восстановление после трепанации черепа включает как медикаментозную терапию, так и ликвидацию неврологических расстройств, социальную и трудовую адаптацию пациента. До снятия швов необходим уход за раной, включающий ежедневный контроль и смену повязок. Вымыть волосы можно будет не ранее, чем через две недели после операции.
При интенсивных болях показаны анальгетики, в случае судорог – противосудорожные препараты, врач может прописать и успокоительные средства при сильном беспокойстве или возбуждении. Консервативное лечение после операции определяется характером патологии, приведшей больного на операционный стол.
При поражении различных отделов мозга больному может предстоять обучение ходьбе, речи, восстановление памяти и других нарушенных функций. Показан полный психоэмоциональный покой, от физических нагрузок лучше отказаться. Важную роль на этапе реабилитации играют близкие пациента, которые уже в домашних условиях могут помочь справиться с некоторыми неудобствами в быту (принятие душа или приготовление пищи, например).
Большинство пациентов и их родственников волнует, будет ли после операции установлена инвалидность. Однозначного ответа нет. Сама по себе трепанация – еще не повод для определения группы инвалидности, и все будет зависеть от степени неврологических нарушений и ограничения жизнедеятельности. Если операция прошла успешно, осложнения отсутствуют, пациент возвращается к привычной жизни и работе, то на инвалидность рассчитывать не стоит.
При тяжелых повреждениях мозга с параличами и парезами, нарушениями речи, мышления, памяти и т. д. больной нуждается в дополнительном уходе и не может не только ходить на работу, но и самостоятельно за собой ухаживать. Безусловно, такие случаи требуют установления инвалидности. После трепанации черепа группа инвалидности определяется специальной врачебной комиссией из разных специалистов и зависит от тяжести состояния больного и степени нарушения жизнедеятельности.
Видео: декомпрессивная трепанация черепа в лечении ЧМТ
Source: operaciya.info
Источник
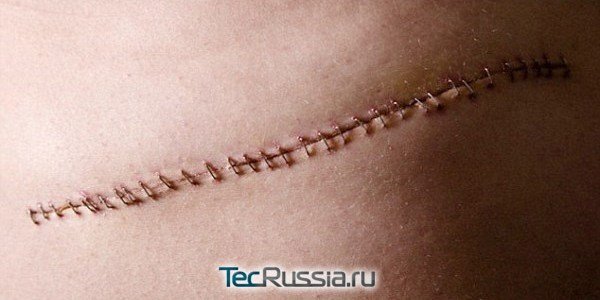
Любое хирургическое вмешательство предполагает рассечение тканей. Чтобы рана быстрее и аккуратнее срослась, накладывают швы, а затем на их месте формируются шрамы. Этот процесс неизбежно сопровождаенися зудом, покалыванием, а также режущими, стреляющими и другими крайне неприятными ощущениями. Обычно они длятся не более 2–3 недель, но иногда беспокоят пациента месяцами и даже годами.
Боли в рубце после операции или травмы могут быть как вариантом нормы, так и симптомом серьезных патологий, требующих неотложной врачебной помощи. Почему возникают неприятные ощущения и как долго они могут длиться? Какие признаки должны насторожить, а на чем можно не акцентировать внимания? Читайте подробности в материале TecRussia.ru:
Почему возникают дискомфортные ощущения и как их облегчить
Все хирургические разрезы и иные повреждения тканей заживают по одной и той же схеме, проходя четыре последовательные стадии: эпителизация раны, активный фибриллогенез, созревание и окончательное формирование рубца. Их продолжительность может отличаться у разных людей, но общие особенности регенерации, возможные опасности и принципы лечения на каждом из этапов остаются теми же.
Первая неделя после операции
Любой шрам связан нарушением целостности тканей: как минимум кожи, а возможно также глубоких дермальных слоев, жировой клетчатки, сосудов и нервных волокон. Сроки, за которые происходит их начальное срастание, индивидуальны, зависят от вида вмешательства, регенеративных способностей организма, качества ухода за раной. В среднем, при отсутствии осложнений, они составляют:
- удаление аппендикса, лапароскопия, кесарево сечение – 5-8 дней;
- пластические операции – 1-2 недели, в зависимости от сложности и объема.
- вмешательства в области грудины – 2-3 недели;
- полостные операции – до полумесяца.
В этот период боли в месте, где проходили разрезы, считаются нормальным явлением. Они сигнализируют о возможных проблемах лишь если сопровождаются дополнительными тревожными признаками:
- усиление неприятных ощущений, изменение их характера на резкие, пульсирующие, дергающие;
- внезапная отечность в зоне швов, покрасневшая и горячая на ощупь кожа;
- повышение температуры до 38 градусов и более;
- озноб, головная боль;
- расхождение краев раны, выделение из нее гноя;
- кровотечение.

Такие симптомы однозначно указывают, что заживление проходит не по плану. Возможные причины этого:
- В области рубца скопилась кровь или лимфа – из-за ошибки хирурга, недостаточно хорошо перевязавшего сосуды, или вследствие индивидуальных особенностей. Необходимо обратиться к проводившему операцию врачу: он удалит излишки жидкости с помощью иглы (пункция) или вскроет рану, эвакуирует содержимое и зашьет снова.
- Попала инфекция и началось гнойное воспаление – это может произойти как во время операции, так и после нее с током крови из очага хронического воспаления, например кариозного зуба или придатков. Обязательно показаться врачу: осложнение бывает смертельно опасным. Обычно приходится вскрывать рану, промывать, удаляя гной, и зашивать снова, оставляя дренаж для оттока. Обязательно назначают антибиотики.
- Швы оказались несостоятельными. Это означает, что заживление проходит неравномерно – края раны плохо срастаются, формируются полости, а рубцовые ткани недостаточно плотные. Врач наложит швы заново, порекомендует средства для улучшения регенерации (Солкосерил, витамины) и препараты, чтобы откорректировать общее состояние организма.
Первый месяц
В это время активно формируются коллагеновые волокна, спаивающие края рубца. Процесс может сопровождаться зудом и ноющей болью, но она уже не должна быть постоянной и возникает лишь при явном воздействии на шов – например, при его растяжении во время резких движений. Сами по себе такие ощущения – норма, но желательно избегать их появления и повременить с серьезной физической активностью. Вероятность воспаления из-за инфекции в этот период уже невелика, но может появиться другая проблема – лигатурный свищ.
- Почему чешутся шрамы и что с этим делать?
- Что делать, если воспалился рубец: каким должно быть лечение
После операции швы накладываются послойно: на мышцы или связки, подкожную клетчатку, дерму. В дальнейшем во многих случаях снимают только поверхностные, остальные либо рассасываются со временем, либо остаются навсегда. Иногда этот шовный материал отторгается организмом – так бывает при непереносимости состава нити либо если она оказалась нестерильной. Тогда начинается воспаление, но ограниченное, на небольшом участке. Формируется так называемая гранулема – плотный узелок, красный и отекший. Постепенно в нем накапливается гной, а пациент начинает ощущать боли различной интенсивности, порой очень сильные. Когда образование прорывается, с его содержимым могут выйти и нити, вызвавшие проблему. Но иногда нагноение продолжается по несколько недель – тогда участок тканей со свищом приходится удалять хирургически.
Со второго месяца до года
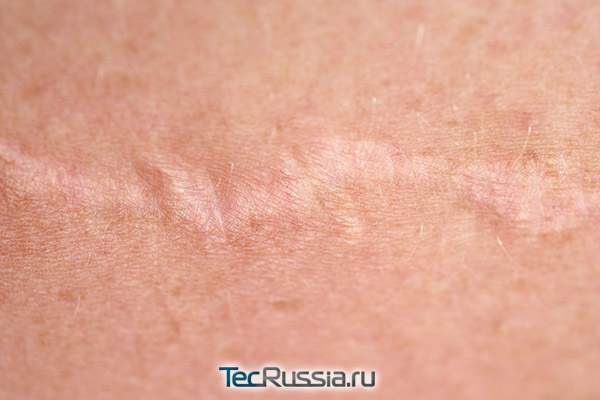
Рубец начинает «созревать»: волокна коллагена в нем выстраиваются в плотную матрицу, уменьшается количество кровеносных сосудов. Примерно через 6-12 месяцев он принимает свой окончательный вид. Боль как вариант нормы может сохраняться все это время, но такое случается довольно редко. В числе возможных причин:
- Глубокое повреждение тканей – из-за нарушения целостности сосудов давление в них увеличивается, поэтому некоторые шрамы болят даже спустя несколько лет после операции. Провоцирующие факторы – изменение погоды, натирание одеждой.
- Увеличение массы тела – при наборе веса кожа растягивается, в том числе и в области рубца, из-за чего всегда возникает сильный дискомфорт.
- Занятия спортом – это особенно актуально, если повреждения или разрезы располагались на активно двигающихся участках: пальцах, коленях, локтях или ягодицах. Неприятные симптомы появляются во время тренировок, а затем постепенно стихают. Кроме того, из-за чрезмерной активности могут разойтись внутренние швы – это сразу же вызывает сильную боль.
Кроме того, именно на стадии созревания может начать формироваться келоид (это происходит при индивидуальной педрасположенности и/или травмирующих внешних воздействиях на оперированную область) – шрам становится выпуклым, объемным, периодически чешется и болит.
Особые ситуации
Иногда боли в районе шрама имеют специфические причины – в зависимости от типа проведенного вмешательства и характера сопутствующих патологий и состояний:
После кесарева сечения
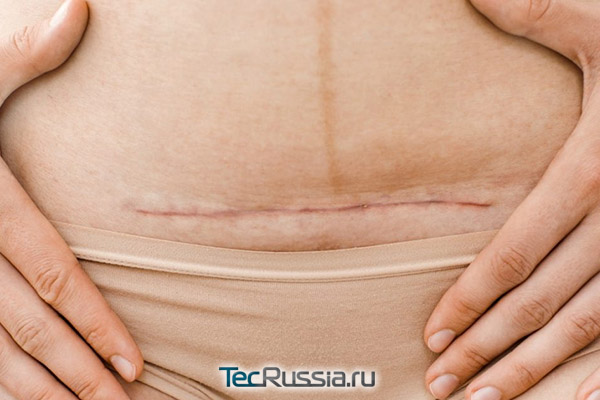
В первые несколько суток по завершении операции ощущения будут крайне неприятными, по вполне естественным причинам, связанным с повреждением тканей. Об осложнениях сигнализируют отек, температура, нагноение. Но даже если заживление проходит нормально, такой рубец может «ныть» до года, особенно в результате физической нагрузки, когда напрягаются мышцы живота, и во время менструации, когда происходят небольшие спазмы мускулатуры матки. Уменьшить их интенсивность можно, принимая спазмолитики (Но-шпа).
- 6 эффективных способов убрать шрам после кесарева
Если боль сохраняется еще дольше, причиной может быть эндометриоз шва, развивающийся из-за попадания в него во время операции клеток маточной слизистой оболочки. При нарушенном гормональном балансе они размножаются, формируя доброкачественную кисту. Нередко ее можно прощупать как округлое болезненное образование в области шва. Удалять нужно хирургическим путем.
После операций на молочной железе
Мастэктомия, редукционная маммопластика, мастопексия и другие травматичные хирургические манипуляции в области груди сопровождаются повреждением разных типов тканей – мышечной, нервной, железистой и др. В местах соединения краев раны оставляют дренажные трубки – примерно на неделю. Боли в этот период сильные, купируются анальгетиками.
Сформировавшийся рубец может беспокоить из-за постоянного натирания неподходящим бюстгальтером (кроме того, это повышает риск формирования келоида). Поэтому, когда врач разрешит снять компрессионное белье, лучше выбирать мягкие лифчики без косточек – спортивные или для беременных. Надевать обычные рекомендуется не ранее чем через полгода. При незначительно выраженных ощущениях, не сопровождающихся осложнениями, можно использовать обезболивающие гели. Помимо анальгезирующих свойств, они оказывают регенерирующее действие, ускоряя заживление.
Беременность
У будущих мамочек кожа живота сильно растягивается, и если ранее на этом участке по тем или иным причинам были разрезы и накладывались швы, нередко возникают болевые ощущения. Они могут быть разными – и тянущими, и колющими, а при расхождении шва – резкие и интенсивные. Максимальную опасность при в ходе вынашивания представляет шрам от ранее сделанного кесарева: в этом случае при любом дискомфорте нужно срочно посетить доктора, ведущего беременность. Скорее всего, понадобится УЗИ для определения текущей толщины рубца на матке – если он становится слишком тонким, беременную госпитализируют и назначают строгий постельный режим, чтобы предупредить расхождение шва.
Боли в келоидных рубцах
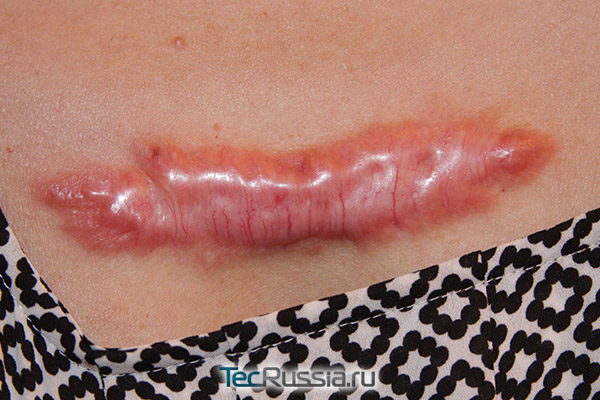
Появление шрамов данного типа обусловлено патологическим разрастанием соединительной ткани. Почему это может произойти, медики до сих пор точно не знают, зато хорошо известны основные факторы риска. К ним относятся:
- наследственность;
- темная кожа (4-6 тип по Фитцпатрику);
- периоды гормональной перестройки организма (пубертат, беременность), а также различные эндокринные патологии;
- хронические воспалительные процессы в ране;
- сильное натяжение краев;
- регулярное трение или иное механическое воздействие на шов.
Келоид возникает не сразу – характерные признаки обычно появляются на 4–6 месяц заживления. Шрам начинает возвышаться над кожей, разрастаться на здоровую ткань. Появляются неприятные ощущения разной интенсивности: от умеренного дискомфорта до сильного зуда, переходящего в боль.
Такое состояние требует обязательного лечения, чтобы остановить гипертрофию соединительной ткани и по возможности улучшить внешний вид рубца. Оно достаточно сложное и длительное, обычно основано на инъекциях гиалуронидазы или стероидных препаратов. В качестве профилактики имеет смысл сразу после снятия швов использовать силиконовые повязки или гели (Дерматикс, Кело-кот и т.п.)
После полостных операций
Если рубец остался после хирургического вмешательства на брюшине (удаление желчного пузыря, аппендицит), боль может появиться из-за формирования грыжи. Обычно такое случается, если пациент не соблюдает рекомендации врача: слишком рано повышает физическую активность, поднимает большой вес. Характер неприятных ощущений – распирающий или ноющий, они усиливаются при кашле, чихании, нагрузке. Постепенно на месте разреза появляется объемное образование, в которое попадают часть сальника, петли кишечника, у женщин – придатки. Лечение, как правило, хирургическое.
Если рубец болит без видимых причин

Бывает, что умеренный, а иногда и сильный дискомфорт сохраняется в уже зажившем участке тела долгие годы, при этом ни воспаления, ни свища, ни келоида, ни каких либо других факторов, которые могли бы объяснить сложившуюся ситуацию нет. Такая боль называется нейролептической. Она возникает, если в результате повреждения нервных волокон их функционирование нарушается и они посылают в мозг неверную информацию.
Параллельно могут появиться и другие признаки «разбалансировки» ЦНС: нарушенный сон, перепады настроения, потеря чувствительности отдельных участков кожи. Принимать обычные анальгетики в этом случае бессмысленно – они не помогают. Рекомендуются местное обезболивание 5% лидокаином (выпускается в том числе в спреях и кремах), прием антидепрессантов, а также психотерапия. К сожалению, полностью снять неприятные симптомы удается редко: хорошим результатом лечения считается снижение болевых ощущений до уровня, существенно не влияющего на качество жизни пациента.
Подводя итоги
Если рубец беспокоит в первые дни после операции или травмы, это нормально. Все, что нужно сделать – принять анальгетик и строго соблюдать рекомендации своего хирурга или лечащего врача. Следует внимательно наблюдать за собственным состоянием и за состоянием шва, чтобы вовремя заметить возможные осложнения, а также устранить провоцирующие факторы:
- Сменить узкое белье, одежду на более просторную, из натуральных материалов, без грубых швов.
- Не поднимать тяжести, не допускать резких и интенсивных движений.
- Избегать чрезмерного набора веса.
Иногда неприятные ощущения, особенно при физической нагрузке или механическом растяжении шрама, могут сохраняться до 1 года. Если при этом в раневой области нет никаких патологических изменений, такую ситуацию тоже можно считать вариантом нормы. Любые признаки воспаления – краснота, отек, пульсирующая боль, повышение температуры и изменение самочувствия – требуют немедленного обращения к врачу.
Использованы следующие научные исследования и материалы:
- International recommendations on managing patients having pathologic scars – Thomas A. Mustoe, Rodney D. Cooter, Michael H. Gold et al.; 2013
- Keloid – McGinty S, Siddiqui WJ; 2018
- Постгоспитальные послеоперационные осложнения в абдоминальной хирургии – Хромова В.Н.; 2011
- Принципы и алгоритмы лечения нейропатической боли – Данилов А.Б., Давыдов О.С.; 2008
Источник
