Болит спина 60 лет
Для цитирования. Балязин В.А., Балязина Е.В. Боль в спине у пожилых людей: особенности лечения // РМЖ. 2016. No 7. С. 439–441.
Старение организма — физиологический процесс, сопровождающийся запрограммированно возникающими в организме возрастными изменениями, характер которых наследственно детерминирован. Отсутствие физической активности является определяющим фактором в процессе старения организма. Согласно классификации ВОЗ, возраст человека делится на несколько периодов: возраст до 44 лет считается молодым, 45–59 – средним, 60–74 – пожилым, 75–89 – старческим, люди 90–100 лет и старше относятся к долгожителям.
Человек, появляясь на свет, состоит из воды на 90%, а умирая — всего лишь на 65%. С потерей воды организм начинает болеть и стареть. Одновременно с этим в органах и тканях начинает формироваться фиброз. Прогрессирующие дистрофические изменения в организме пожилого человека приводят к остеосклерозу, ограничивающему подвижность позвоночника. Изменяются физиологические изгибы позвоночника (шейный лордоз, грудной кифоз, поясничный лордоз) из-за возрастной потери эластичности межпозвонковых дисков и дугоотростчатых суставов. Снижается амортизационная функция позвоночного столба, что ведет к нарушению равномерного физиологического распределения нагрузки на позвоночник при поддержании вертикального положения тела в пространстве [1, 2]. Одним из основных признаков старения является потеря мышечной массы, что в свою очередь приводит к снижению мышечной силы, которая представляет собой важный индикатор качества жизни и функциональной независимости индивидуума.
В медицинских кругах бытует мнение, что причинами болей в спине являются преждевременное старение и изношенность межпозвонковых дисков, обозначенные широко распространенным в отечественной литературе термином «остеохондроз». Дистрофические изменения дисков и костной ткани позвонков рассматриваются как процесс физиологического старения, который при воздействии факторов риска может стать патологическим и обусловливать дорсалгию – болевой синдром (БС) в области туловища и конечностей невисцеральной этиологии [1, 3]. Болевые переживания у пожилых людей более продолжительные, чем у молодых пациентов. В связи со снижением пластичности центральных механизмов болевой чувствительности у пожилых пациентов наблюдаются повышение болевой чувствительности и более медленное ее восстановление.
Дорсалгия, как правило, обусловлена дегенеративными заболеваниями позвоночника и диагностируется в течение жизни у 80% населения планеты, а в пожилом возрасте ее испытывает почти каждый житель планеты [3, 4]. К тому же у больных этой возрастной группы она имеет склонность к затяжному течению с тенденцией к хронизации [1, 5]. Следует учитывать такие рентгенологически распознаваемые изменения, как остеопороз и остеохондроз. Если выявленные изменения, характерные для остеопороза, таят в себе угрозу патологических переломов, то изменения, характерные для остеохондроза, не всегда находятся в прямой зависимости от клинических проявлений болевого синдрома, а переоценка этих данных не способствует качественному лечению дорсалгии.
У подавляющего большинства больных пожилого возраста механическая причина боли является основной. Если у лиц молодого возраста эти изменения наблюдаются в основном в межпозвонковом диске с его дегенерацией и секвестрацией и образованием грыж, то у пожилых больных механическое воздействие на нервные структуры обусловлено в основном дегенеративным процессом в фасеточных суставах позвонков с вовлечением межпозвонкового диска, позвоночным стенозом. К механическим факторам следует отнести спондилолистез, дегенеративные изменения крестцово-подвздошного сочленения, миофасциальный синдром и фибромиалгию, а также врожденное укорочение конечности с вторичным сколиозом как в сочетании с плоскостопием, так и без него.
Однако неврологу всегда следует помнить о том, что боль в спине у лиц пожилого возраста может быть обусловлена и не механическими, обусловленными дегенеративным процессом в позвоночнике, причинами. К ним относятся: ретроверсия и опущение матки, воспалительные или опухолевые поражения органов малого таза, заболевания почек и мочевых путей, поджелудочной железы, аневризма аорты и др. Предположить перелом тела позвонка у пожилого человека с выявленным остеопорозом позволит указание в анамнезе на травму. Тщательного обследования требуют больные с указанием в анамнезе на перенесенные вмешательства по поводу онкологической патологии. О метастатическом характере процесса заставит подумать усиление интенсивности болей в ночное время, признаки соматического неблагополучия, подъемы температуры. В отличие от молодых пациентов у больных пожилого возраста связывать дорсалгию с дегенеративными изменениями позвоночника можно только после исключения онкологических, воспалительных заболеваний и остеопороза.
Алгоритм диагностики дорсалгии у пожилых людей должен учитывать особенности сочетанной патологии, присущей данному возрасту. Не менее важным является соматическое обследование пациента на предмет исключения патологии внутренних органов, сопровождающейся болями в соответствующих дерматомах. Следующим этапом является подтверждение дегенеративного процесса в самих позвонках, межпозвонковых дисках и, что особенно важно у пожилых больных, дугоотростчатых суставах (рис. 1, 2).


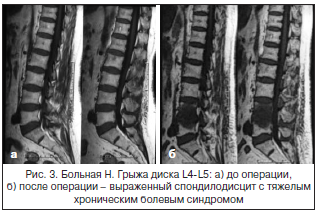
За последние 10 лет в нашей стране отмечается значительный рост количества хирургических вмешательств по поводу грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника. Так, в Ростовской области выполняется свыше 400 операций в год (10 на 100 тыс. населения). С ростом числа оперативных вмешательств возросло и количество пациентов, которым хирургическое пособие не принесло избавления от боли. Количество рецидивов болевого синдрома составляет от 15 до 50% [6, 7]. Основные причины хронизации боли в нижней части спины – это не только так называемые «неудачные операции», но и спондилодисциты, развивающиеся вследствие повреждения гиалинового хряща, нарастающий спондилолистез с сужением позвоночного канала и компрессия дурального мешка и корешковых воронок вследствие рубцово-спаечного эпидурита (рис. 3 и 4).
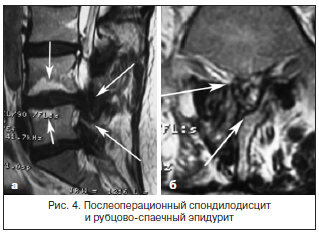
Рецидивы БС после операций, по сводным данным, составляют от 15 до 50%. Возникает вопрос о необходимости дальнейшей разработки более строгих критериев отбора больных для хирургического лечения и более эффективных методов консервативной терапии, при применении которой не возникает необратимых анатомических нарушений, развивающихся после оперативных вмешательств.
С целью подавления ноцицептивного компонента болей в нижней части спины в остром периоде широко и успешно применяются НПВП в сочетании с миорелаксантами в зависимости от выраженности мышечного спазма. В силу возрастных особенностей организма, предопределяющих разницу в фармакокинетике и фармакодинамике лекарственных средств, существуют различия в реакции пожилых и молодых лиц на одни и те же препараты. Следует учитывать особенности пожилого возраста, и прежде всего повышенную частоту побочных эффектов вследствие наличия частых сопутствующих заболеваний и риска лекарственного взаимодействия. Особая настороженность необходима при комбинации НПВС и ацетилсалициловой кислоты, которая часто применяется пожилыми для профилактики сердечно-сосудистых осложнений. Стремление устранить недостатки традиционных НПВС путем создания препаратов с более селективным действием, в частности селективных ингибиторов циклооксигеназы (ЦОГ) 2–го типа, хотя и уменьшило риск желудочно-кишечных осложнений, но не устранило его полностью. Риск поражения почек остается таким же, как и при применении неселективных ингибиторов ЦОГ.
Среди селективных ингибиторов ЦОГ-2 хорошо зарекомендовал себя нимесулид (Найз). Нимесулид ингибирует ЦОГ-2 и угнетает синтез простагландинов в очаге воспаления, ингибирует высвобождение фермента миелопероксидазы, а также угнетает образование свободных радикалов кислорода, не влияя на процессы фагоцитоза и хемотаксиса, угнетает образование фактора некроза опухоли и других медиаторов воспаления. Известно также, что у нимесулида один из самых благоприятных профилей желудочно-кишечной безопасности, однако при необходимости все же следует проводить гастроскопию и другие исследования для раннего выявления изъязвления слизистой, а также своевременно применять ингибиторы протонной помпы [7]. Нимесулид (Найз) обладает противовоспалительными, анальгезирующими и жаропонижающими свойствами. После приема внутрь нимесулид быстро всасывается в ЖКТ. Максимальная концентрация в плазме крови определяется через 2–3 ч. Связывание нимесулида с белками плазмы крови достигает 97,5%. Угнетающее влияние на ЦОГ-1 менее выражено (реже вызывает побочные эффекты, связанные с угнетением синтеза простагландинов в здоровых тканях). У больных с почечной недостаточностью (клиренс креатинина 1,8–4,8 л/ч или 30–80 мл/мин) и у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется. Снижению дозы НПВП способствует использование адъювантных препаратов (прегабалин, габапентин), что очень важно у лиц пожилого возраста [9]. Важным преимуществом Найза является наличие местной формы – препарата Найз гель.
Для усиления терапевтического эффекта и быстрого купирования воспалительного синдрома и БС важно использовать комплексный подход к лечению. Доказано, что совместное применение Найз таблеток с Найз гелем усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [10]. Основа Найз геля – изопропиловый спирт, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин Найз гель практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
В комплексной терапии болей в спине с успехом применяются витамины группы В, по показаниям – антидепрессанты и транквилизаторы, физиотерапия, массаж, мануальная терапия, иглорефлексотерапия. Стойкий БС и неврологические нарушения являются показанием к хирургическому лечению [3].
Особого внимания требуют пациенты со спинальным стенозом. Консервативное лечение поясничного стеноза проводится при наличии минимально выраженной неврологической симптоматики, а также при тяжелой соматической патологии. Рекомендуются упражнения, связанные с флексией в поясничном отделе позвоночника (велоэргометр, ходьба по бегущей дорожке с наклоном вперед). Целесообразны назначение венотонических препаратов, эпидуральное введение анестетиков и глюкокортикостероидов [3].
Хирургическое вмешательство показано при неэффективности консервативной терапии и нарастающем неврологическом дефиците. При центральном стенозе основу хирургической тактики составляют ламинэктомия и удаление желтой связки [3]. С целью профилактики рецидива боли в отдаленном послеоперационном периоде нами разработан способ интраоперационной профилактики формирования рубцово-спаечного эпидурита, защищенный патентом № 2294169 (зарегистрирован 27 февраля 2007 г., авторы: Балязин В.А., Балязина Е.В., Балязин И.В.).
Таким образом, лечение боли в спине у пожилых требует обязательного уточнения этиологии и патогенеза заболевания, а также учета сопутствующей патологии, в т. ч. и принимаемых пациентом в связи с ней лекарственных препаратов, c целью исключения полипрагмазии, а также токсического эффекта нерациональной комбинации лекарственных средств.
Источник
С возрастом суставные соединения поясничного отдела позвоночника неизбежно теряют плотность и становятся более пористыми — к старости здесь постепенно развивается остеопороз.
.
Эти воспаленные (из-за механического износа) суставы способны причинять немалую боль и сами по себе.
Кроме того, межпозвоночные диски поясничного отдела могут претерпевать дегенеративные изменения, высыхать и сжиматься. Это приводит к тому, что позвонки плотно прижимаются друг к другу без смягчающей «подушки» (ею служит здоровый диск) между ними. Впрочем, отсутствие межпозвоночного диска не всегда вызывает боль, иначе каждый пациент, перенесший операцию по удалению межпозвоночного диска, жаловался бы на чудовищные боли в спине. Человек может ощущать лишь скованность движений в данной области.
Одна из самых распространенных причин болей в спине у пожилых людей — сколиоз. Из-за того что мышцы спины становятся слишком слабыми, создаваемая ими антигравитационная сила достигает минимального значения. В результате позвоночник складывается подобно гармошке и приобретает форму латинской буквы S — только так ему удается сохранить прямую осанку. Эта деформация приводит к раздражению нервных корешков, мышечным спазмам и т. д., что неизбежно сопровождается сильными болевыми ощущениями.
Другая распространенная причина болей в спине — атрофия ягодичных мышц. Это самые твердые мышцы, которым приходится выдерживать вес туловища в сидячем положении. Когда они теряют силу из-за возраста или усталости, поверхность защитной прослойки уменьшается до минимума. Суставные соединения в этой области (крестцово-подвздошное сочленение) повреждаются и начинают болеть. Такая боль довольно надоедлива и, как правило, со временем только усугубляется: из-за необходимости постоянно нести на себе огромную весовую нагрузку суставы повреждаются еще больше.
Иногда мышцы ягодиц атрофируются настолько, что человек сидит практически на крестце и копчике. Это зачастую вызывает мучительные боли в районе копчика, особенно в положении сидя.
Попадаются пациенты с данной проблемой, у которых другие специалисты ошибочно диагностировали дегенеративные изменения межпозвоночных дисков в этой области и которым рекомендовали проведение операции. У большинства людей после определенного возраста неизбежно начинаются подобные дегенеративные изменения, однако это далеко не всегда приводит к появлению боли в области крестца, копчика или поясницы. Простого осмотра ягодиц, а также здравого смысла достаточно, чтобы установить истинную причину болей в нижней части позвоночника.
Когда мышцы атрофируются, мышечные волокна теряют массу вместе с составляющим их белком. Многие думают, что при этом уменьшается количество мышечных волокон. Но это не так.
Количество мышечных волокон, с которым рождается человек, остается неизменным на протяжении всей жизни; со временем они просто становятся массивнее за счет накопления белков.
Когда мышцы долго бездействуют, питающие их кровеносные сосуды разрушаются и вместо них образуется соединительная ткань, из-за чего мышцы уплотняются.
Когда человек сидит, его вес удерживается сокращенными мышцами задней поверхности бедра и ягодиц с обеих сторон. Из-за плохого кровоснабжения в них накапливается молочная кислота и возникают спазмы. Такова первопричина боли.
К 50 годам у большинства людей в поясничном отделе развивается грыжа и отмечаются дегенеративные изменения тканей, однако далеко не всегда это приводит к раздражению нерва и болям.
Источник
Боль в пояснице у женщин может быть признаком заболеваний позвоночника, почек и органов репродуктивной системы, а также являться последствием травмы, поэтому нельзя игнорировать этот сигнал организма о беде. Давайте же разберемся, почему болит поясница у женщин и чем лечить это состояние.
Особенности болей в пояснице у женщин и механизм их возникновения
Боли в пояснице у женщин могут иметь кратковременный, длительный или постоянный характер. Длительность данного симптома позволяет заподозрить ту или иную причину их появления. Например, кратковременный эпизод боли в области поясницы, чаще всего возникает на фоне внешнего воздействия – травмы или физической нагрузки.
В то же время постоянное ощущение боли в пояснице может говорить о более серьезных причинах, например, поясничном остеохондрозе, мочекаменной болезни, воспалении придатков и т. д.
Поэтому длительные или постоянные боли в области поясницы требуют консультации специалиста, в первую очередь, врача-терапевта. Доктор на основании проведенного обследования организма сможет предположить причину проблемы и уже направить к соответствующим специалистам.
Кроме длительности болевого синдрома, важно определить его интенсивность и локализацию.
В зависимости от интенсивности боль может быть незначительной, среднеинтенсивной и сильной.
Также выделяют боль острую, колющую, приступообразную, ноющую и тянущую.
Боли в пояснице могут быть односторонними и опоясывающими. Односторонняя локализация боли характерна для воспаления яичников, заболевания почки, камней мочеточника и т. д. Кроме того, боль может отдавать в низ живота, внутреннюю поверхность бедра, половые органы, копчик, крестец или подреберье.
Боли в области поясницы у женщин очень часто сочетаются с болями внизу живота.
Также следует сказать, что боли могут локализоваться как выше, так и ниже поясницы. Кроме болевого синдрома женщину могут беспокоить и другие неприятные симптомы, например, повышение температуры тела, недомогание, выделения различного характера, боли в животе, головные боли, головокружение и т. д.
Теперь разберемся, от чего болит поясница у женщин.
Болит поясница: причины у женщин
У женского организма имеется ряд особенностей, например, менструальный цикл, беременность, менопауза, гинекологические болезни, которые значительно расширяют диапазон болезней, провоцирующих болевые ощущения в области поясницы. У молодых мужчин, появление болей в пояснице в первую очередь связано с патологией позвоночника. В то же время первым делом необходимо исключать специфические причины болей в пояснице у женщин, независимо от их возраста.
Причинами боли в пояснице у женщин могут быть как физиологические, так и патологические состояния.
Среди физиологических причин болей в пояснице нужно выделить следующие:
- беременность;
- менструация;
- менопауза.
Патологическими причинами болевого синдрома в области поясницы могут быть такие факторы, как:
- чрезмерная физическая нагрузка;
- гиподинамия;
- переохлаждение;
- болезни позвоночного столба;
- заболевания почек и мочевыводящих путей;
- патология органов репродуктивной системы;
- травмы.
Рассмотри более подробно каждую причину, а также узнаем, как можно себе помочь в таких случаях.
Беременность и боли в пояснице
Очень часто беременность сопровождается болями в пояснице, особенно в последнем триместре. Провоцируют появление болевого синдрома следующие факторы:
- набор веса;
- перераспределение нагрузки на позвоночный столб;
- ослабление мышечного тонуса;
- расширение полости малого таза.
Перечисленные факторы имеют место на последних месяцах беременности, когда плод активно набирает вес, что отражается на весе женщины, а кости таза подготавливаются к родам.
В тоже время боли в пояснице на ранних строках беременности в большинстве случаев являются опасным сигналом, который может говорить о начале выкидыша. Также боли могут сопровождаться кровянистыми выделениями, повышением температуры тела, общей слабостью и т. д.
Поэтому чтобы избежать серьезных последствий для женщины и плода, следует сообщить врачу-акушер-гинекологу о поясничных болях.
Лечение. Если боли в пояснице связаны исключительно с беременностью и у женщины нет никакой патологии, то для облегчения состояния рекомендуется носить специальные бандажи, которые можно приобрести в аптеке. Такие приспособления уменьшают нагрузку на позвоночник и нормализуют центр тяжести тела.
Если у женщины отмечается прибавка веса выше нормы, то необходимо откорректировать питание: ограничить мучное, сладости, соленья, животные жиры и прочие высокоуглеводные и высококалорийные продукты.
Также справиться с болями в пояснице помогут занятия йогой, плаванием, пилатесом или гимнастикой.
Менструация и боли в пояснице
Менструальные боли могут локализоваться не только в нижней части живота, но пояснице, крестце и даже копчике. Основную роль в возникновении болей в области поясницы в данному случае играет изменение гормонального баланса в женском организме.
Болит поясница перед месячными вследствие того, в этом периоде в крови повышается уровень прогестерона, который понижает порог болевой чувствительности. Поэтому даже самые незначительные сокращения матки, могут вызывать болевые ощущения в пояснице.
Также способствуют возникновению болевого синдрома в пояснице перед и во время месячных следующие факторы:
- задержка жидкости в тканях, что приводит к отекам, приросту массы тела, перерастяжению капсул и связок органов, в частности матки, мочевого пузыря, которые давят на позвоночный столб и его мышцы;
- сокращения миометрия с целью отделения децедуального слоя эндометрия, во время которых раздражаются нервные окончания;
- наличие внутриматочного средства контрацепции — спирали, особенно если она неправильно установлена;
- воздействие прогестинов на стенки кишечника, что проявляется кишечными коликами, метеоризмом, диареей. Поэтому перед месячными часто болит копчик, крестец и поясница.
Лечение. При выраженных менструальных болях врач-гинеколог может рассматривать вопрос о назначении медикаментозных средств. В данном случае могут применяться спазмолитики (Но-шпа, Риабал, Спазмолгон) или гомеопатические препараты (Ременс, Цинкум валерианикум 6, Белладонна 6). Также рекомендуется ограничить в этом периоде употребление жидкости и соли.
Менопауза и боли в пояснице
Менопауза характеризуется угасанием работы яичников, вследствие чего кардинально меняется гормональный фон женщины. Из-за отсутствия эстрогенов в организме в костях появляется остеопороз, который приводит к хрупкости костной ткани, что часто сопровождается ноющей болью в суставах и пояснице.
В климактерическом возрасте у женщин существенно повышается риск развития остеохондроза, для которого также характерны боли в пояснице.
Лечение. В первую очередь необходимо определить причину болей в пояснице, после чего назначается этиологическая, симптоматическая и патогенетическая терапии. Пациенткам обязательно назначаются минеральные комплексы, которые укрепят костную ткань, витамины, ЛФК, физические упражнения для укрепления мышечного корсета спины.
Также лечебный комплекс дополняется сбалансированным питанием. В дневном рационе обязательно должны присутствовать фрукты, овощи, кисломолочные продукты, рыба, мясо и птица.
Чрезмерная физическая нагрузка и боли в пояснице
Очень часто женщины отмечают боли в пояснице после подъема тяжести, перегрузки в спортзале, активных игр с ребенком, работы на огороде и т. д. Перечисленные факторы приводят к спазму мышц спины, вследствие чего раздражаются нервные окончания, что проявляется болями в пояснице и всей спине. Также женщине тяжело наклоняться вперед.
В норме на следующий день боль должна пройти, если же этого не происходит, необходимо обратиться к врачу-неврологу или врачу-вертебрологу, чтобы исключить патологию позвоночника.
Гиподинамия и боли в пояснице
Такие блага цивилизации, как автомобили, общественный транспорт, лифт, компьютеры, телевизор и пр., способствуют гиподинамии, которая приводит к атрофии и снижению мышечной силы мышц тела, в частности спины.
Позвоночный столб защищает и фиксирует в вертикальном положении мышечный корсет, поэтому при его ослаблении нарушается осанка, появляется остеохондроз и межпозвоночные грыжи, в том числе и поясничном отделе. Перечисленные заболевания сопровождаются болью в спине, пояснице, крестце и даже копчике.
Лечение. Единственный и эффективный метод борьбы с болью, вызванной гиподинамией, – ведение активного образа жизни. Для этого будет достаточно заменить езду в транспорте ходьбой, передвижение в лифте – ходьбой по ступенькам, а при сидячей работе необходимо делать небольшие двигательные перерывы каждые два-три часа. Также рекомендуется заниматься плаванием, гимнастикой, йогой, спортивной ходьбой и т. д.
Переохлаждение и боли в пояснице
Болью в спине после переохлаждения чаще можно заболеть жаркую пору года, нежели зимой. Это связано с тем, что зимой мы тепло одеваемся, выходя на улицу, поэтому поясница не ощущает сильного перепада температуры. А вот летом, при работе на жаре, в области поясницы активизируется кровообращение и повышается мышечная активность, поэтому если подует хоть малейший ветерок, появляется мышечный спазм, который и вызывает боль.
Лечение. Если вы простудили спину, то вам следует соблюдать строгий постельный режим на протяжении 2-3 дней, смазывать поясницу согревающими и болеутоляющими мазями (Фастум-гель, Диклак гель, Диклобере, Финалгон), принимать назначенные доктором препараты (Нимесулид, Мелоксикам, Диклофенак), исключить сауну, горячую ванну и ограничить физические нагрузки.
Болезни позвоночного столба и боли в пояснице
Чаще всего женщины страдают таким заболеванием позвоночного столба, как остеохондроз. Причем поясничный остеохондроз встречается чаще, чем поражение других отделов позвоночника. Это объясняется высокой подвижностью поясничных позвонков и огромной нагрузкой на данный отдел позвоночного столба.
Остеохондроз грозит такими осложнениями, как формирование межпозвоночных грыж и ущемление нервов. Поясничный остеохондроз и его осложнения сопровождаются болями в области поясницы, которые могут отдавать в нижнюю конечность, низ живота, крестец и копчик.
Лечение. В борьбе с остеохондрозом применяются противовоспалительные препараты (Диклофенак, Нимесулид, Мелоксикам), миорелаксанты (Буфесмак, Мидокалм), хондропротекторы (Хондроитинсульфат, Артрон-комплекс, Остеогенон), а также новокаиновые блокады, ЛФК, физиотерапевтические методы.
В случае появления осложнений, которые грозят нарушениями функций позвоночника или компрессией спинного мозга, проводится оперативное вмешательство.
Болезни почек, мочевыводящих путей и боли в пояснице
Заболевания почек и мочевыводящих путей очень часто сопровождаются болью в пояснице. Например, опоясывающая боль в пояснице больше характерна для пиелонефрита с хроническим течением. Если болит поясница справа у женщины, то причина скорей всего кроется в одностороннем поражении воспалительным процессом или наличием конкремента в почке или мочеточнике.
Кроме того, заболевания почек и мочевыделительной системы редко проявляются только болями в пояснице. Такие пациенты еще жалуются на повышение температуры тела, общую слабость, снижение аппетита, тошноту, повышенную потливость, учащенное мочеиспускание, появление крови или гноя в моче и т. д. Например, боли в пояснице и частое мочеиспускание у женщин чаще всего являются симптомами воспаления мочевого пузыря и мочекаменной болезни.
Лечение. Терапия пиелонефрита и цистита заключается в применении противомикробных препаратов, поскольку эти заболевания вызывают патогенные микроорганизмы. Препаратами выбора в данном случае могут быть Норфлоксацин, Ципрофлоксацин, Фурамаг. Также применяются уроантисептики – Фуразолидон, Фурадонин, Канефрон, Уролесан и другие. Кроме медикаментозной терапии обязательно необходимо соблюдать диету, суть которой – исключение из дневного рациона копченостей, пряностей, специй и ограничении соли.
Патология органов репродуктивной системы и боли в пояснице
Боли в пояснице часто беспокоят женщин, страдающих гинекологическими заболеваниями, а именно:
- кистой яичника;
- полипами полости матки;
- эндометриозом;
- апоплексией яичника;
- воспалением яичника;
- воспалением маточных труб;
- раком шейки матки и другими.
Механизм возникновения болей при гинекологических заболеваниях связан с нарушением гормонального фона, воспалительным или злокачественным процессами, которые распространяются на ткани поясничной области.
Независимо от причины при появлении болей в пояснице, которые сопровождаются болью внизу живота, выделениями различного характера из влагалища, повышением температуры, нарушением менструального цикла и прочими симптомами, необходимо проконсультироваться со специалистом – врачом-гинекологом. Любое гинекологическое заболевание грозит бесплодием.
Как видите, причин болей в пояснице у представительниц прекрасного пола очень много, некоторые из них физиологические и не несут опасности для здоровья. Но в большинстве случаев боль в пояснице является симптомом различных заболеваний, поэтому требует комплексного обследования организма и соответствующего лечения.
Источник


