Болит спина когда какаю
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
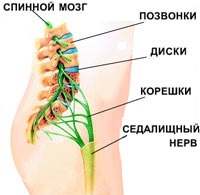
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
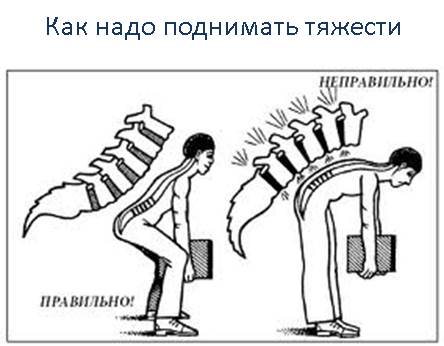
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
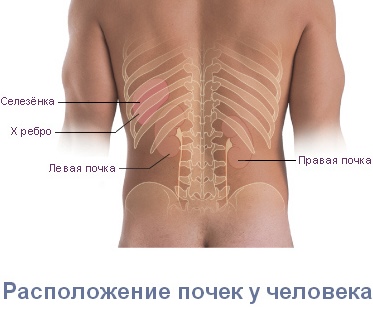
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
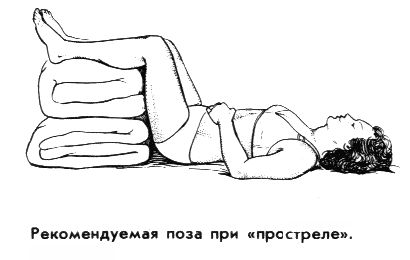
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Опорожнение кишечника сопровождается болевыми симптомами при параректальном абсцессе (парапроктите), особенно часто боль, возникающая в прямой кишке, иррадирует в спину при седалищно-прямокишечном расположении нарыва. Воспалительный процесс имеет внезапное начало. Боль имеет приступообразный характер, и становится более ощутимой при любых движениях. Особенно болезненна дефекация, повышается температура больного лихорадит.
Процесс седалищно-кишечной локализации быстро раcпространяется вертикально, захватывая тазовую клетчатку. Состояние больного быстро ухудшается.
Причиной болей в спине также может быть подслизистый нарыв прямой кишки, который локализуется чаще всего на ее задней стенке. Характер боли ноющий, тупой, иногда – схваткообразный. При опорожнении кишечника она усиливается. Температура обычно если и повышена, то незначительно.
Острые, отдающие в спину при и после дефекации боли вызывает наличие анальной трещины, при ее недавнем появлении. Они очень интенсивные, но кратковременные. Ощущаются во время опорожнения кишечника по времени примерно четверть часа после акта. При острой анальной трещине наблюдается сильный спазм сфинктера, геморрагические проявления обычно невелики. Без лечения трещина может стать хронической, при этом интенсивность болей уменьшается, но они могут беспокоить и без дефекации, увеличиваясь в ее процессе и сразу после.
Болевые приступы в анальном отверстии, распирающие, отдающие в спину при опорожнении кишечника и после него, сопровождающие ходьбу, бег, ощущаемые при сидении являются признаками начала острого приступа геморроя, когда ущемляется геморроидальный узел. Ощущения весьма интенсивны, иногда их просто невозможно терпеть, так как вокруг ануса находится множество нервных окончаний. Нередко больной не может ни сесть, ни ходить. Поясничная боль ощущается в крестцовой или копчиковой зоне, как правило, при запущенном геморрое, поскольку тромбы, образовавшиеся в выпавшем узле, становятся слишком большими, что нарушает кровоток, появляются застойные явления. Запущенный геморрой может осложниться некрозом узлов. Боли в спине обычно появляются, когда больной длительное время провел в одной позе.
Боли после дефекации в спине могут сигнализировать и о проблемах с позвоночником в пояснично-крестцовом отделе, который напрягается в процессе опорожнения кишечника (остеохондроз, туберкулезный спондилит). Их причину можно установить только вместе с врачом, пройдя обследование.
Боль в спине после мочеиспускания
Если процесс опорожнения мочевого пузыря сопровождается болью в спине, в первую очередь, грешишь на воспаление почек. Такое осложнение может быть после ОРВИ, гриппа или простуды. Боль и учащенное отхождение мочи напоминает о цистите или уретрите. Это действительно так, воспаление мочевыводящих органов, как правило, вызывает болевые импульсы в нижней части спины, рези в уретре, частое скудное и не полное опорожнение мочевого пузыря. Может болеть голова, повышаться температура тела, наблюдаться общее недомогание.
Боль в спине и нарушение процесса опорожнения мочевого пузыря может говорить и о мочекаменной болезни, такие же симптомы вызывают новообразования мочевыводящих органов. Поэтому для уточнения диагноза необходимо обратиться к урологу.
Туберкулезный спондилит пояснично-крестцового отдела проявляется, помимо других признаков (слабости, субфебрильной температуры, тошноты и головной боли), и нарушениями мочеиспускания. Боли в поясничном отделе усиливаются во время и после опорожнения мочевого пузыря.
Остеомиелит проявляется болями в спине и нарушениями процесса мочеиспускания, его необходимо дифференцировать с заболеваниями почек, поскольку симптомы похожи.
Когда возникают боли в спине после мочеиспускания, необходимо посетить врача, а если симптоматика острая – высокая температура, сильные боли, примеси крови в моче, признаки дегидратации, отеки, то необходимо вызвать бригаду скорой помощи, поскольку такие признаки говорят об опасном для жизни больного состоянии.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Источник
Позвоночник связан с внутренними органами сетью нервных окончаний. Специалисты предупреждают, что болевые ощущения, возникающие в области спины, не всегда указывают на патологии позвоночного столба.

И напротив, болевой синдром в области живота совсем не обязательно вызван патологиями желудочно-кишечного тракта. Таким образом, на вопрос, может ли болеть спина от кишечника, врачи отвечают утвердительно.
Но важно не ошибиться в постановке диагноза. Путем тщательного осмотра больного, пальпации больной области и других диагностических мероприятий удается установить причину боли.
Причины
Боли в спине могут возникать из-за дегенеративных процессов в позвонках, но это может быть и «отраженный» болевой синдром, когда на самом деле болит кишечник.
От позвоночных сегментов тянется сеть нервных окончаний. Позвоночник выступает в роли главного органа, регулирующего работу внутренних органов брюшной полости, деятельность которых, в свою очередь, тоже тесно взаимосвязана друг с другом.
Если функционирование толстого или тонкого кишечника нарушается, то боль может быть локализованной (болит один участок) или происходит ее иррадиация в определенные участки тела, при этом нередко она еще и отдает в спину.
Причины, из-за которых боль живота и спины «сливается» в один мучительный болевой синдром:
- Аппендицит в стадии обострения.
- Прободение тонкой кишки.
- Кишечная непроходимость.
- Синдром раздраженного кишечника.
- Язвенный колит и др.
Дискомфорт в кишечнике из-за этих заболеваний может ощущаться как слева, так и справа, распространяться по всей брюшной области. Отдающие в спину боли при этом в ряде случае вызывают спазм мышц спины.
Такого рода связь с кишечником бывает, например, при метеоризме, когда газы отходят плохо, скапливаются, и раздутый орган давит на позвоночную область.
Признаки
Перечисленные состояния сопровождаются рядом характерных симптомов.
Аппендицит в стадии обострения
Болевой синдром развивается стремительно. Может произойти быстрый скачок температуры тела (что может сообщать о гнойной форме болезни или перитоните).
Боли начинаются с подложечной области, постепенно распространяясь по брюшной полости, либо локализуются в правом нижнем участке живота.
При гнойном аппендиците они менее выражены, так как в результате поражения нервные окончания червеобразного отростка теряют чувствительность.
Разбухший аппендикс может сдавливать спинно-мозговые нервные окончания, иннервирующие кишечный отросток, и это провоцирует болевые ощущения в спине.
Прободение тонкой кишки
Язвенный процесс, травмирование стенок тонкой кишки, истончение эпителиальной ткани могут привести к образованию свища. Состояние сопровождается мучительной сильной болью, распространяющейся по брюшине и отдающей в спину.
Небольшое облегчение наступает после приема сильного обезболивающего или при принятии положения – лежа с согнутыми к животу коленями (поза эмбриона).
В такой ситуации больному требуется немедленная госпитализация, потому что существует реальная угроза его жизни из-за попадания содержимого кишечника в ткани брюшной области.
Кишечная непроходимость
Непроходимость кишечника может быть динамической и механической. Динамическая появляется при сильных кишечных спазмах, механическая – при создании помехи в виде твердого пищевого комка, гельминтов, волос.
Может пучить живот, и поскольку для газов нет выхода, человек испытывает резкую, сильную боль распирающего характера. Это состояние может спровоцировать заворот кишки.
Больному требуется срочная медицинская помощь. До приезда врача нельзя принимать слабительные. Проблема решается хирургическим путем.
Синдром раздраженного кишечника
Это состояние не представляет угрозу для жизни пациента, но вызывает тяжелую симптоматику в виде метеоризма, затрудненного усвоения пищи, запоров, диареи, колик в области брюшины.
Проблема может возникнуть при беспорядочных приемах пищи, избытке углеводистых продуктов, употреблении в большом объеме продуктов, содержащих клетчатку (овощи, зелень).
Если человек за один присест съедает много жирной, соленой, копченой, маринованной еды – тоже могут возникнуть признаки несварения и сильные болевые ощущения в кишечнике. Боль может ощущаться и в пояснице.
Язвенный колит
Попадание в кишечный тракт едкого вещества, повышенная выработка кислоты в желудке, голодание, истощение, беспорядочное питание могут приводить к образованию единичного или множественных раздраженных участков, в которых при отсутствии лечения образуются язвы.
Разрушение слизистой кишечника может приводить к внутренним кровотечениям и редко – к прободению.
Боли появляются сразу после приема пищи, но в ряде случаев обострение наблюдается при появлении чувства голода.
Игнорирование заболевания может привести к тяжелым осложнениям. Болевой синдром может «отражаться» и на поясницу.
Перечисленные состояния требуют незамедлительного обращения к врачу. Нельзя заниматься самолечением, пытаясь избавиться от боли при помощи малознакомых средств, прием которых посоветовали знакомые или родственники.
Даже если лекарство снижает интенсивность боли, то возможно проявление эффекта «маятника»: боль скоро возвращается (чувствительность нервных окончаний притупляется лишь на несколько часов) и становится вдвое-втрое сильнее. Ведь патологический процесс продолжается, и процесс воспаления не был при этом остановлен.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник