Болит спина левая рука и нога причины
Боли в спине проявляются по-разному, могут иметь ряд специфических сопутствующих симптомов. В позвоночнике много нервных окончаний и при их вовлечении в патологический процесс дискомфорт может передаваться разным частям тела, органам. Для проведения самодиагностики, определения срочности обращения к врачу, пациенту следует знать причины возникновения неприятных ощущений. В материале описаны случаи, когда болит спина и рука – каковы причины явления, опасно ли оно, как его устранить.
Что это может быть?
Наиболее часто боль в спине отдает в руку в результате состояний, не угрожающих жизни, немедленных действий не требующих. Но бывает так, что причиной ее является патология внутренних органов, предполагающая немедленное лечение. Поэтому вне зависимости от предположительной причины возникновения дискомфорта, его интенсивности, к возникшей симптоматике следует относиться внимательно. Лучше обратиться к врачу.

к содержанию ↑
Боль в спине и правой руке
Когда боль в спине отдает в правую руку, об острой ситуации это, обычно, не свидетельствует. Причины, вызывающие симптоматику чаще всего, таковы:
- Патологии позвоночника. В позвоночном столбе находится спинномозговой канал, в котором располагается нервная ткань. Нервные корешки оттуда выходят наружу между позвонками – следовательно, способны защемляться ими при наличии патологии. Если защемлен нервный корешок, точка выхода которого расположена в правой руке, то дискомфорт будет отдавать туда. Защемление способны вызывать остеохондроз, искривление, смещение позвонка, его травма, неправильная осанка, грыжа, протрузия, разрастание костной ткани. Новообразования, воспаления, отеки мягких тканей иногда также зажимают нервную ткань;
- Спазм, гипертонус мышц. Возникает при патологиях позвоночника, когда мышцам приходится поддерживать нормальное физиологическое положение позвонков, чрезмерно напрягаясь. В процессе этого развивается спазм, который зажимает нервное окончание. Как и предыдущий тип дискомфорта, этот усиливается при физических нагрузках, гиподинамии, определенных позах, движениях;
- Травмы мышц. Развиваются после дорожно-транспортных происшествий, падений, компрессий, излишних ненормированных тренировочных нагрузок (редко — гиподинамии). Повреждается непосредственно мышечная ткань, боль из нее по нервным корешкам эродирует в руку.
Значительно реже дискомфорту способствуют заболевания внутренних органов. Правосторонняя пневмония, плеврит, туберкулез, бронхит иногда вовлекают в патологический процесс нервную ткань. Неприятные ощущения могут эродировать в руку по нервным корешкам.
к содержанию ↑
Боль в спине и левой руке
Чаще всего боли в левой руке и спине возникают потому же, почему в правой. На первом месте по частоте встречаемости в таком случае патологии позвоночника, на втором патологии, травмы, гипертонус, спазм мышц, воспалительные процессы в мягких тканях. Гораздо реже причиной возникновения симптоматики являются патологии внутренних органов. Однако имеется одна особенность, ввиду которой к болям в левой руке следует относиться особенно внимательно – они могут являться признаком инфаркта миокарда.
Хотя для инфаркта появление болей в спине является не самым типичным, боли в сердце способны эродировать в спину. При инфаркте появляется жжение, давление за грудиной, нарушение сердечного ритма, холодный пот. Дискомфорт не исчезает после приема нитроглицерина, имеет волнообразное течение – то нарастает, то снижается.
При наличии таких симптомов нужно немедленно вызывать скорую помощь. Состояние требует реанимационного, стационарного лечения, угрожает жизни, здоровью.

к содержанию ↑
Методы диагностики
Боль в позвоночнике, отдающая в руку – распространенное явление, потому врачи достаточно быстро диагностируют его причину. В ходе диагностики используются следующие методы:
- Сбор анамнеза, в ходе которого определяется наличие предрасполагающих факторов для развития патологии;
- Анализ симптомов, клинической картины для определения степени их соответствия патологии;
- Проверка рефлексов, чувствительности в контрольных точках для оценки степени вовлеченности нервной ткани в патологический процесс;
- Мануальный осмотр для определения наличия искривлений, сколиоза, смещений, разрастаний тканей, новообразований, наличия воспалений;
- Рентгенограмма для визуализации косвенных или прямых признаков патологии;
- Электронейрограмма для оценки состояния нервной ткани и ее поражения в ходе патологического процесса;
- КТ для оценки состояния суставов, структуры тканей позвоночника;
- МРТ для оценки состояния мягких тканей, подтверждения/опровержения наличия воспалительного процесса.
Не в каждом случае показано использование всех перечисленных методов. В большинстве случаев достаточно мануального осмотра для постановки диагноза, рентгенограммы для его подтверждения.
к содержанию ↑
Лечение
Если боль в спине, переходящая в руку является симптомом патологии позвоночника, то снятие обострения проводится нестероидными противовоспалительными препаратами. Они снимают боль, воспаление. Назначаются курсом от 5 до 14 дней, за это время обострение проходит. Обычно прописываются таблетки Ибупрофен, Нурофен, Ортофен к приему по 1 штуке 2-3 р./день. В первые несколько дней Диклофенак может вводиться внутримышечно инъекционно в индивидуальных дозировках для более эффективного снятия дискомфорта.
При интенсивных неприятных ощущениях для их снятия назначаются анальгетики. Анальгин принимается в таблетках, Баралгин – инъекционно внутримышечно, но строго по необходимости. Препараты имеют много неприятных осложнений, побочных эффектов со стороны желудка и системы кроветворения, кровообращения, потому их употребление должно быть согласовано с врачом.
Дополнительно назначаются хондропротекторы (Хондроксид) в таблетках (по 1-2 штуке в сутки) и мази (наносить на болезненную область спины 3-4 р./сутки). Прописывается физиотерапия (магнитотерапия, СВЧ, УВЧ, электрофорез) для снятия гипертонуса мышц, воспаления, боли. После снятия обострения пациент проходит курс лечебного профессионального массажа, ЛФК.
При подозрении на патологию сердечно-сосудистой системы необходимо немедленно вызывать скорую помощь, так как состояние может угрожать жизни. Его лечение проводится в реанимации, затем – в стационаре. При подозрении на легочную патологию нужно обратиться к врачу–терапевту или флебологу для назначения лечения. При травмах мышц, обычно, специфического лечения не производится – показан покой, а боль можно снимать теми же НПВС.

к содержанию ↑
Вывод
Описанная симптоматика способна сигнализировать о серьезной проблеме, угрожающей жизни, либо существенно снижающей ее качество. Потому игнорировать специфический дискомфорт нельзя. Если он стремительно усиливается, сопровождается другими тяжелыми симптомами, то обратиться к врачу нужно немедленно. Стоит получить консультацию специалиста и тогда, когда неприятные ощущения не исчезают на протяжении нескольких дней.
Источник
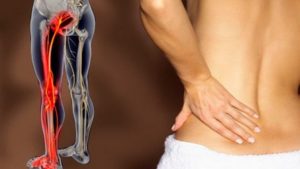
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Введение
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Причины возникновения болевого синдрома
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
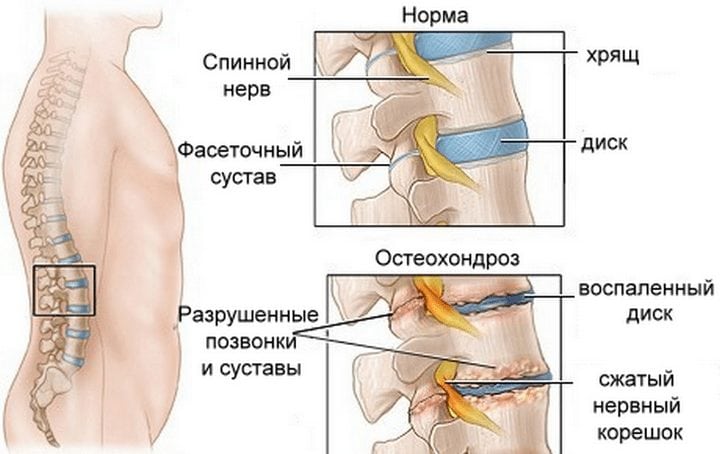
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
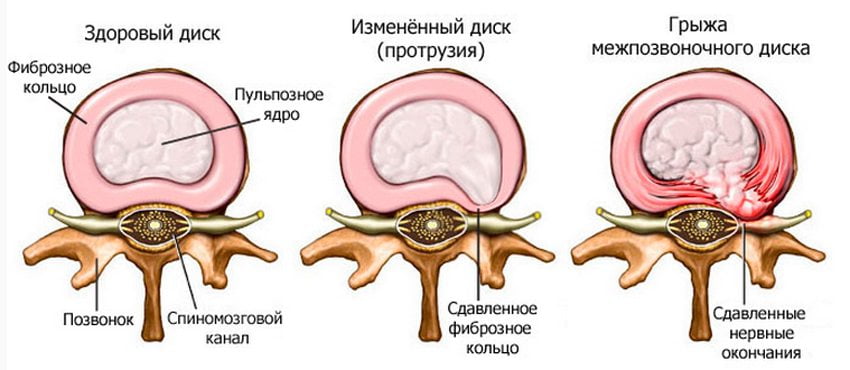
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
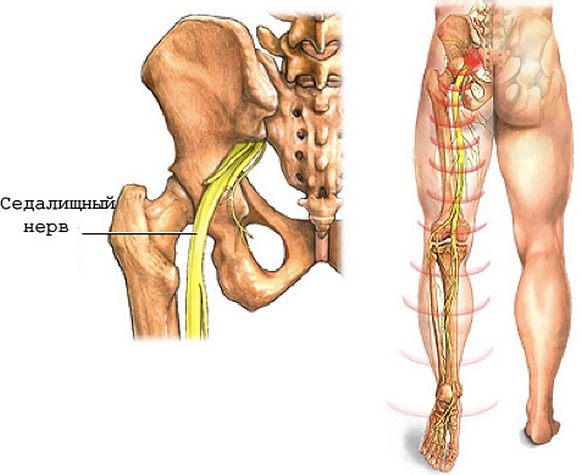
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Люмбалгия
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
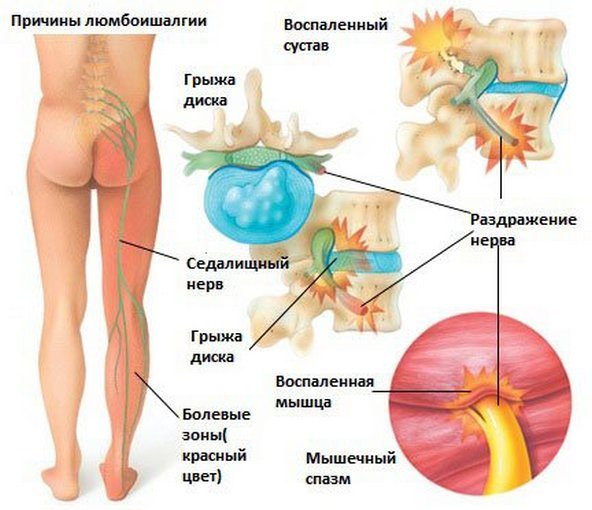
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
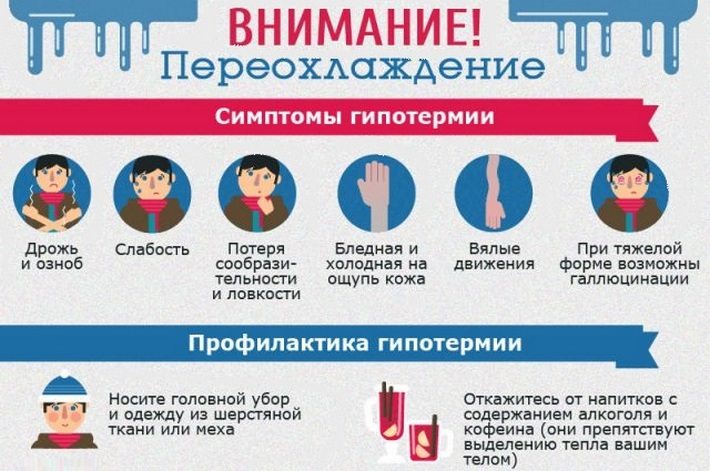
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
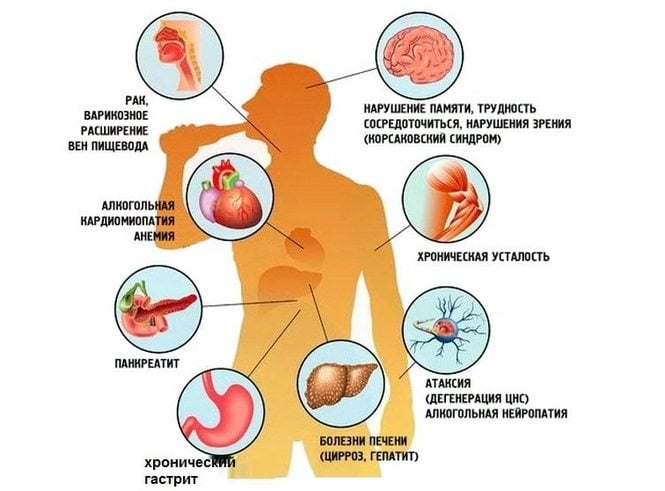
Пагубное воздействие алкоголя на организм человека отражается во многих нарушениях ,что наглядно демонстрирует данная схема
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
Амбулаторное лечение
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
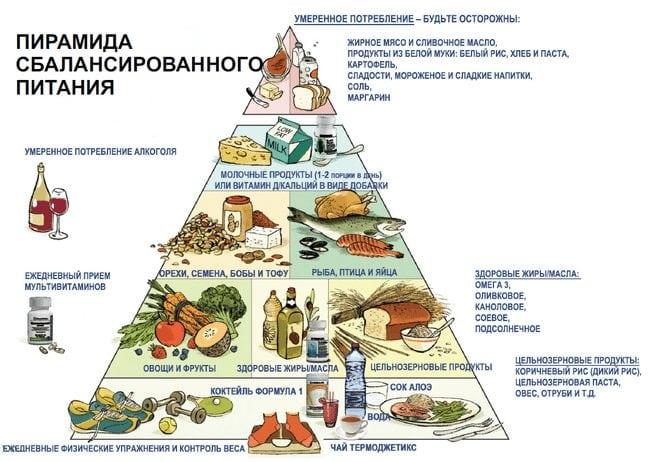
Чтобы скорректировать образ жизни правильно, нужно знать основы сбалансированного питания
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
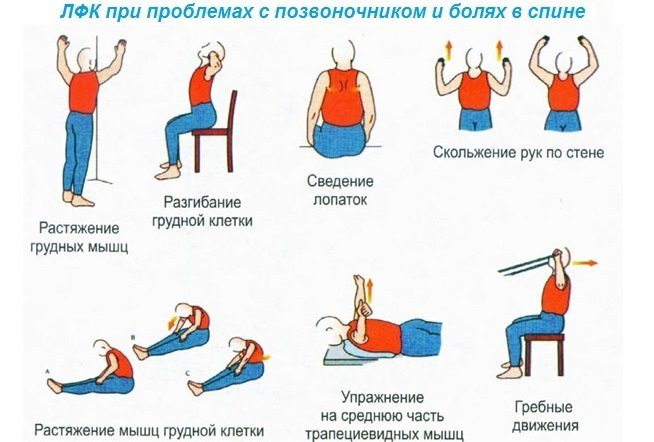
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Профилактика
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Ноющая боль в пояснице и ногах возникает на фоне воздействия различных патологических и физиологических факторов. Достоверное выяснение причины определяет последующую терапевтическую тактику.
Возможные причины
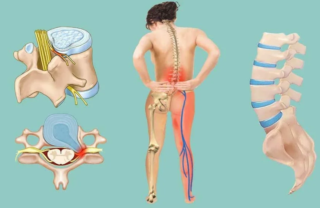
Боль в пояснице, отдающая в ногу, часто указывает на защемление нерва
Если болит поясница и тянет ноги, причины могут быть различными. Для удобства диагностики и лечения патологии были разделены на несколько групп:
- патологии различных структур опорно-двигательного аппарата;
- онкологические процессы;
- заболевания почек и мочевыводящих путей;
- туберкулез позвоночника;
- аутоиммунные патологии;
- физиологические причины.
Для каждой группы причин подбираются терапевтические мероприятия, которые имеют принципиальные отличия.
Сопутствующие симптомы
Когда отнимаются ноги и болит поясница, нужно обращать внимание на другие сопутствующие клинические проявления, которые помогут заподозрить происхождение дискомфорта. В зависимости от группы причин клиническая картина имеет определенные отличия.
Патологии структур опорно-двигательной системы
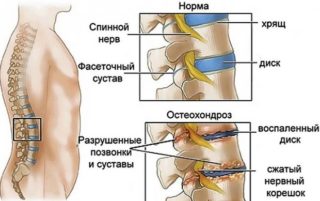
Поясничный остеохондроз
Боль в области поясницы, которая бывает изолирована или отдает в ноги, часто развивается вследствие нескольких патологических состояний различных отделов хребта:
- Остеохондроз – нарушение питания хрящевой ткани структур хребта приводит к их постепенному разрушению. Уменьшается высота межпозвоночных дисков, развивается воспалительная реакция. Часто происходит ущемление спинномозговых корешков. В области изменений появляется боль, которая усиливается на фоне движений, после длительных систематических статических нагрузок. Она отдает в ягодицу, ногу справа или слева, преимущественно по задней поверхности. Одновременно снижается мышечная сила, немеет кожа. Проявления обычно усиливаются во второй половине дня, к вечеру, на ночь.
- Протрузия или грыжа межпозвоночного диска – формирование выпячивания с повреждением фиброзного кольца или без него. Патологический процесс может задевать и ущемлять спинномозговые корешки, из-за чего появляются болевые ощущения, которые могут отдавать в ногу, большой палец стопы.
- Перенесенные травмы позвоночника или других структур опорно-двигательной системы, которые в различной степени отображаются на форме и функциональном состоянии позвоночника.
- Артроз – прогрессирующее дегенеративно-дистрофическое поражение суставных хрящей с последующим развитием воспалительной реакции. Патологическое состояние сопровождается ноющей болью, которая появляется там, где происходит ущемление нервных волокон. Она усиливается во время обострения воспалительной реакции.
- Врожденные или приобретенные изменения формы хребта, которые локализуются в поясничном отделе, в частности лордоз или сколиоз. Они нередко приводят к ущемлению спинномозговых корешков с появлением соответствующих клинических проявлений.
Рассеянный склероз приводит к уменьшению тонуса скелетных мышц, периодическим судорогам с последующим изменением формы хребта и ущемлением спинномозговых корешков.
Болевые ощущения, вызванные патологическими изменениями в структурах опорно-двигательной системы, характеризуются усилением во время различных движений: ходьбы, наклонов, выполнения глубокого вдоха или выдоха. Ноющий дискомфорт появляется после длительного нахождения тела в одном положении, которое приводит к повышению статической нагрузки на поясницу.
Онкологические процессы
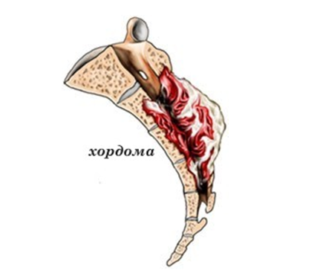 Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся:
Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся:
- Невринома – доброкачественное опухолевое образование, которое происходит из нервной ткани. Оно проявляется формированием болезненной выпуклости в области поясницы и ноющей болью. Субъективно ощущается тяжесть. При надавливании на опухоль болевые ощущения усиливаются. Нередко одновременно немеет кожа, а дискомфорт отдает в ногу, бок, живот.
- Саркома – рак, который развивается из соединительной ткани и может иметь различную локализацию в организме, включая область поясницы. Образование характеризуется агрессивным ростом, ранним метастазированием. При прогрессировании онкологического процесса боли в пояснице становятся интенсивными. Снятие дискомфорта нестероидными противовоспалительными средствами невозможно.
- Хондрома – доброкачественное новообразование, развивающееся из хрящевой ткани. Длительное время имеет бессимптомное течение. В случае сдавливания спинномозговых корешков развивается клиническая картина, сходная с остеохондрозом. В области поясницы появляются ноющие боли, которые отдают в ногу, одновременно может неметь кожа, высоко ломить, крутить бедро, голени, колени, сводить икры. В случае ущемления двигательных волокон может отказывать мускулатура нижних конечностей, включая стопу, из-за чего человек будет падать. Вначале развивается слабость голени, ступни, вплоть до паралича мышц. Появляются «мурашки» на коже, нога начинает затекать.
На возможное развитие онкологического процесса указывает появление припухлости в области поясницы. На поздних стадиях формирования злокачественного новообразования развивается раковая интоксикация, характеризующаяся отравлением организма человека продуктами жизнедеятельности измененных клеток. Снижается масса тела человека вплоть до истощения или кахексии, появляется тошнота, рвота, повышается температура тела. Боли в области первичной опухоли и ее метастазов становятся невыносимыми.
Заболевания почек
 Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
- Гломерулонефрит – воспаление клубочков обеих почек, которое имеет аутоиммунное происхождение и характеризуется постепенным нарушением функционального состояния органа. Боли в пояснице двусторонние, они не отдают в ногу. Прогрессирование острой или хронической патологии сопровождается развитием отеков под глазами, которые в большей степени выражены утром.
- Пиелонефрит – инфекционное воспаление чашечно-лоханочной системы правой или левой почке. Заболевание сопровождается появлением ноющей боли в пояснице. Развивается интоксикация с повышением температуры тела, ломотой в теле, которые напоминают простуду.
- Мочекаменная болезнь – формирование нерастворимых компонентов в полых структурах почек сопровождается приступами сильной боли – почечными коликами. В межприступный период может ныть в пояснице.
Развитие патологии почек часто сопровождается изменениями в моче. Она становится мутной, в ней появляются примеси в виде прожилок крови, слизи, гноя. У мужчин причиной болевых ощущений является простатит. Воспаленная простата нередко увеличивается в размерах, из-за чего нарушается мочеиспускание. У женщин неприятные ощущения в пояснице, отдающие в низ живота, бывают во время месячных.
Туберкулез позвоночника
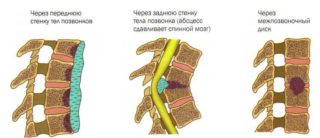
Туберкулез позвоночника
Развитие специфического инфекционного процесса в позвонках, спровоцированного жизнедеятельностью микобактерий туберкулеза, приводит к постепенному разрушению костной ткани. Образуются полости каверны, содержащие в себе большое количество возбудителей, погибших клеток. При этом больно только в пояснице. Дискомфорт имеет ноющий характер. Одновременно развивается специфическая интоксикация с повышением температуры тела до субфебрильных цифр (37-37,5 °С). На ранних стадиях туберкулез обычно не имеет клинической симптоматики. Человека беспокоит немотивированная усталость.
Аутоиммунная патология
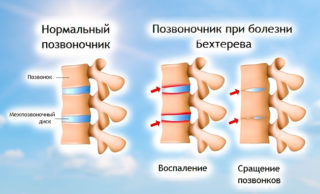 Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.
Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.
При болезни Бехтерева прогрессирует скованность позвоночника вплоть до полной невозможности осуществления движений в нем. Одновременно развивается функциональная недостаточность других органов. Часто поражаются сердце, почки, поджелудочная, щитовидная железа.
Физиологические причины
Боли в спине могут развиваться у беременных женщин. На поздних сроках повышается нагрузка на поясницу, смещаются внутренние органы увеличенной маткой. Маточное происхождение болей в спине бывает при миоме, представляющей собой доброкачественное новообразование, достигающее больших размеров. Нередко ухудшается отток лимфы вследствие чего болит поясница и отекают ноги.
У детей, подростков, преимущественно молодых девушек, болевые ощущения, онемение могут иметь невротическое происхождение, что связано с особенностями состояния нервной системы. Психосоматика сопровождается бессонницей, что может требовать проведения терапевтических мероприятий. Необходимо полноценно спать.
Диагностика, лечение и профилактика
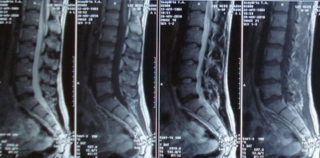
Снимок МРТ поясничного отела позвоночника
Чтобы достоверно определить происхождение и род дискомфорта в пояснице, при котором нередко отнимается, немеет нога, необходимо сделать визуализацию позвоночника. Для этого применяется рентген, компьютерная, магнитно-резонансная томография, позволяющие эффективно выявлять изменения. С целью оценки функционального состояния организма диагностика должна начинаться с лабораторных исследований.
Лечение болевых ощущений в пояснице комплексное. Оно включает терапевтические мероприятия, которые должны оказывать влияние на причины патологического процесса. Болезнь можно лечить в домашних условиях при неукоснительном выполнении врачебных рекомендаций. Они включают общий режим, диету, лечебную физкультуру с упражнениями для спины, применение различных медикаментов, которые приобретаются по рецепту. Необходимо правильно лежать для снижения нагрузки на позвоночник. В поликлинике можно делать физиотерапевтические процедуры, включая холод на область отечности тканей.
При некоторых заболеваниях с болью в пояснице по желанию можно применять народные средства в виде лекарственных растений. Предварительно необходимо проконсультироваться с врачом.
В случае онкологического процесса проводится удаление измененных тканей хирургическим путем с последующей лучевой терапией, применением уколов цитостатиков.
Если начинает заболевать поясница, нужно обращаться к врачу. Специалист на основании клинической картины выберет последующую лечебно-диагностическую тактику. Без достоверно установленной причины патологии не может быть эффективного лечения.
Источник


