Болит спина ночью лежа
Чтобы восстановить силы, энергию, человеку требуется нормальный отдых ночью. Если болит спина во время сна, причиной может стать неудобная кровать, подушка, матрас, поза тела. Также боль бывает патологической – из-за нарушений здоровья.
Болезненные признаки

Ночные боли в спине часто связаны травмами или застойными явлениями — гипоксией. Утром состояние проходит
В положении лежа ночные боли в спине обладают ноющим характером. Часто они исчезают через час после пробуждения. Устранить дискомфорт помогают обычные упражнения, зарядка. Иногда боль интенсивная и не исчезает продолжительное время. Это может быть признаком наличия серьезной болезни позвоночника.
Самые частые жалобы пациентов:
- Ночью болит спина и больно переворачиваться. Даже если прилечь ненадолго, появляются дискомфортные ощущения вверху или внизу, на одной стороне ил двух. Иногда симптомы передаются в другие части, в ребро, в низ спины.
- Боль наблюдается по утрам, поясница затекает и каменеет. Из-за этого сложно переворачиваться. После пробуждения необходимо встать, расходиться, подвигаться, чтобы устранить неприятные ощущения.
- Поясница болит ночью и утром. В положении лежа дискомфорт способен усиливаться. Человек становится скованным.
- Каждое утро появляются боли внизу спины, возникают тянущие ощущения. Даже отдых на жесткой постели не улучшает ситуацию. Особенно сильно боль проявляется после длительного сна.
- Утром сложно переворачиваться из-за острой боли высоко в спине. Так просыпаться человеку намного сложнее.
- В лежачем положении на животе появляется боль в районе поясницы, но в вертикальном положении она исчезает.
- После ночного отдыха ноет поясничная область. Нужно долго расхаживаться для ее устранения.
У каждого больного симптоматика может отличаться. Иногда присоединяется головная боль. В любом случае это доставляет дискомфортные ощущения, которые мешают нормально жить. Если такие симптомы сохраняются в течение недели, следует принимать меры. Своевременное лечение позволит быстрее избавиться от болезненных симптомов.
Основные факторы появления боли

Матрас с жестким наполнителем может негативно влиять на самочувствие человека
Причины боли в спине во время сна бывают единичными или комбинированными, внешними или внутренними, медицинскими или бытовыми. Часто дискомфорт появляется из-за таких факторов:
- недостаточная физическая активность;
- возбужденное нервное состояние;
- слишком мягкая или жесткая постель, неудобный матрас или подушка;
- неправильная поза во сне;
- болезни позвоночника, травмы;
- патологии внутренних органов;
- изменение структуры суставных тканей;
- нарушение функций спинного мозга.
Чаще всего дискомфорт появляется при использовании неподходящего матраса. Рекомендуется выбирать ортопедические модели.
Если в период сна дискомфорт появляется регулярно и сопровождается другими симптомами, необходимо пройти обследование.
Остеохондроз
Ночью кровообращение замедляется из-за недостаточной иннервации — причиной может быть корешковый синдром
Болезнь способна появляться в разных отделах позвоночника – пояснично-крестцовом, грудном, шейном. У межпозвоночных дисков меняется структура, теряется эластичность, прочность. Болевые ощущения в период сна появляются при пояснично-крестцовом остеохондрозе. К общим проявлениям относятся следующие симптомы:
- Опоясывающая боль в пояснице наблюдается ночью, возникают резкие боли в виде приступов. Симптомы могут беспокоить в течение суток, переходить на конечности.
- Ноги немеют, возникают признаки паралича.
- Уменьшается сила конечностей.
Чтобы подтвердить диагноз, врач выдаст направление на МРТ или КТ, рентгенографию. Также выполняются тесты на сгибание позвоночника, ставится оценка амплитуде движений.
Применяется консервативная терапия – медикаменты, физиопроцедуры, ЛФК, массаж; или операционное вмешательство – замена межпозвонковых дисков, использование лазера, устранение грыжи).
Остеопороз
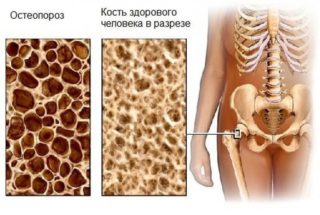
Остеопорозом чаще болеют женщины после 45 лет, боль может начинаться в суставах
Заболевание возникает при нарушении структуры костной ткани позвонков. Вначале может появляться незначительный дискомфорт, неприятные ощущения после сна в пояснице, суставах, между лопаток. По мере прогрессирования патологии боль становится длительной, присоединяется головная боль, повышается местная температура. Наблюдается сутулость, сильно уменьшается рост.
Для постановки диагноза врачи используют:
- рентген;
- остеоденситометрию, абсорбциометрию;
- УЗИ-денситометрию.
При остеопорозе требуется комплексная терапия. Прописывают медикаменты с кальцием, витамином D, а также препараты с противовоспалительным и обезболивающим действием. Необходимо включить в рацион продукты, богатые кальцием.
Артрит
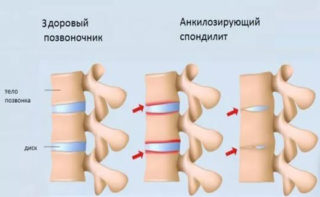
Воспалительные процессы в позвонках вызывают ноющие боли
Воспаления в суставах позвонков могут быть причиной возникновения боли во время сна и не только. Дискомфортные ощущения постоянные, становятся сильным при нагрузке. Обычно они проявляются в виде приступов. Симптом распространяется на тазобедренный участок, колени, плечи. Во время поворотов замечен хруст середины позвоночника. Наблюдается онемение спины и ног, слабость рук.
В качестве диагностики необходима сдача крови (общий анализ и биохимия), рентгенография, миелография, МРТ, КТ, электроспондилографию. Назначаются медикаменты, физиотерапия, гимнастика.
Поясничный спондилез
При появлении спондилеза позвоночника в поясничной части происходит дегенерация тканей позвонков, краевые разрастания, а потом их сращение, окостенение. Из-за этого появляется боль в спине справа или слева, которая переходит в верхний или нижний отделы позвоночника, бок. Она может беспокоить всю ночь. При спондилезе немеют мышцы голени, бедра, ягодиц. Во время ходьбы человек хромает, возникают мышечные спазмы.
Пациенту требуется пройти МРТ, компьютерную томографию, рентген, чтобы поставить точный диагноз. Терапия заключается в устранении боли и восстановлении движения позвонков.
Пиелонефрит
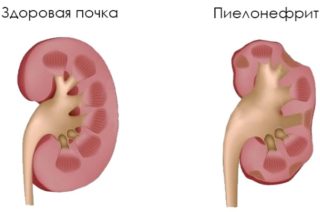
Воспаление в почке способно иррадиировать в окружающие ткани
При воспалении почек повышается общая температура, проявляется боль в поясничной части, особенно в период сна. Возникает слабость, сильное потоотделение. Иногда у больного появляется тошнота, моча становится мутной.
Требуется выполнить анализы крови и мочи, УЗИ почек. Чтобы спина не болела ночью, прописывается антибактериальное лечение, фитотерапия. Требуется иммунная защита.
Иные причины боли
К другим причинам появления дискомфортных ощущений в ночное время относятся:
- межпозвоночная грыжа;
- спондилолистез;
- спондилоартроз;
- болезнь Бехтерева;
- онкология и доброкачественные образования позвоночника;
- болезни органов дыхания;
- сердечные и сосудистые патологии.
Болезненные ощущения в спине появляются при сильной усталости, физическом или психическом переутомлении. Поэтому важно контролировать свое состояние, наблюдать за появлением других симптомов. Если боль начинает сковывать движения, поможет только специалист, который определит все возможные факторы появления симптома.
Распространенной причиной боли в пояснице является длительное пребывание за компьютером. Даже ребенок может страдать таким симптомом. Из-за сидячего образа жизни заболевания позвоночника появляются у людей молодого возраста. Чтобы не запустить состояние, нужно регулярно делать перерывы на отдых и разминки.
Самостоятельная помощь

Если боли возникают регулярно, необходимо пройти обследование
Для устранения недомогания в спине ночью нужно размять больное место, растереть его теплой рукой. Облегчить состояние поможет гимнастика на растяжение, повороты, наклоны.
При острой, ноющей боли принимают анальгетик. Если дискомфорт невыносимый, нужна скорая помощь. При частом появлении такого синдрома не следует откладывать лечение.
К какому врачу обращаться
Если дискомфорт мешает отдыхать, появляется периодически, но служит помехой к передвижению, необходимо посетить терапевта. Специалист опросит и осмотрит пациента, назначит сдачу анализов и даст направление на консультацию к определенным врачам.
Если это заболевание опорно-двигательной системы, лечение выполняется у вертебролога, невролога, ревматолога. В зависимости от причины недуга требуется обратиться к профильным специалистам:
- при заболеваниях почек – нефролог;
- при болезнях сердца и сосудов – кардиолог;
- женщинам при заболеваниях женских органов – гинеколог;
- при легочных недугах – пульмонолог.
Даже если причина боли известна, не стоит назначать себе терапию самостоятельно. Нужно учитывать сопутствующие заболевания и противопоказания к приему лекарств и другим терапевтическим методам.
Профилактические меры

Ежедневные прогулки могут улучшить состояние позвоночника
Чтобы не допустить дискомфортных ощущений в спине, следует избегать переохлаждения и травм, держать позвоночник прямо, следить за весом. Важно регулярно делать гимнастику, бегать, гулять. Обычные упражнения можно выполнять дома на полу, постелив специальный коврик.
Необходимо вовремя лечить заболевания, соблюдать правила здорового питания. Следует отказаться от фастфуда, белого хлеба, макарон, сладкой газировки, жареной и соленой пищи, чипсов, выпечки. Диетологи советуют добавить в свое меню чернику, имбирь, клубнику, апельсины, семена тыквы, лосось, куркуму, масло оливы.
Источник
Боль в спине – одна из самых распространенных проблем в современной медицине. Такие врачи, как неврологи, ортопеды, травматологи, часто слышат от своих пациентов жалобы на дискомфорт, боли в грудном, поясничном отделе позвоночника. Боль в спине в положении лежа на спине, может сигнализировать о развитии многих заболеваний опорно-двигательного аппарата или внутренних органов. В таком случае нужно как можно быстрее пройти диагностику и начать лечение. Но нередко такой симптом возникает вследствие распространенных физиологических или бытовых факторов. Если их устранить или хотя бы снизить степень их патологического влияния, боль в спине пройдет сама по себе.
Наиболее распространенные условно-неопасные причины боли в спине
Итак, существует 2 основных вида факторов, которые способствуют возникновению болей в спине в лежачем положении. Первый вид, он же самый распространенный – это разные варианты негативного воздействия на кости, суставы, мышцы:
-
 Длительные тяжелые физические нагрузки в течение дня, активные занятия спортом, поднятие тяжестей на работе или в быту. Необустроенное рабочее место, особенно у людей, которые работают сидя, также может стать причиной возникновения болевого синдрома.
Длительные тяжелые физические нагрузки в течение дня, активные занятия спортом, поднятие тяжестей на работе или в быту. Необустроенное рабочее место, особенно у людей, которые работают сидя, также может стать причиной возникновения болевого синдрома. - Избыточный вес, который способствует возникновению сильного давления на ткани опорно-двигательного аппарата.
- Малоподвижный образ жизни.
- Ношение обуви на высоком каблуке.
- Неправильно подобранный матрас (кровать). Как известно, в нормальном, физиологическом состоянии позвоночник в области поясницы имеет небольшой прогиб вперед. Если матрас слишком жесткий, то есть человек лежит на твердой поверхности, позвоночник не получает необходимой ему поддержки, мышцы напрягаются и вследствие этого болит спина. Если матрас слишком мягкий, человек буквально «утопает» в нем, и мышцы поясницы также напрягаются, чтобы поддерживать физиологический прогиб в норме.
- Неудобная поза во сне, длительное пребывание в одной позе во время крепкого сна.
- Частое или длительное пребывание в положении лежа на спине. Обычно такие боли сопровождают лежачих пациентов, особенно пожилых людей.
- Период вынашивания ребенка, особенно если уже наступил 2-3 триместр или беременность многоплодная. При беременности возникновению боли в пояснице способствуют такие факторы – расслабление связок, изменение центра тяжести, увеличение веса тела будущей матери, давление, оказываемое на позвоночник растущей маткой.
Если в конкретном случае вышеперечисленные факторы отсутствуют, или после их устранения боль в спине не прошла, нужно проконсультироваться с врачом.
Патологические причины болей в положении лежа на спине
Спина в положении лежа может болеть по разным причинам. Иногда в поясницу иррадиируют боли при патологиях внутренних органов, в других случаях дело непосредственно в самом позвоночнике или окружающих его тканях. Наиболее распространенные патологические причины болей в спине в ночное время:
- Заболевания почек или мочевыделительной системы. В положении лежа на спине почкам наиболее трудно выполнять свою работу;
- Заболевания опорно-двигательной системы – остеохондроз, позвоночная грыжа, остеопороз, спондилез, остеомиелит, болезнь Бехтерева, повреждения мышечного аппарата в области спины. Травмы позвоночника, переломы в области таза, крестца;
- Болезни органов, расположенных в области малого таза или брюшной полости – патологии внутренних половых органов, панкреатит, холецистит, аневризма брюшной аорты, язва желудка, гастрит;
- Болезни сердца и ССС, легких.
Некоторых пациентов интересует, почему спина болит именно ночью. Точно на этот вопрос ответить нельзя, однако, есть несколько факторов, которыми можно объяснить такую симптоматику. Во-первых, в течение дня спина не болит, потому, что не болят внутренние органы. Некоторые заболевания проявляются именно в ночное время, например, гастрит. Во-вторых, если в течение дня мышцы напряжены, то они могут не болеть, а в период расслабления как раз наоборот. Ну и при беременности матка давит на спину больше всего именно в положении женщины лежа на спине.
Как по характеру и локализации боли определить ее причину
Прислушавшись к своему организму, можно попытаться определить наиболее вероятную причину возникновения болевого синдрома. Характер ощущений (боли) и вероятная проблема:
- Ноющая – болезнь мочевыделительной системы или перенапряжение мышц.
- Точечная – артроз или ревматизм.
- Сильная, резкая, острая, стреляющая – онкологические или ифекционно-воспалительные заболевания внутренних органов. А если боль ощущается в кости, значит, ушиб, перелом на определенном участке ОДА.
- Схваткообразная, тянущая, давящая – вероятнее всего, причина в беременности.
В зависимости от локализации неприятных ощущений, можно определить такие закономерности заболеваний:
- В области поясницы – болезни половых органов или мочевыделительной системы, травмы, переломы, перенапряжения мышц, неподходящий матрас.
- В брюшной области – патологии органов пищеварительной системы.
- В грудном отделе позвоночника – возможны заболевания сердечно-сосудистой системы, легких.
- В шейном отделе позвоночника – разнообразные костные деформации, заболевания костной или суставной ткани позвоночника. Реже – нарушения внутричерепного давления.
Для того чтобы более точно установить причину возникновения болей в спине, нужно обратиться для начала к терапевту. А далее, в зависимости от особенностей клинической картины, доктор направит пациента к врачу более узкой специализации. Можно, если есть возможность, обратиться за консультацией напрямую к вертебрологу – специалисту по патологиям опорно-двигательного аппарата.
Методы диагностики и лечения заболеваний, которые проявляются ночной болью в спине
Для начала врач выслушает жалобы, проведет внешний физикальный осмотр пациента, особое внимание уделив позвоночнику. Далее могут быть назначены следующие диагностические процедуры:
- Чтобы убедиться в целостности костей и суставов – рентген;
- Для диагностики состояния мышечного аппарата и внутренних органов – МРТ, КТ, УЗИ;
- Для выявления возможных инфекционно-воспалительных, онкологических процессов в организме – общеклинический и/или биохимический анализы крови и мочи;
- Чтобы исключить заболевания сердечно-сосудистой системы – ЭКГ.
Также может понадобиться консультация таких специалистов, как невропатолог (чтобы исключить защемление нервов), гинеколог, уролог, гастроэнтеролог, онколог.
Методы лечения боли в спине напрямую зависят от того, какой диагноз поставит специалист. Если все дело в нарушениях ОДА, потребуется комплексная терапия. Врач может назначить ЛФК, массаж, плавание. А также медикаментозное лечение – назначение противовоспалительных, обезболивающих, поливитаминных препаратов. И лекарств для восстановления, поддержания, и укрепления здоровья опорно-двигательного аппарата.
Если же боль в спине возникла как сопутствующий фактор при патологиях внутренних органов, этиологическое лечение будет направлено на устранение первичного заболевания. Также будут назначены препараты для симптоматической терапии и облегчения состояния пациента.
Источник
 Ночной сон несет неоценимую пользу для человеческого организма. В то время как тело максимально расслаблено, нервная система человека восстанавливается. Также во время сна происходит ускоренная регенерация клеток, восстановление сил, улучшение функций иммунной системы и другие важные процессы.
Ночной сон несет неоценимую пользу для человеческого организма. В то время как тело максимально расслаблено, нервная система человека восстанавливается. Также во время сна происходит ускоренная регенерация клеток, восстановление сил, улучшение функций иммунной системы и другие важные процессы.
Однако полноценный отдых невозможен, если по ночам человека мучают боли в спине, которые могут быть следствием не только физиологических факторов, но и указывать на серьезные заболевания организма.
На приеме у специалистов можно часто слышать вопросы: «Почему болит спина, когда я сплю?» или «Почему болит спина, когда я ложусь?».

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Для выяснения того, почему ночью болит спина, необходимо прислушаться к организму, определить характер и место локализации боли, а также выявить возможные дополнительные признаки.
Причины физиологических болей в спине по ночам
Неправильная поза для сна
Очень важным аспектом полноценного ночного отдыха является анатомически верная поза для сна. В такой позе мышцы максимально расслабляются, а позвоночный столб принимает физиологическое положение. Как правило, люди спят в положении лежа на спине, на животе или на боку.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Для здоровья позвоночника и в целях профилактики его патологий специалисты рекомендуют спать на боку.
В таком положении все сегменты позвоночника находятся на одной линии, расслабляются спинные мышцы, конечности и тазовый пояс. Также эта поза позволяет максимально снизить нагрузку на позвоночные диски и способствует улучшенной циркуляции крови.
Врачи утверждают, что сон в позе лежа на животе, в которой любит спать большинство людей, является анатомически неправильным. Такая поза способствует перенапряжению мышц поясничного отдела позвоночника. Кроме того, в таком положении человек поворачивает голову набок, что приводит к затруднению кровотока по артериям.
Спать на спине также не рекомендовано.
Неправильно подобранный матрац
Ночные боли в спине в положении лежа могут быть следствием неправильного выбора матраца или подушки для сна. Идеальным вариантом являются ортопедические изделия средней жесткости.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
При слишком мягком или жестком спальном месте происходит изгиб позвоночного столба, который приводит к мышечному напряжению и, как следствие, возникновению боли.
Неправильные спальные принадлежности
Для профилактики боли в спине по ночам врачи советуют выбирать постельное белье из натуральных тканей. Синтетические волокна при трении о них человеческого тела создают электрические микроразряды, приводящие к непроизвольным мышечным сокращениям и развитию болевого синдрома.
Физическое переутомление
 Физическая активность, особенно тяжелая, нередко приводит к появлению боли в спине в положении лежа на следующий день. Связано это с накоплением в мышечной ткани недоокисленных обменных продуктов (например, молочной кислоты), которые провоцируют боль не только в области спины, но и в других частях тела.
Физическая активность, особенно тяжелая, нередко приводит к появлению боли в спине в положении лежа на следующий день. Связано это с накоплением в мышечной ткани недоокисленных обменных продуктов (например, молочной кислоты), которые провоцируют боль не только в области спины, но и в других частях тела.
Физиологические причины боли в спине ночью можно определить и устранить самостоятельно.
Но если болит спина в положении лежа каждую ночь и присутствуют дополнительные признаки какого-либо заболевания, необходима консультация опытного врача.
Патологические причины
Остеохондроз позвоночника
 Дегенеративно-дистрофическая патология, поражающая хрящи и межпозвоночные диски. Остеохондроз приводит к нарушению метаболизма и кровообращения в позвоночнике, потере межпозвонковыми дисками прочности и эластичности.
Дегенеративно-дистрофическая патология, поражающая хрящи и межпозвоночные диски. Остеохондроз приводит к нарушению метаболизма и кровообращения в позвоночнике, потере межпозвонковыми дисками прочности и эластичности.
Существует остеохондроз крестцово-поясничного, грудного и шейного отделов позвоночного столба.
Характер и локализация боли
При шейном остеохондрозе боль носит ноющий характер, локализуется преимущественно в шее и между лопаток и усиливается при движениях головой и руками.
Развитие заболевания в грудном отделе проявляется двумя состояниями: дорсалгией и дорсаго. При дорсалгии боль слабая, ноющая, продолжительная. Локализуется непосредственно в грудной клетке и межлопаточной области. Дорсаго же сопровождается острой приступообразной болью, которая может возникать внезапно и иметь различную интенсивность.
Пояснично-крестцовый остеохондроз характеризуется наличием ноющей, тупой, длительной боли с четкой локализацией в нижней части спины.
В редких случаях пациенты отмечают разлитую боль без четкого определения очага.
Дополнительные симптомы
Для каждой формы заболевания характерны свои клинические признаки.
Шейный остеохондроз:
- ноющие боли в руках, затылочной области, шее;
- появление хруста при поворотах или движениях головой;
- жжение между лопатками;
- покалывание, онемение в верхних конечностях;
- головные боли в области затылка, иррадиирущие в темя и виски;
- чувство головокружения и потеря сознания при резких движениях шеей;
- шум в ушах;
- зрительные и слуховые расстройства.
Грудной остеохондроз:
- боль в груди и между лопаток;
- мышечный дискомфорт;
- усиление боли при вдохе;
- чувство сдавленности в области груди;
- боли в области ребер при ходьбе;
- локальное онемение и покалывание кожи;
- жжение, зуд в ногах;
- хрупкость ногтей и сухость кожных покровов;
- боль в пищеводе;
- расстройства функций ЖКТ.
Пояснично-крестцовый остеохондроз:
- боль в пояснице, которая отдает в ноги;
- усиление боли при нагрузках;
- скованность движений после сна;
- спазмы мышц спины;
- больному больно повернуться на бок во время сна;
- «прострелы» в пояснице;
- нарушение чувствительности в ногах и ягодичных мышцах;
- похолодание ног, покалывание в ногах;
- спазмы артерий и отсутствие пульса в нижних конечностях;
- нарушения потовыделения;
- шелушение кожи в области боли.
Диагностика и лечение
Диагностика заболевания проводится при помощи:
- лабораторных исследований мочи и крови;
- МРТ и КТ;
- УЗИ;
- рентгенографии;
- ЭКГ.
Лечение болезни проводят медикаментозными препаратами, физиотерапией, массажем и лечебной гимнастикой.
В качестве лекарств используют:
- нестероидные препараты противовоспалительного действия, применяемые наружно, инъекционно и внутрь;
- анальгезирующие и спазмолитические препараты;
- хондропротекторы и миорелаксанты;
- поливитамины;
- биостимуляторы и стероиды.
Наиболее эффективными физиотерапевтическими методами считаются: магнитотерапия, электрофорез, ионофорез.
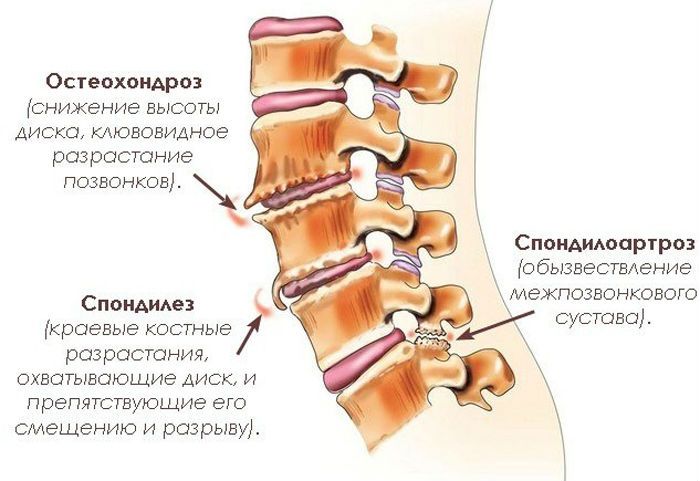
Спондилез
Дегенеративный процесс в позвоночнике, который приводит к появлению костных образований по краям тел позвонков.
Характер и локализация боли
Болезненность в спине при данном заболевании носит слабовыраженный ноющий характер.
Дополнительные симптомы
Болевые ощущения в спине — не основной симптом при спондилезе. В некоторых случаях болевой синдром и вовсе отсутствует.
Чаще всего пациенты отмечают скованность в спине, особенно после ночного сна, усталость в шее и поясничной области, которые проходят при легком массировании пораженного участка.
При поражении шейного отдела пациенты жалуются на:
- периодические боли в затылочной и височной областях;
- головокружения;
- зрительные расстройства;
- гул в ушах;
- повышение или понижение АД.
Если поражен грудной отдел, больного беспокоят:
- покалывание за грудиной и в области сердца;
- болевые ощущения в чаше средостения;
- болезненность ребер;
- боль при попытках перевернуться на бок, находясь в положении лежа.
Спондилез поясничного отдела проявляется:
- перемежающейся хромотой;
- ощущением, будто ноги становятся «ватными» или наоборот «каменными»;
- усилением боли при движениях и стиханием болевого синдрома при наклоне спины вперед.
Диагностика и лечение
Диагностировать спондилез позвоночника можно на основании результатов рентгенографического исследования. Также могут быть использованы МРТ и КТ.
Лечение проводится при помощи приема медикаментов, физиотерапии и, в редких случаях, оперативного вмешательства.
В качестве медикаментозного лечения используют:
- противовоспалительные препараты нестероидного происхождения;
- новокаиновые блокады пораженного отдела позвоночника.
После снятия острых симптомов прибегают к физиолечению, которое включает в себя:
- электрофорез;
- УВЧ;
- иглоукалывание;
- массаж и пр.
Спондилоартроз
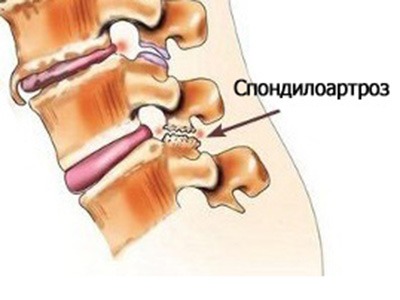 Другое название данной патологии — артроз позвоночника. Представляет собой дистрофический дегенеративный процесс, в ходе которого ткань хрящей суставов изменяется и разрушается.
Другое название данной патологии — артроз позвоночника. Представляет собой дистрофический дегенеративный процесс, в ходе которого ткань хрящей суставов изменяется и разрушается.
Характер и локализация боли
Интенсивность болевого синдрома зависит от области поражения позвоночного столба.
Люмбоартроз (поражается поясничный отдел) проявляется хроническими, часто повторяющимися ноющими болями в спине и пояснице, нередко отдающими в ягодицы и бедра.
При цервикоартрозе (поражается шейный отдел) больные жалуются на боли в области шеи, которые могут иррадиировать в область между лопаток, надплечье, лопатки, руки, затылок.
Дорсартроз (поражается грудной отдел) протекает без определенной симптоматики, но в некоторых случаях человек может обратить внимание на сжимающие боли в области груди.
Диагностика и лечение
Постановка диагноза производится после первичного осмотра и на основании результатов МРТ или КТ.
Основное лечение пациента, страдающего спондилоартрозом, заключается в назначении больному курса массажа, ЛФК. Также бороться с патологией помогает плавание.
Среди медикаментов предпочтение отдается хондропротекторам, миорелаксантам и НПВП, которые помогают устранить болевой синдром.
Спондилолистез
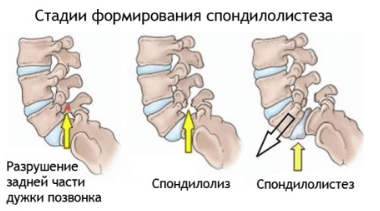 Патология позвоночника, при которой происходит смещение одного из позвонков кпереди или кзади. Заболевание приводит к деформации позвоночного столба, развитию вторичного спинального стеноза, сдавливанию нервных корешков.
Патология позвоночника, при которой происходит смещение одного из позвонков кпереди или кзади. Заболевание приводит к деформации позвоночного столба, развитию вторичного спинального стеноза, сдавливанию нервных корешков.
Характер и локализация боли
Заболевание характеризуется умеренным или сильным болевым синдромом в области крестца, копчика и ног. Больного мучает боль в пояснице, когда он спит.
Нередко боль в поясничном отделе сопровождается болезненностью в груди.
Дополнительные симптомы
Основными симптомами спондилолистеза являются:
- боль в ногах и спине, особенно при ходьбе, сидении и разгибании поясницы;
- болит спина в лежачем положении при прощупывании позвонков;
- образование кифоза;
- укорочение туловища из-за оседания и углубления в таз;
- удлинение конечностей;
- появление складок в области поясницы, которые переходят на переднюю стенку брюшины;
- выпячивание грудной клетки и живота вперед;
- изменение походки;
- ограничение подвижности позвоночника.
При запущенном заболевании патология поражает нервные корешки, седалищный нерв и спинномозговые структуры.
На этом этапе пациенты жалуются на боль и тяжесть в ногах, потерю чувствительности и нарушения в работе вегетативной нервной системы, слабость анального и ахиллова рефлексов.
Диагностика и лечение
Основным методом диагностики спондилолистеза считается рентген в двух проекциях. Также информативными являются КТ и МРТ.
Лечение физиотерапевтическое, иногда хирургическое.
Пролапс и грыжа межпозвоночного диска
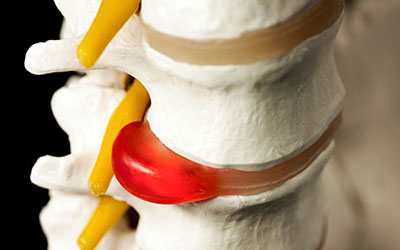 Патология развивается вследствие сильных нагрузок на позвоночник, которые приводят к тому, что фиброзное кольцо разрывается, пульпозное ядро из него выпячивается и сдавливает нервные корешки.
Патология развивается вследствие сильных нагрузок на позвоночник, которые приводят к тому, что фиброзное кольцо разрывается, пульпозное ядро из него выпячивается и сдавливает нервные корешки.
Характер и локализация боли
Патология протекает с болевым синдромом ноющего, сдавливающего характера, локализованным в груди, животе и спине.
Болезненность усиливается при резких движениях, кашле.
Дополнительные симптомы
Клиническими проявлениями межпозвоночной грыжи и пролапса диска являются:
- покалывание и онемение в спине, груди, животе и конечностях;
- боль, иррадиирующая в область сердца;
- чувство, будто в спине кол;
- пищеварительные и мочевыделительные расстройства.
Диагностика и лечение
Диагностировать наличие грыжи между позвонками можно при помощи рентгенографии, ЭКГ, МРТ и КТ.
Лечение, как правило, хирургическое.
Болезнь Бехтерева
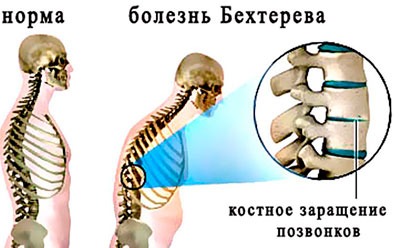 Воспалительное заболевание позвоночника и суставов хронического течения. Для болезни характерна боль в области крестца, паха и ног, интенсивность которой возрастает ночью и в утренние часы.
Воспалительное заболевание позвоночника и суставов хронического течения. Для болезни характерна боль в области крестца, паха и ног, интенсивность которой возрастает ночью и в утренние часы.
Характер и локализация боли
Боль ноющая, острая, локализована по всему позвоночному столбу.
Дополнительные симптомы
Кроме болей, пациенты испытывают дискомфорт в шее и спине, особенно после сна, двигательные ограничения в позвоночнике, усиление боли при движениях, кашле.
Диагностика и лечение
Диагностика проводится путем рентгенографического исследования и МРТ.
Для лечения используют глюкокортикоиды, иммунодепрессанты и НПВС.
Язва 12-перстной кишки
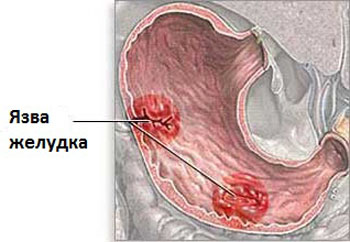 Хроническая патология, которая склонна к рецидивирующему течению. Характеризуется образованием в стенке кишки язвы.
Хроническая патология, которая склонна к рецидивирующему течению. Характеризуется образованием в стенке кишки язвы.
Характер и локализация боли
Боль при язве 12-перстной кишки локализована вверху живота. Чаще всего боль появляется при чувстве голода.
Боль пронзительная, сильная, в некоторых случаях ноющая.
Неред?