Болит спина отекла нога
К причинам поясничного остеохондроза чаще всего относят сидячий образ жизни и травмы спины. По этому заболеванию к группе риска принадлежат те люди, чья профессия напрямую связана с нагрузками на спину. Это строители, грузчики и даже официанты. Кроме того, люди, имеющие сидячую работу: водители, различные офисные работники.
Значительная роль в развитии заболевания принадлежит неблагоприятной наследственности. Вклад наследственных факторов в появление поясничного остеохондроза составляет около 60%, остальная часть относится на факторы неблагоприятного внешнего воздействия на позвоночник.
При поясничном остеохондрозе могут появиться боли различного характера – как ноющие, которые возникают при длительном сидении или после сна, так и острые стреляющие, застающие в самой неудобной позе и не дающие возможности разогнуться. К болям приводит защемление нервных корешков, раздражение собственных нервов позвоночного столба, отек и раздражение мышц и связок, находящихся в зоне иннервации поясничного отдела позвоночника.
Необходимо отметить, что изолированный поясничный остеохондроз практически не встречается, чаще всего его можно наблюдать одновременно с шейным остеохондрозом.
Самым общим и наиболее ранним симптомом поясничного остеохондроза можно назвать боль в области поясницы. Она может отдавать в ягодицы, в бедра и голень по внешней поверхности. Применяемый врачами термин дегенеративно-дистрофическое поражение межпозвонкового диска (остеохондроз) подразумевает целый комплекс проблем, которые связаны с различными структурами позвоночного столба: суставы, диски, остеофиты. Проблемы, которые возникают непосредственно из-за поражения диска, включают в себя протрузию диска и дискогенную боль.
Могут возникнуть поясничные боли различного характера – ноющие боли, появляющиеся после ночного сна или длительного сидения, а также стреляющие острые боли, застающие в неудобной позе и не дающие возможности разогнуться. Все эти боли связаны с раздражением нервных окончаний, защемлением нервных корешков, раздражением и отеком мышц, связок в зоне иннервации нервных окончаний поясничного отдела позвоночника.
При чихании и кашле может быть усиление поясничных болей, а также при движениях, в особенности при наклоне туловища вперед. Поясничный остеохондроз может проявиться болью в пояснице, нарушением чувствительности в отдельных участках кожи или мышц ног и нижней половины туловища, а также ослаблением или полным исчезновением сухожильных рефлексов ног. Обычно остеохондроз вызывает искривление поясничного отдела позвоночника.
В зависимости от плоскости искривления, остеохондрозы делят на сколиозы (искривление происходит вправо или влево), лордозы (позвоночник выгнут вперед) и кифозы (поясничный отдел сглажен или даже выгнут назад). В случае защемления при остеохондрозе нервных корешков спинного мозга на уровне поясничного отдела позвоночника, может наблюдаться нарушение мочеиспускания или дефекации, нарушение чувствительности в области промежности или в половых органах.
Обычно начало болей или их обострение при поясничном остеохондрозе происходит после физических перегрузок. При этом возникновение болезненной реакции возможно как непосредственно после нагрузки, так и по прошествии определенного времени после нее. Чаще всего пациенты жалуются на ноющую тупую боль в пояснице, которая иногда отдает в ногу (люмбалгия). Также могут быть жалобы на боль в ноге, усиливающуюся при попытке поднятия тяжести, тряской езде, чихании и кашле, перемене положения туловища и долговременного сохранения одной позы.
Обострение поясничного остеохондроза приводит к сильному и постоянному напряжению мышц спины, к невозможности пошевелиться и разогнуться. При любом движении боль усиливается. Даже недолгое пребывание на холоде вызывает острую боль в пояснице, так называемый «прострел».
К симптомам поясничного остеохондроза также относятся:
- нарушенная чувствительность в ягодицах, бедрах, голени, в некоторых случаях – в стопе
- зябкость ног, спазм артерий стоп (иногда до исчезновения пульса)
- мурашки, покалывание в ногах
- сухость, шелушение кожи в местах возникновения боли или потери чувствительности
- нарушенное потоотделение.
Самым неприятным осложнением поясничного остеохондроза является нестабильность позвонков. Позвонок диском не фиксируется, при возникновении нагрузки поясничный отдел «сползает» с крестца под действием силы тяжести. Этим могут быть спровоцированы опасные нарушения внутренних органов. Особенно это касается мочеполовой системы: для женщин – возникновение проблем с маткой, яичниками, придатками, для мужчин – с потенцией.
Клинические проявления поясничного остеохондроза

Клинические проявления поясничного остеохондроза многообразны и зависят от степени выраженности артрозного процесса, локализации его в сегментах позвонка и распространенности. Основной жалобой больного поясничным остеохондрозом является боль. Она может быть только в пояснично-крестцовой области (люмбалгия), в пояснично-крестцовой области с иррадиацией в ногу (люмбоишиалгия ) и только в ногу (ишиалгия).
В начальной стадии поясничного остеохондроза пациенты жалуются на умеренные боли в пояснице. возникающие или усиливающиеся при движении, наклоне вперед, физической нагрузке, длительном пребывании в одном положении. В дальнейшем спустя 1 – 2 года боли распространяются в ягодичную область, в ногу, чаще на одной стороне.
Первое обострение заболевания часто начинается остро после физической нагрузки, травмы или в момент эмоционального и физического напряжения, не координированного движения. При этом острая боль (прострел. люмбаго) сопровождается характерным рефлекторно-тоническим напряжением поясничных мышц. Этим напряжением мышц и определяются защитные позы – фиксированные изменения конфигурации поясничного отдела позвоночника (кифоз или гиперлордоз и сколиоз с ротацией). Значительная обездвиженность нижнепоясничного отдела позвоночника в результате мышечно-тонических реакций встречается при вовлечении 4-го поясничного позвоночного диска и реже при поражении пятого диска.
Клиническая картина поясничного остеохондроза
Клиническая картина поясничного остеохондроза типична. Боль резкая, приковывает больного к месту, при попытке передвижения боль становится невыносимой. Объективным осмотром отмечаю наличие явной контрактуры мышц поясницы с характерной анталгической деформацией позвоночника. Атака острой люмбалгии проходит быстро, в течение нескольких дней, обычно не более 12, а в некоторых случаях через несколько часов. Первый приступ завершается быстрее, чем последующие, которые могут повторяться через год и более. Часто обостряющиеся боли в поясничной области встречается преимущественно у лиц молодого возраста.
Подострая или хроническа люмбалгия протекает иначе. Ей обычно предшествует охлаждение, статические напряжения, длительное пребывание в неудобной позе. Боль часто преобладает на одной стороне поясницы, усиливается при продолжительном сидении, стоянии, после наклона туловища. Пик обострения приходится на 4 – 5-й день, после чего боль начинает ослабевать, если соблюдается покой, обеспечивающий расслабление спазмированных мышц. Подострая люмбалгия протекает неделями, а в неблагоприятных случаях – и месяцами, т.е. становится хронической. При этом обнаруживается тенденция к расширению зоны болевых проявлений – на крестец, ягодицу, ногу, т.е. к рефлекторному формированию картины люмбоишиалгии.
К рефлекторным синдромам люмбоишиалгии относятся мышечно-тонические, нейрососудистые и нейродистрофические проявления, локализующиеся в области поясницы и в области ноги и пояса нижних конечностей (синдромы: грушевидной мышцы, периартроза тазобедренного или коленного сустава, кокцигодинии, ахиллодинии, разгибательной пояснично-тазобедренной ригидности и другие).
Синдром грушевидной мышцы складывается из поражения самой мышцы и сдавления седалищного нерва и нижнеягодичной артерии. Между грушевидной мышцей и расположенной тот час каудальнее крестцово-остистой связкой проходит седалищный нерв и нижнеягодичная артерия. Эти образования подвергаются компрессии между указанными структурами при длительном тоническоем напряжении мышцы. Артрозные изменения в дисках L3-L4, L4-L5, L5-S1 способствуют обширной импульсации из них и возникновение патологического мышечно-тонического рефлекса на расстоянии, в частности, в виде спазма грушевидной мышцы. Для рефлекторного миотонического синдрома грушевидной мышцы характерны симптомы Боне (приведение бедра сопровождается напряжением мышцы, болезненностью) и вибрационной отдачи. При синдроме грушевидной мышцы формируются признаки поражения седалищного нерва: боль в голени и стопе и вегетативные нарушения в них. При значительной компрессии нерва появляются и нарушения двигательной и рефлекторной сферы: мышечные гипотрофии, снижение ахиллового рефлекса. При сдавлении нижнеягодичной артерии и сосудов самого седалищного нерва у больных возникают преходящие спазмы сосудов ног, приводящие к перемежающейся хромоте.
При поясничном остеохондрозе рефлекторные сосудистые дистонии в области нижних конечностей могут проявляться в двух вариантах: вазоспастический и вазодилататорный. При вазоспастическом варианте, кроме боли в пояснице и ноге, больные испытывают зябкость пораженной конечности. Кожная гипотермия более выражена в дистальных отделах конечностей, после нагрузки исчезает, а иногда и наоборот, усиливается. При вазодилататорном варианте, помимо боли в пояснице и ноге, больные часто ощущают тепло или жар. Кожная гипертермия определяется тактильно преимущественно в дистальных отделах конечностей. Признаки вазодилатации становятся более четкими после физической нагрузки.
Поясничный остеохондроз так же, как и остеохондроз шейного отдела. проявляется компрессионными корешковыми синдромами (радикулопатия). Ниаиболее часто в пределах позвоночника поражается участок корешка, простирающийся от твердой мозговой оболочки до радикуло-ганглинарного отрезка – корешковый нерв Нажотта. Он подвергается сдавлению в эпидуральной зоне позвоночного канала и медиальной (внутренней) зоне межпозвонкового отверстия. Чем ниже расположены корешковые нервы Нажотта, тем они длиннее, поэтому в поясничном отделе на большем протяжении они подвержены действию грыжи в эпидуральной клетчатке. В поясничной области медианная грыжа оказывает давление на многие корешки конского хвоста.
Раздражение корешка сопровождается стреляющей болью и гипалгезией в зоне соответствующего дерматома и симптомами выпадения соответствующем миотоме (гипотрофия, гипотония, гипорефлексия, слабость). При радикулярных синдромах неврологическая картина определяется локализацией и степенью поражения межпозвонковых дисков.
Относительно редкая локализация поражения L1-L3 грыжами диска. Грыжа диска L1-L2 воздействет и на конус спинного мозга. Начало корешкового синдрома проявляется болью и выпадением чувствительности в соответствующих дерматомах, а чаще – по коже внутреннего и переднего отдела бедра. При поражении корешка спинномозгового нерва L3 изменяется чувствительность в области передней поверхности бедра и внутренней поверхности голени, выражен лордоз, отмечается снижение или отсутствие коленных рефлексов, часто гомолатеральный сколиоз.
Поражение корешка L4 (дисками LIII-LIV) нечасто встречается. При этом возникает нерезкая боль, которая иррадиирует по внутренне передним отдела бедра, иногда до колена и немного ниже; двигательные нарушения проявляются в четырехглавой мышце: нерезкая слабость и гипотрофия при сохранном (часто даже повышенном) коленном рефлексе.
Поражение корешка L5 в результате его сдавления грыжей диска LIV-LV встречается часто обычно после продолжительного периода поясничных прострелов, причем картина корешкового поражения оказывается достаточно тяжелой. Боль иррадиирует от поясницы в ягодицу, по наружному краю бедра, по переднее-наружной поверхности голени до внутреннего края стопы и первых пальцев. В этой же зоне, особенно в дистальных отделах дерматома, выявляется гипалгезия. Определяются снижение силы разгибателя 1 пальца (мышцы, иннервируемой лишь корешком L5), снижение рефлекса с сухожилия указанной мышцы, гипотония и гипотрофия передней большеберцовой мышцы.
Наиболее часто встречается поражение корешка S1 грыжей диска LV-SI. Так как грыжа диска не удерживается долго узкой и тонкой на этом уровне задней продольной связкой, заболевание часто начинается сразу с корешковой патологии. Период люмбаго и люмбалгии, если он предшествует корешковым болям, бывает коротким. При поражении данного корешка нарушается чувствительность в области задненаружной поверхности бедра и голени, имеется гипотрофия слабость ягодичной мышцы, понижение силы сгибателей стопы, снижение или выпадение ахилловых рефлексов.
При заднесрединных дисках поражаются оба корешка с картиной двустороннего радикулярного синдрома. Монорадикулярность поражения – признак дискогенного радикулита. Отличающий его от инфекционного радикулита.
Синдром компрессии конского хвоста наиболее тяжелое осложнение поясничного остеохондроза, причиной которого во всех случаях являются массивные пролапсы дисков или миграции их фрагментов в просвет позвоночного канала.
Би– и полирадикулярные поражения встречаются нередко в результате множественных (две) грыж, сдавление соседних корешков, одной крупной грыжей, натяжение соседних корешков гипертрофированной желтой связкой, реактивного воспаления, дисциркуляторных нарушений и др.
Заболевания, которые способствуют появлению поясничного остеохондроза
Появлению поясничного остеохондроза и связанных с ним болей способствуют различные заболевания внутренних органов. Больше 30% пациентов, имеющих клинические проявления поясничного остеохондроза, жалуются на проблемы с желудочно-кишечным трактом или печенью. Причина этого в том, что при наличии заболеваний желудочно-кишечного тракта, печени или поджелудочной железы, потоком болевых импульсов вызывается спазм и напряжение мышц и сосудов, что, в свою очередь создает кислородное голодание и развитие дистрофического процесса в определенных областях тела. Усугубляет процесс нарушение обмена веществ, которое присуще этим заболеваниям. Также поясничные боли могут спровоцировать заболевания органов малого таза: для женщин это воспаление придатков матки (аднексит), для мужчин — воспаление предстательной железы (простатит). Также проявлению поясничного остеохондроза способствуют застойные явления в полости малого таза, возникающие при перечисленных заболеваниях, а также при запорах, геморрое, хроническом колите.
Разновидности проявлений поясничного остеохондроза
Одна из наиболее полных классификаций вертеброгенных заболеваний периферической нервной системы (связанных с позвоночником) предложена И.П. Антоновым.
В соответствии с этой классификацией выделяются такие клинические синдромы поясничного остеохондроза:
- рефлекторные синдромы — люмбаго, люмбалгия, люмбоишиалгия;
- корешковые синдромы — вертеброгенный (дискогенный) пояснично-крестцовый радикулит, при котором чаще всего поврежден пятый поясничный или первый крестцовый корешок;
- корешково-сосудистые синдромы — радикулоишемия, проявляющаяся сдавливанием сосудов (корешковой артерии или вены) вместе с корешком.
Люмбаго – острая поясничная боль по типу «прострела». Обычно возникает при подъеме тяжестей, неловком движении, в некоторых случаях после чихания и кашля.
Люмбалгия – хроническая (подострая) боль, постепенно возникающая после физической нагрузки, длительного нахождения в неудобной позе или положении сидя.
Люмбоишиалгия – боль в пояснице, которая распространяется в одну или обе ноги. При этом могут присутствовать мышечно-тонические, вегетативно-сосудистые и нейротрофические проявления.
Радикулиты (корешковые синдромы) проявляются сдавлением одного или двух корешков. Характеризуются корешковыми болями, а также нарушениями в двигательной (слабые сгибатели и разгибатели большого пальца или стопы) и чувствительной области (выпадение функции поврежденного корешка)
Радикулоишемия появляется из-за сдавления корешково-спинальных артерий. Клиническая картина проявляется грубыми двигательными (парезы, параличи) и чувствительными нарушениями при имеющихся слабо выраженных болях, в некоторых случаях при их отсутствии.
Источник
Ноющая боль в пояснице и ногах возникает на фоне воздействия различных патологических и физиологических факторов. Достоверное выяснение причины определяет последующую терапевтическую тактику.
Возможные причины
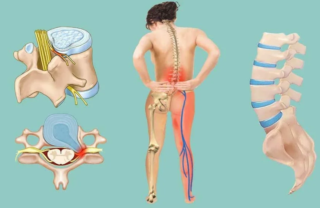
Боль в пояснице, отдающая в ногу, часто указывает на защемление нерва
Если болит поясница и тянет ноги, причины могут быть различными. Для удобства диагностики и лечения патологии были разделены на несколько групп:
- патологии различных структур опорно-двигательного аппарата;
- онкологические процессы;
- заболевания почек и мочевыводящих путей;
- туберкулез позвоночника;
- аутоиммунные патологии;
- физиологические причины.
Для каждой группы причин подбираются терапевтические мероприятия, которые имеют принципиальные отличия.
Сопутствующие симптомы
Когда отнимаются ноги и болит поясница, нужно обращать внимание на другие сопутствующие клинические проявления, которые помогут заподозрить происхождение дискомфорта. В зависимости от группы причин клиническая картина имеет определенные отличия.
Патологии структур опорно-двигательной системы
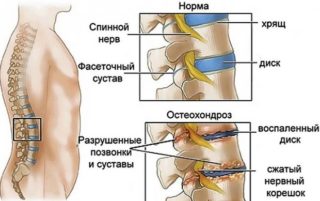
Поясничный остеохондроз
Боль в области поясницы, которая бывает изолирована или отдает в ноги, часто развивается вследствие нескольких патологических состояний различных отделов хребта:
- Остеохондроз – нарушение питания хрящевой ткани структур хребта приводит к их постепенному разрушению. Уменьшается высота межпозвоночных дисков, развивается воспалительная реакция. Часто происходит ущемление спинномозговых корешков. В области изменений появляется боль, которая усиливается на фоне движений, после длительных систематических статических нагрузок. Она отдает в ягодицу, ногу справа или слева, преимущественно по задней поверхности. Одновременно снижается мышечная сила, немеет кожа. Проявления обычно усиливаются во второй половине дня, к вечеру, на ночь.
- Протрузия или грыжа межпозвоночного диска – формирование выпячивания с повреждением фиброзного кольца или без него. Патологический процесс может задевать и ущемлять спинномозговые корешки, из-за чего появляются болевые ощущения, которые могут отдавать в ногу, большой палец стопы.
- Перенесенные травмы позвоночника или других структур опорно-двигательной системы, которые в различной степени отображаются на форме и функциональном состоянии позвоночника.
- Артроз – прогрессирующее дегенеративно-дистрофическое поражение суставных хрящей с последующим развитием воспалительной реакции. Патологическое состояние сопровождается ноющей болью, которая появляется там, где происходит ущемление нервных волокон. Она усиливается во время обострения воспалительной реакции.
- Врожденные или приобретенные изменения формы хребта, которые локализуются в поясничном отделе, в частности лордоз или сколиоз. Они нередко приводят к ущемлению спинномозговых корешков с появлением соответствующих клинических проявлений.
Рассеянный склероз приводит к уменьшению тонуса скелетных мышц, периодическим судорогам с последующим изменением формы хребта и ущемлением спинномозговых корешков.
Болевые ощущения, вызванные патологическими изменениями в структурах опорно-двигательной системы, характеризуются усилением во время различных движений: ходьбы, наклонов, выполнения глубокого вдоха или выдоха. Ноющий дискомфорт появляется после длительного нахождения тела в одном положении, которое приводит к повышению статической нагрузки на поясницу.
Онкологические процессы
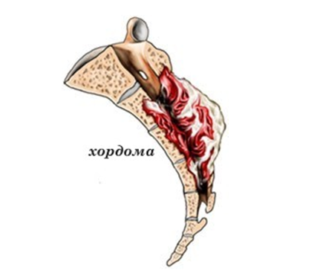 Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся:
Боль в области поясницы нередко бывает результатом развития доброкачественного или злокачественного новообразования соответствующей локализации. К наиболее распространенным опухолям относятся:
- Невринома – доброкачественное опухолевое образование, которое происходит из нервной ткани. Оно проявляется формированием болезненной выпуклости в области поясницы и ноющей болью. Субъективно ощущается тяжесть. При надавливании на опухоль болевые ощущения усиливаются. Нередко одновременно немеет кожа, а дискомфорт отдает в ногу, бок, живот.
- Саркома – рак, который развивается из соединительной ткани и может иметь различную локализацию в организме, включая область поясницы. Образование характеризуется агрессивным ростом, ранним метастазированием. При прогрессировании онкологического процесса боли в пояснице становятся интенсивными. Снятие дискомфорта нестероидными противовоспалительными средствами невозможно.
- Хондрома – доброкачественное новообразование, развивающееся из хрящевой ткани. Длительное время имеет бессимптомное течение. В случае сдавливания спинномозговых корешков развивается клиническая картина, сходная с остеохондрозом. В области поясницы появляются ноющие боли, которые отдают в ногу, одновременно может неметь кожа, высоко ломить, крутить бедро, голени, колени, сводить икры. В случае ущемления двигательных волокон может отказывать мускулатура нижних конечностей, включая стопу, из-за чего человек будет падать. Вначале развивается слабость голени, ступни, вплоть до паралича мышц. Появляются «мурашки» на коже, нога начинает затекать.
На возможное развитие онкологического процесса указывает появление припухлости в области поясницы. На поздних стадиях формирования злокачественного новообразования развивается раковая интоксикация, характеризующаяся отравлением организма человека продуктами жизнедеятельности измененных клеток. Снижается масса тела человека вплоть до истощения или кахексии, появляется тошнота, рвота, повышается температура тела. Боли в области первичной опухоли и ее метастазов становятся невыносимыми.
Заболевания почек
 Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
Почки находятся в забрюшинной клетчатке области поясницы. Развитие патологических процессов сопровождается появлением болевых ощущений соответствующей локализации:
- Гломерулонефрит – воспаление клубочков обеих почек, которое имеет аутоиммунное происхождение и характеризуется постепенным нарушением функционального состояния органа. Боли в пояснице двусторонние, они не отдают в ногу. Прогрессирование острой или хронической патологии сопровождается развитием отеков под глазами, которые в большей степени выражены утром.
- Пиелонефрит – инфекционное воспаление чашечно-лоханочной системы правой или левой почке. Заболевание сопровождается появлением ноющей боли в пояснице. Развивается интоксикация с повышением температуры тела, ломотой в теле, которые напоминают простуду.
- Мочекаменная болезнь – формирование нерастворимых компонентов в полых структурах почек сопровождается приступами сильной боли – почечными коликами. В межприступный период может ныть в пояснице.
Развитие патологии почек часто сопровождается изменениями в моче. Она становится мутной, в ней появляются примеси в виде прожилок крови, слизи, гноя. У мужчин причиной болевых ощущений является простатит. Воспаленная простата нередко увеличивается в размерах, из-за чего нарушается мочеиспускание. У женщин неприятные ощущения в пояснице, отдающие в низ живота, бывают во время месячных.
Туберкулез позвоночника
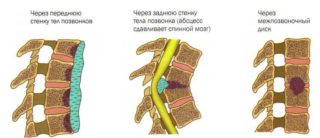
Туберкулез позвоночника
Развитие специфического инфекционного процесса в позвонках, спровоцированного жизнедеятельностью микобактерий туберкулеза, приводит к постепенному разрушению костной ткани. Образуются полости каверны, содержащие в себе большое количество возбудителей, погибших клеток. При этом больно только в пояснице. Дискомфорт имеет ноющий характер. Одновременно развивается специфическая интоксикация с повышением температуры тела до субфебрильных цифр (37-37,5 °С). На ранних стадиях туберкулез обычно не имеет клинической симптоматики. Человека беспокоит немотивированная усталость.
Аутоиммунная патология
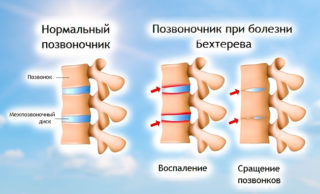 Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.
Нарушение работы иммунитета вызывает «ошибочное» образованию антител к собственным тканям организма. Это приводит к специфическому воспалительному процессу. К аутоиммунным процессам, которые вызывают боли в пояснице, относятся ревматизм, ревматоидный артрит, болезнь Бехтерева. Одновременно поражаются различные суставы, ухудшается подвижность в них, ткани вокруг начинают опухать. Симптомы заболевания особенно выражены утром после сна. Человеку трудно вставать, тяжело наклоняться или разгибаться, ходить.
При болезни Бехтерева прогрессирует скованность позвоночника вплоть до полной невозможности осуществления движений в нем. Одновременно развивается функциональная недостаточность других органов. Часто поражаются сердце, почки, поджелудочная, щитовидная железа.
Физиологические причины
Боли в спине могут развиваться у беременных женщин. На поздних сроках повышается нагрузка на поясницу, смещаются внутренние органы увеличенной маткой. Маточное происхождение болей в спине бывает при миоме, представляющей собой доброкачественное новообразование, достигающее больших размеров. Нередко ухудшается отток лимфы вследствие чего болит поясница и отекают ноги.
У детей, подростков, преимущественно молодых девушек, болевые ощущения, онемение могут иметь невротическое происхождение, что связано с особенностями состояния нервной системы. Психосоматика сопровождается бессонницей, что может требовать проведения терапевтических мероприятий. Необходимо полноценно спать.
Диагностика, лечение и профилактика
Снимок МРТ поясничного отела позвоночника
Чтобы достоверно определить происхождение и род дискомфорта в пояснице, при котором нередко отнимается, немеет нога, необходимо сделать визуализацию позвоночника. Для этого применяется рентген, компьютерная, магнитно-резонансная томография, позволяющие эффективно выявлять изменения. С целью оценки функционального состояния организма диагностика должна начинаться с лабораторных исследований.
Лечение болевых ощущений в пояснице комплексное. Оно включает терапевтические мероприятия, которые должны оказывать влияние на причины патологического процесса. Болезнь можно лечить в домашних условиях при неукоснительном выполнении врачебных рекомендаций. Они включают общий режим, диету, лечебную физкультуру с упражнениями для спины, применение различных медикаментов, которые приобретаются по рецепту. Необходимо правильно лежать для снижения нагрузки на позвоночник. В поликлинике можно делать физиотерапевтические процедуры, включая холод на область отечности тканей.
При некоторых заболеваниях с болью в пояснице по желанию можно применять народные средства в виде лекарственных растений. Предварительно необходимо проконсультироваться с врачом.
В случае онкологического процесса проводится удаление измененных тканей хирургическим путем с последующей лучевой терапией, применением уколов цитостатиков.
Если начинает заболевать поясница, нужно обращаться к врачу. Специалист на основании клинической картины выберет последующую лечебно-диагностическую тактику. Без достоверно установленной причины патологии не может быть эффективного лечения.
Источник


