Болит спина после операции гидронефроз
Гидронефроз и операция

Рубрика: Почки
Гидронефроз — заболевание, поражающее лоханки почек, лечится преимущественно оперативным путем. Операция при гидронефрозе способствует нормализации работы мочевыделительной системы, при этом больная почка сохраняется и восстанавливается. Медикаментозное лечение в данном случае применяется для снятия симптомов и устранения воспалительного процесса. Полное удаление почки применяется редко.
Показания к хирургическому вмешательству у детей и взрослых
Хирургическое вмешательство применяется, если полученный результат превосходит возможные осложнения. Операцию делают, если:
- У пациента нарушен отток мочи.
- Наблюдается хроническая недостаточность почек.
- Из-за увеличения размера лоханок в почке часто развиваются воспалительные процессы.
- Патология сопровождается приступами боли.
- Почки не выполняют свои функции.
Подготовка
Главным подготовительным мероприятием перед операцией считается установка в пораженный орган дренажа. Это необходимо при:
- недостаточности почек;
- пиелонефрите;
- сильных болях;
- общем тяжелом состоянии пациента;
- терминальной стадии болезни.
Подготовительные процедуры зависят от особенностей протекания болезни и состояния пациента. Операцию нельзя делать, если диагностирована азотемия (большое количество в крови азотистых оснований).
В данном случае врач назначает ванны, диету и курс медикаментозного лечения для нормализации состояния человека. Кроме этого, в рамках подготовки применяют очищение крови.
Это может быть гемодиализ — выведение крови для очистки и возвращение в кровеносное русло, или перитонеальный диализ — очищение крови непосредственно в организме.
Пластика лоханки: виды операции
Схема пиелопластики при гидронефрозе.
Дл устранения гидронефроза почки проводится пиелопластика — операция, устраняющая морфологические изменения системы лоханок. Если оперативным путем невозможно восстановить работу почки, применяется нефрэктомия — удаление пораженного органа. Различают такие виды пиелопластики:
- открытая операция;
- методы эндоскопии;
- лапароскопия.
Открытая операция
Для обеспечения подреберного доступа пациент лежит на спине или на здоровом боку. На боку, в области больной почки делают разрез длинной 10—15 см.
Хирург вскрывает нижнюю часть почки и вырезает пораженную (суженую) часть вместе с расширенными лоханками. Образовавшая рана герметически сшивается. Важно удостовериться, что протекания отсутствуют.
В противном случае, при попадании мочи в рану возможно открытие свища.
Если поврежденные лоханки находятся внутри органа, операция проходит сложнее. После удаления патологической области хирург заводит мочеточник внутрь почки и вшивает его.
Если болезнь развилась в результат поражения сосудов, проводится сосудопластика. В течение 2-х дней в ране находится дренаж.
Чтобы предупредить рецидив стриктуры мочеточника, в него вводят специальную трубку, которая изымается через несколько недель после операции.
Все виды пиелопластики проводятся только под общим наркозом.
Эндоскопические методы
Данный вид хирургического вмешательства подразумевает введение необходимых инструментов через уретру. Процесс удаления поврежденной ткани контролируется посредством введенной тем же путем камеры.
Изображение выводится на монитор в операционной. Преимущество эндоскопической операции — малоинвазивность.
Нормализация состояния пациента проходит быстро, так как отсутствует повреждение кожи и мягких тканей.
Баллонная дилатация
Баллонный катетер используют для устранения сужения мочеточника.
Этот метод применяют для устранения сужения мочеточника, которое развивается как следствие травмы или воспаления. Через уретру врач вводит камеру и фонарь, а затем оснащенный баллончиком катетер.
Когда баллончик оказывается в патологической области мочеточника, он раздувается и остается в таком положение несколько минут. Под влиянием давления баллончика мочеточник расширяется.
Процедура контролируется с помощью рентгена.
Эндотомия
Гидронефроз почки зачастую устраняют с помощью эндотомии. Этот метод считается наиболее результативным и является последней разработкой в области эндоскопии. Суть процедуры в удалении пораженной ткани почки с помощью лазера, «холодного ножа» или электрического тока определенной частоты. После процедуры в мочеточник вводится трубка в среднем на 1,5 месяца, а затем извлекается.
Бужирование
Данный метод несколько похож на баллонную дилатацию и проводится для устранения сужения мочеточника. Через введенный в мочевыводящий канал цистоскоп в мочеточник ставится буж — специальный достаточно жесткий стержень. За счет действия стержня на стенки мочеточника стриктура устраняется, диаметр мочеточника увеличивается и нормализуется отток мочи.
Стент: нормализация мочевыделения
Для обеспечения мочевыведения до или после основной части операции проводится стентирование — установка в мочеточник специальной гибкой трубки. Трубка располагается вдоль всего мочеточника, причем один край стента вставляется в саму почку, а второй располагается в мочевике. Стенты позволяют устранить небольшое сужение без нарушения целостности тканей.
Лапароскопический метод борьбы с гидронефрозом считается самым оптимальным.
Лапароскопия
На животе, боку и спине пациента (в зависимости от места расположения патологического участка) делается несколько маленьких надрезов по 1—2 см длиной. Через один из них в брюшную полость вводится камера и система освещения, в остальные — необходимые для манипуляций инструменты.
Брюшная полость заполняется газом (около 2 л), чтобы увеличить рабочее пространство. Хирург выделяет пораженный орган и удаляет участки с расширенными лоханками. После этого мочеточник вшивается в почку.
Из-за того, что разрезы мягких тканей маленькие, на них могут накладываться только асептические повязки без наложения швов.
Нефрэктомия
Данный метод подразумевает полное удаление пораженной почки. Это крайняя мера, к которой прибегают, если наблюдается обширное отмирание почечной паренхимы, серьезное нарушение работы органа, не подлежащее восстановлению.
В этом случае сохранение органа опасно, так как он станет местом развития патогенной микрофлоры. Операция назначается, если вторая почка здорова и сможет нести двойную нагрузку.
Проводится удаление органа открытым методом или лапароскопическим, при этом понадобится сделать большой разрез для извлечения целого органа.
Как делают операцию у детей при гидронефрозе?
Гидронефроз у детей диагностируется чаще, чем у взрослых. Перед назначением оперативного лечения проводятся необходимые исследования, чтобы выявить показания к операции.
Если гидронефроз диагностирован у ребенка младшего возраста, ему ставят катетер на все время подготовки к операции. Обычно детям операции при гидронефрозе проводят открытым способом под общим наркозом.
Лапароскопический метод опасен из-за большого риска повреждения соседних органов. Нефрэктомия отвергается, если 10% паренхимы почки в порядке.
Источник: https://medic-online.net/5442/gidronefroz-i-operaciya/
Гидронефроз

Заболевание, которое сопровождается патологическими процессами в паренхиме почек. Гидронефроз – атрофия почечной паренхимы, при котором нарушается отток мочи.
При данном заболевании у больного задерживается моча. Нарушение оттока мочи приводит к необратимым последствиям. При этом расширяется полость почек.
Процесс взаимосвязанный. То есть сначала повышается давление внутри мочеточника. Это приводит к нарушению функции клубочков. Что в свою очередь способствует нарушению функции канальцев почек.
Осложнения довольно весомые. Вплоть до гибели элементов почек. То есть нефронов. А значит, может произойти смертельный исход.
Гидронефроз может быть:
- односторонний;
- двусторонний.
Чаще наблюдается двусторонний гидронефроз. То есть преимущественно поражается правая и левая почка.
В течение заболевания выделяют две стадии. К ним можно отнести:
Острое течение заболевание может заканчиваться выздоровлением. Это связано с неполным нарушением почечных функций. То есть своевременное лечение может восстановить работу почек.
Хроническое течение протекает довольно сложно. Ему свойственно длительное течение и функции почек обычно не восстанавливаются.
Ко всему прочему гидронефроз может сопровождаться наличием инфекции. То есть процесс может усложняться непосредственным инфицированием.
Этиология заболевания может быть связана со следующими факторами:
- внутренние;
- внешние;
- функциональные.
К внутренним факторам можно отнести:
- опухоли;
- полипы;
- грибковые поражения.
К внешним факторам относятся:
- саркома;
- беременность;
- рак шейки матки.
К нарушениям функционального типа относят патологию мочевого пузыря. Она в свою очередь влияет на мочеиспускание и непосредственную работу почек.
Симптомы
Клинические признаки заболевания определяются тяжестью заболевания. То есть степенью расширения чашечных комплексов почек.
К симптомам гидронефроза можно отнести:
- боль в пояснице;
- боль в бедрах и промежности;
- позывы на мочеиспускание;
- диспепсия;
- кровь в моче.
Однако симптомы зависят еще и от локализации заболевания. То есть при одностороннем гидронефрозе определяется тупая боль в пояснице. Обычно она усиливается при поднятии тяжестей или физической нагрузке.
Все эти процессы способствуют проявлению хронической усталости и снижением трудоспособности.
Если же наблюдается гипертермия, то следует провериться на наличие инфицированного гидронефроза. Это значит, процесс вызван проникновением инфекции в почки.
При наличии перечисленной симптоматики больной предпочитает занять удобное положение. Преимущественно с позицией на животе. При этом улучшается отток мочи.
перейти наверх
Диагностика
Прежде всего, диагностика заболевания основывается на сборе анамнеза. Непосредственно выясняется предполагаемая причина гидронефроза.
Также проводят осмотр больного. Но данный метод обычно неэффективен. Это связано с наличием недостоверных признаков заболевания. Преимущественно внешних.
Диагностика применяется с непосредственной пальпацией живота. При этом обнаруживается растянутый мочевой пузырь. Что наиболее характеризует гидронефроз.
У детей и худощавых людей обычно выявляется увеличение почки. Также актуальна перкуссия почки. Она позволяет выявить более достоверные признаки гидронефроза.
Наиболее достоверна катетеризация мочевого пузыря. Она способствует большому оттоку мочи. Что также свидетельствует о ее задержке.
Прибегают также к рентгенографии почек. Это позволяет определить патологическое поражение и локализацию заболевания.
Ультразвуковая диагностика позволяет определить наличие патологического процесса в почках. Более подробное исследование ультразвуковая диагностика мочевого пузыря.
Целесообразно применить в диагностике урографию. При этом исследует количество мочи и интенсивность ее оттока.
Урология часто практикуется на цистоскопии. Эта методика позволяет рассмотреть мочевой пузырь и определить возможные нарушения.
В лабораторных исследованиях определяются патологические процессы. В общем анализе мочи присутствует гематурия. В крови – повышенный уровень мочевины.
перейти наверх
Гидронефроз развивается при наличии сопутствующей патологии, поэтому необходимо, вовремя вылечивать различные заболевания. Профилактика будет заключаться в устранении провоцирующих факторов.
Необходимо чаще проводить диспансеризацию. То есть непосредственно участвовать в ней. Это позволит предупредить многие осложнения. В том числе развитие гидронефроза.
Профилактика также должна быть направлена на получении консультации уролога. Так как любые нарушения со стороны мочевыделительной системы непременно могут вызвать гидронефроз.
Если к гидронефрозу присоединилась какая-либо инфекция, то важно этого не допустить. Инфицированный гидронефроз имеет массу осложнений. Обычно опасных для жизни осложнений.
Если беспокоят болевые ощущения в области поясницы, то срочно проводится ультразвуковая диагностика. Это также позволит предупредить развитие гидронефроза.
перейти наверх
Лечение
В лечении заболевания приоритет делают на хирургическом вмешательстве. Это вмешательство может быть разным.
Консервативная терапия гидронефроза направлена на устранение неприятных ощущений, болевого синдрома. Так сказать непосредственно на симптоматику болезни.
А также медикаментозное лечение весьма актуально перед проведением хирургической операции. Или при постановке нефростомы.
Что же такое нефростомия? Это своего рода отверстие в районе паховой области для непосредственного оттока мочи. Используется при наличии острого течения заболевания.
Также может использоваться реконструктивная пластика. Она позволяет устранить причину болезни. А также сохранить функцию паренхимы.
Если же помимо гидронефроза имеется злокачественная опухоль, то резекцию простаты. В случае если опухоль касается предстательной железы.
При осложнениях, которые вызваны утратой почками своих функций применяют более серьезную методику. Эта методика называется нефрэктомия. Широко используемая методика в хирургической урологии.
перейти наверх
У взрослых
Чаще болезнь проявляется у взрослых людей. Преимущественно у женщин. Чем же это может быть вызвано? Это вызвано различными гинекологическими проблемами.
К наиболее распространенным гинекологическим проблемам можно отнести наличие злокачественного образования. Они могут появляться в женских органах.
Также немаловажным фактором развития болезни может стать беременность. А именно – тяжелая беременность. В данном случае плод оказывает неблагоприятное развитие на паренхиму почек. Но, естественно, при наличии сопутствующей патологии.
Гидронефроз развивается чаще у людей от 21 до 65 лет. После 60 лет гидронефроз свойственен сильной половине человечества. И часто патологический процесс связан с аденомой предстательной железы.
Также у мужчин гидронефроз проявляется при наличии злокачественных опухолей. То есть это своего рода следствие новообразований.
перейти наверх
У детей
Часто гидронефроз у детей является врожденной патологией. Следовательно, причинами заболевания являются врожденные дефекты недоразвития.
К врожденным дефектам можно отнести:
- недоразвитие мочеточника;
- нарушение функции мочеточника и лоханки.
Все эти причины вызывают нарушение оттока мочи. А значит – гидронефроз. Гидронефроз у ребенка можно выявить еще в утробе.
Поэтому важно провести диагностику еще до рождения ребенка. Это позволит избежать серьезных последствий.
К тяжелым последствиям можно отнести:
- гематурия;
- боль в животе;
- инфекция.
Гематурия – кровь в моче. Она часто обнаруживается при серьезном течении заболевания.
Боль в животе – предвестник патологических процессов. Боль часто сопровождает данное заболевание.
Инфекции способствуют инфицированию почек. Это приводит к серьезным последствиям.
перейти наверх
Прогноз
Острый гидронефроз можно вылечить. Но важно устранить сопутствующие заболевания. При этом прогноз будет довольно благоприятным.
При хроническом течении гидронефроза прогноз неблагоприятный. Чаще всего хронический гидронефроз невозможно вылечить.
Также, если присоединяется инфекционный процесс, то болезнь также прогнозируется неутешительно.
перейти наверх
Исход
Как было сказано выше, хронический гидронефроз чаще заканчивается неблагоприятно. Также возможны различные осложнения. Вплоть до полного прекращения функций почек.
Односторонний гидронефроз можно вылечить. То есть при наличии адекватного лечения наступает выздоровление. Если конечно к болезни не присоединилась инфекция.
Инфицирование важно предупредить. Если же оно развилось, то неминуем нагноительный процесс. Он также усугубляет ситуацию.
При отсутствии должного лечения гидронефроз переходит в ситуацию, которая продолжает длиться на протяжении всей жизни. А значит – процесс необратимый.
перейти наверх
Продолжительность жизни
При наличии злокачественных новообразований продолжительность жизни весьма сокращается. Так как гидронефроз сопряжен с опухолью. В данном случае лечение не будет эффективным.
Если в лечении заболевания используются хирургические методики, то продолжительность жизни может возрасти. Однако важно не допустить проникновения инфекции.
Помните, только правильное своевременное лечение поможет справиться с болезнью. Соответственно, длительность вашей жизни непременно возрастет!
Источник: https://bolit.info/gidronefroz.html
Источник
Ãèäðîíåôðîç
×òî òàêîå ãèäðîíåôðîç?
Ýòî çàáîëåâàíèå ïî÷êè, âîçíèêàþùåå âñëåäñòâèå ñòîéêîãî íàðóøåíèÿ îòòîêà ìî÷è, õàðàêòåðèçóþùååñÿ àòðîôè÷åñêèìè èçìåíåíèÿìè åå ïàðåíõèìû è ñíèæåíèåì åå ôóíêöèè.
(Ïàðåíõèìà ïðîñòûìè ñëîâàìè ýòî ñîâîêóïíîñòü êëåòî÷íûõ ýëåìåíòîâ îðãàíà.)
Åñëè íàðóøåíèå îòòîêà ìî÷è ïðîèñõîäèò âíåçàïíî (íàïðèìåð, âñëåäñòâèå çàêóïîðêè ìî÷åòî÷íèêà êàìíåì), òî ðàçâèâàåòñÿ ïî÷å÷íàÿ êîëèêà, õàðàêòåðèçóþùååñÿ èíòåíñèâíûì áîëåâûì ñèíäðîìîì. Ãèäðîíåôðîç æå ðàçâèâàåòñÿ âñëåäñòâèå íå âûðàæåííîãî, ïîñòåïåííîãî è äëèòåëüíîãî íàðóøåíèÿ ïàññàæà ìî÷è, îò÷åãî áîëåâîé ñèíäðîì ÷àùå âñåãî îòñóòñòâóåò.
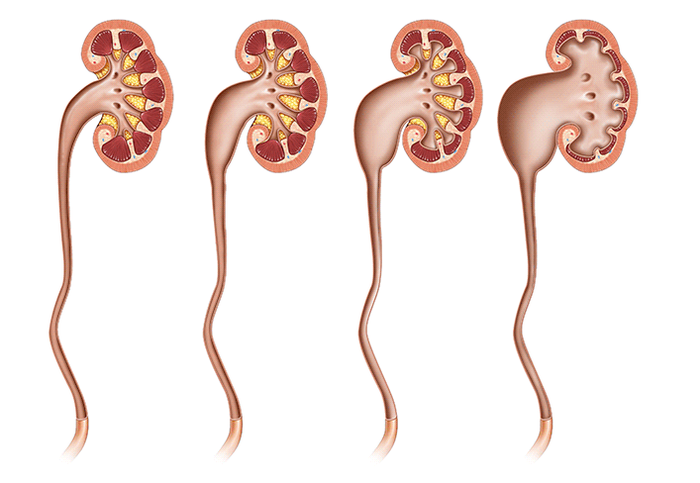
Ïèåëîêàëèêîýêòàçèÿ è ãèäðîíåôðîç?
Ïèåëî(êàëèêî)ýêòàçèÿ â ïåðåâîäå íà ðóññêèé ÿçûê îáîçíà÷àåò «ðàñøèðåíèå ëîõàíêè (è ÷àøå÷åê)» ïî÷êè. Ýòî ñèìïòîì, âûÿâëÿåìûé ïðè ÓÇÈ, ÊÒ è äðóãèõ âèçóàëèçèðóþùèõ ìåòîäèêàõ. Ýòîò òåðìèí íå õàðàêòåðèçóåò íàëè÷èå/îòñóòñòâèå èçìåíåíèé ïàðåíõèìû ïî÷êè.  òî âðåìÿ êàê ãèäðîíåôðîç — ýòî ñîñòîÿíèå, è îáîçíà÷àåò êàê ðàñøèðåíèå ÷àøå÷íî-ëîõàíî÷íîé ñèñòåìû, òàê è àòðîôèþ ïî÷å÷íîé ïàðåíõèìû. Èíîãäà ìîæíî óñëûøàòü «ãèäðîíåôðîç ïî÷êè», ÷òî ÿâëÿåòñÿ òàâòîëîãèåé, ïîñêîëüêó nephros ïåðåâîäèòñÿ ñ ãðå÷åñêîãî êàê ïî÷êà. È âìåñòî «ãèäðîíåôðîç ïðàâîé ïî÷êè» ãðàìîòíåå áóäåò ñêàçàòü «ãèäðîíåôðîç ñïðàâà»
Ïðè÷èíû
Êàê óæå áûëî ñêàçàíî, ïðè÷èíîé ãèäðîíåôðîçà ÿâëÿåòñÿ äëèòåëüíîå íàðóøåíèå îòòîêà ìî÷è èç ïî÷êè. Íàðóøåíèå îòòîêà ìî÷è ìîæåò áûòü îáóñëîâëåíî ïðåïÿòñòâèÿìè, êîòîðûå ìîãóò ðàñïîëàãàòüñÿ
1) â ìî÷åâîì ïóçûðå è ìî÷åèñïóñêàòåëüíîì êàíàëå;
àäåíîìà ïðîñòàòû, ñóæåíèå (ñòðèêòóðà) ìî÷åèñïóñêàòåëüíîãî êàíàëà
2) ðàñïîëàãàþùèåñÿ ïî õîäó ìî÷åòî÷íèêà, íî âíå åãî ïðîñâåòà;
÷àùå âñåãî íà ìî÷åòî÷íèê äàâèò èçâíå íèæíåïîëÿðíàÿ äîáàâî÷íàÿ àðòåðèÿ ïî÷êè (÷àñòî â ìîëîäîì âîçðàñòå), òàêæå ìî÷åòî÷íèê ìîæåò áûòü ñäàâëåí êèñòîé ïî÷êè, îïóõîëüþ, ëèìôàòè÷åñêèì óçëîì, ðóáöîâîé (ôèáðîçíîé) òêàíüþ. Ìî÷åòî÷íèê ìîæåò áûòü ñëó÷àéíî ïåðåâÿçàí ïðè îïåðàòèâíûõ âìåøàòåëüñòâàõ, ÷òî, ê ñîæàëåíèþ, âñòðå÷àåòñÿ ÷àùå, ÷åì õîòåëîñü áû, à òàêæå ìîæåò áûòü ñäàâëåí ñîñóäèñòûì ïðîòåçîì ïðè àîðòîêîðîíàðíîì áèôóðêàöèîííîì øóíòèðîâàíèè.
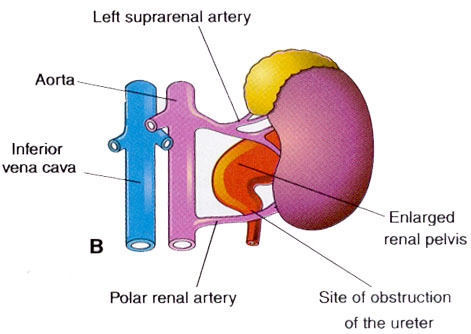
3) íàõîäÿùèåñÿ â ïðîñâåòå ìî÷åòî÷íèêà;
êàìíè è îïóõîëè ìî÷åòî÷íèêà
4) âîçíèêàþùèå âñëåäñòâèå îòêëîíåíèÿ ïîëîæåíèÿ è õîäà ìî÷åòî÷íèêà;
ðåòðîêàâàëüíîå è ðåòðîèëèàêàëüíîå ðàñïîëîæåíèå ìî÷åòî÷íèêà, åãî ïåðåãèá è ïåðåêðó÷èâàíèå,
5) âîçíèêàþùèå âñëåäñòâèå êàêèõ-ëèáî èçìåíåíèé â ñòåíêàõ ìî÷åòî÷íèêà è ëîõàíêè.
óðåòåðîöåëå, äèñïëàçèÿ ñòåíêè, âðîæäåííûå êëàïàíû
Ïîñëåäñòâèÿ
Íàðóøåíèå îòòîêà ìî÷è íåçàâèñèìî îò âûçâàâøåé åãî ïðè÷èíû ïðèâîäèò ê ðàçâèòèþ òèïè÷íûõ èçìåíåíèé â ïî÷êå è âåðõíèõ ìî÷åâûõ ïóòÿõ. Äëèòåëüíîå ðàñøèðåíèå ÷àøå÷íî-ëîõàíî÷íîé ñèñòåìû ïðèâîäèò ê íàðóøåíèþ öèðêóëÿöèè ìî÷è è êðîâè â êëóáî÷êàõ, ÷òî â èòîãå ïðèâîäèò ê íàðóøåíèþ êðîâîòîêà â ïàðåíõèìå ïî÷êè, èøåìèè, â êîíöå êîíöîâ, ê àòðîôèè ïî÷å÷íîé ïàðåíõèìû. (Èøåìèÿ — óìåíüøåíèå êðîâîñíàáæåíèÿ ó÷àñòêà òåëà, îðãàíà èëè òêàíè âñëåäñòâèå îñëàáëåíèÿ èëè ïðåêðàùåíèÿ ïðèòîêà àðòåðèàëüíîé êðîâè.) Íà ïîçäíåé ñòàäèè ãèäðîíåôðîçà ïî÷êà ïðåäñòàâëÿåò ñîáîé ðàñøèðåííûé èñòîí÷åííûé ìåøîê ñ æèäêîñòüþ. Òàêàÿ ïî÷êà íå ôóíêöèîíèðóåò è ìîæåò ñîçäàâàòü áîëüøèå ïðîáëåìû, íàïðèìåð, â òàêîé ïî÷êå ëåãêî ðàçâèâàåòñÿ èíôåêöèÿ è íàãíîåíèå (ïèîíåôðîç).
Äâóñòîðîííåå ïîðàæåíèå ïî÷åê ïðèâîäèò ê òÿæåëûì ïîñëåäñòâèÿì — ê õðîíè÷åñêîé áîëåçíè ïî÷åê. Êðîìå òîãî, èøåìèÿ ïî÷êè ïðèâîäèò ê óâåëè÷åíèþ àðòåðèàëüíîãî äàâëåíèÿ (íåôðîãåííàÿ àðòåðèàëüíàÿ ãèïåðòåíçèÿ).
Ñèìïòîìû
Êàê óæå áûëî ñêàçàíî, íà íà÷àëüíûõ ñòàäèÿõ ñèìïòîìû ìîãóò áûòü îòñóòñòâîâàòü âîâñå. Áîëåâîé ñèíäðîì ïðè ãèäðîíåôðîçå íåçíà÷èòåëüíûé, è ìîæåò áûòü ïðåäñòàâëåí ÷óâñòâîì òÿæåñòè èëè äèñêîìôîðòà â ïîÿñíèöå. Áîëü íîþùàÿ, ìîæåò áûòü ïîñòîÿííîé èëè âîëíîîáðàçíîé. Èíîãäà â àíàëèçàõ ìî÷è îáíàðóæèâàåòñÿ êðîâü (íå çàáûâàåì îá îíêîëîãè÷åñêîé íàñòîðîæåííîñòè ïðè îáíàðóæåíèè êðîâè â ìî÷å). Íàðóøåíèå îòòîêà ìî÷è ñîçäàåò ïðåäïîñûëêè äëÿ ðîñòà êàìíåé, à òàêæå ðàçâèòèÿ èíôåêöèè â ïî÷êå, ïîòîìó ïàöèåíòû ñ ãèäðîíåôðîçîì ìîãóò æàëîâàòüñÿ íà ÷àñòûå îáîñòðåíèÿ ïèåëîíåôðèòà. Ãèäðîíåôðîç ìîæåò îñëîæíÿòüñÿ ïîâûøåíèåì àðòåðèàëüíîãî äàâëåíèÿ.
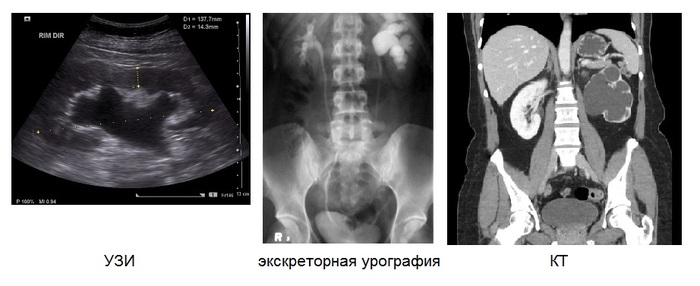
Äèàãíîñòèêà
Âêëþ÷àåò â ñåáÿ ñáîð æàëîá, àíàëèçû ìî÷è è êðîâè, ÓÇÈ ïî÷åê è ìî÷åâîãî ïóçûðÿ, ýêñêðåòîðíóþ ðåíòãåíîãðàôèþ ïî÷åê, èíîãäà ðåòðîãðàäíóþ óðåòåðîïèåëîãðàôèþ, ÊÒ ïî÷åê, à òàêæå äèíàìè÷åñêóþ íåôðîñöèíòèãðàôèþ äëÿ óòî÷íåíèÿ ôóíêöèè ñîõðàíèâøåéñÿ ïàðåíõèìû.
×àùå âñåãî ðàñøèðåíèå ÷àøå÷íî-ëîõàíî÷íîé ñèñòåìû îáíàðóæèâàåòñÿ ïðè âûïîëíåíèè ïëàíîâîãî ÓÇÈ èëè îáñëåäîâàíèè ïî ïîâîäó äðóãèõ çàáîëåâàíèé.
Íàèáîëåå èíôîðìàòèâíîå ÊÒ ñ êîíòðàñòèðîâàíèåì: ïîêàçûâàåò ñòåïåíü ðàñøèðåíèÿ, óðîâåíü îáñòðóêöèè, ôóíêöèþ ïî÷åê.
Ëå÷åíèå
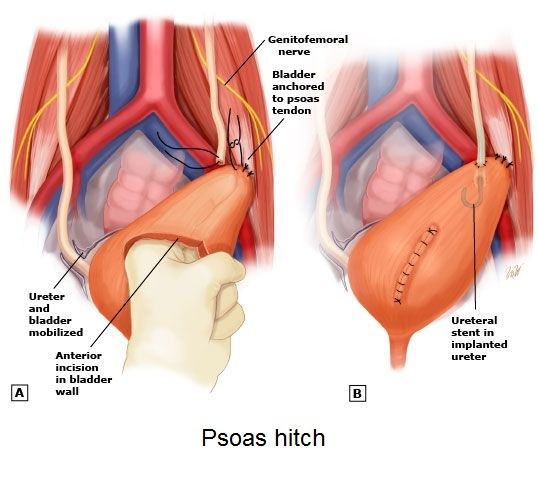
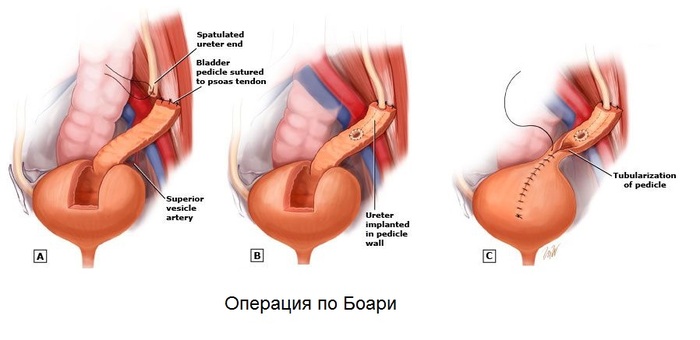
Õèðóðãè÷åñêîå. Çàâèñèò îò ñòàäèè ãèäðîíåôðîçà. Åñëè ïî äàííûì èññëåäîâàíèé âûÿâëåíî, ÷òî ïî÷êà íå ôóíêöèîíèðóåò, è ïðîáëåì îò òàêîé ïî÷êè áîëüøå, ÷åì ïîëüçû, òî å¸ ëó÷øå óäàëèòü. Ïðè îòíîñèòåëüíî ñîõðàííîé ôóíêöèè ïî÷êè îïåðàòèâíîå ëå÷åíèå íàïðàâëåíî íà óñòðàíåíèå ïðè÷èíû íàðóøåíèÿ îòòîêà ìî÷è. Åñëè ñòðèêòóðà ðàñïîëàãàåòñÿ íà óðîâíå ÷àøå÷íî-ëîõàíî÷íîãî ñåãìåíòà, òî âûïîëíÿþò ïëàñòè÷åñêèå îïåðàöèè (ïî Õàéíñó-Àíäåðñåíó, Êàëüï-äå-Âèðäó). Åñëè ñóæåíèå âûÿâëÿåòñÿ â íèæíèõ îòäåëàõ ìî÷åòî÷íèêà, òî âûïîëíÿþò èññå÷åíèå ñóæåííîãî ó÷àñòêà ñ ïåðåñàäêîé ìî÷åòî÷íèêà â ìî÷åâîé ïóçûðü (óðåòåðîöèñòîíåîàíàñòîìîç), ïðè ýòîì åñëè äåôåêò ìî÷åòî÷íèêà ñëèøêîì áîëüøîé, òî íåäîñòàþùèé äèñòàëüíûé ó÷àñòîê ìî÷åòî÷íèêà çàìåùàþò ëîñêóòîì èç ìî÷åâîãî ïóçûðÿ (îïåðàöèÿ ïî Áîàðè), èëè ïîäòÿãèâàþò ìî÷åâîé ïóçûðü ê ïîÿñíè÷íîé ìûøöå (psoas hitch). Òàêèå îïåðàöèè ÷àùå âñåãî âûïîëíÿþòñÿ ñ óñòàíîâêîé ìî÷åòî÷íèêîâîãî ñòåíòà, êîòîðûé íåîáõîäèìî óäàëèòü ÷åðåç 1-2 ìåñÿöà ÷åðåç ìî÷åèñïóñêàòåëüíûé êàíàë.
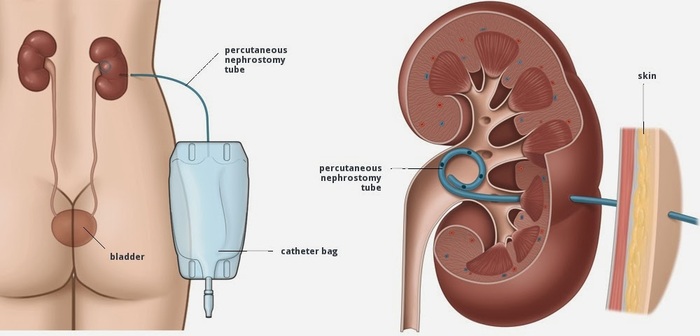
Âîçìîæíî òàêæå äðåíèðîâàíèå ïî÷êè óñòàíîâêîé íåôðîñòîìû. Ýòî òðóáî÷êà, êîòîðàÿ óñòàíàâëèâàåòñÿ ÷åðåç ïðîêîë íà òåëå ïðÿìî â ïî÷êó, îòâîäÿùàÿ ìî÷ó. Òàêóþ îïåðàöèþ âûïîëíÿþò ïðè îñòðî òåêóùèõ âîñïàëèòåëüíûõ ÿâëåíèÿõ, êîãäà ïëàñòè÷åñêàÿ îïåðàöèÿ ïðîòèâîïîêàçàíà, ïðè íåâîçìîæíîñòè âîññòàíîâèòü îòòîê ìî÷è èíûì ñïîñîáîì (íàïðèìåð, ïðè ïðîðàñòàíèè îïóõîëè øåéêè ìàòêè â ìî÷åòî÷íèê), ó ïîæèëûõ, îñëàáëåííûõ áîëüíûõ ñ òÿæåëîé ñîìàòè÷åñêîé ïàòîëîãèåé, êîòîðûå íå ïåðåíåñóò èíîãî îïåðàòèâíîãî âìåøàòåëüñòâà.
Ïðîãíîç
Áëàãîïðèÿòíûé, ó áîëüíûõ ñ îäíîñòîðîííèì ãèäðîíåôðîçîì, ïðè óñëîâèè ñâîåâðåìåííîãî îïåðàòèâíîãî âìåøàòåëüñòâà; íåáëàãîïðèÿòíûé, ïðè äâóñòîðîííåì ãèäðîíåôðîçå èç-çà ðèñêà ðàçâèòèÿ õðîíè÷åñêîé ïî÷å÷íîé íåäîñòàòî÷íîñòè.
PS
Íåîáõîäèìà êîíñóëüòàöèÿ ñïåöèàëèñòà, äàííûé ïîñò ëèøü êðàòêèé ýêñêóðñ â ïðîáëåìó ãèäðîíåôðîçà. Ïî âîçìîæíîñòè, ïîñòàðàþñü îòâåòèòü íà âñå âîïðîñû â êîììåíòàðèÿõ. Áåðåãèòå ñåáÿ.
Источник


