Болит спина рука температура
 Повышенная температура тела, озноб, лихорадка, боль в спине и ломота в костях — все это признаки воспалительного процесса в организме. Эти симптомы характерны для многих инфекционных заболеваний, протекающих во внутренних органах, позвоночнике и суставах.
Повышенная температура тела, озноб, лихорадка, боль в спине и ломота в костях — все это признаки воспалительного процесса в организме. Эти симптомы характерны для многих инфекционных заболеваний, протекающих во внутренних органах, позвоночнике и суставах.
Что предпринять, если болит спина и температура повышена? К какому врачу обратиться за лечением?
Можно ли самостоятельно облегчить свое состояние и в каких случаях необходимо вызывать скорую помощь?
Причины
Чтобы понять, как действовать, необходимо разобраться в причинах боли и воспаления. Рассмотрим самые частые из них и узнаем, что делать в той или иной ситуации.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Грипп
Виновник заболевания — вирус, который передается воздушно-капельным путем и поражает ЛОР-органы человека. Для здоровых людей он не представляет особой опасности. Другое дело — пациенты с хроническими заболеваниями и ослабленным иммунитетом.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Для них грипп может обернуться осложнениями: бронхитом, пневмонией, миалгией, перикардитом.
Симптомы:
- высокая температура (выше 38 °С);
- головная и мышечная боль;
- ломота в костях и суставах, в пояснице;
- насморк;
- боль и першение в горле;
- сухой кашель.
Диагностика. При первых симптомах гриппа следует вызвать на дом врача, который проведет осмотр, прослушивание и опрос, направит на лабораторные исследования мазков на антитела к гриппу.
Лечение. В остром периоде:
- постельный режим;
- диета;
- противовирусные, жаропонижающие и антигистаминные препараты;
- обильное теплое питье;
- витамины.
Соблюдение постельного режима — необходимая мера и неотъемлемая часть лечения гриппа.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
В случаях, когда грипп переносят “на ногах”, значительно выше риск осложнений: воспаления легких, сердечно-сосудистых патологий.
Народная медицина предлагает свои методы борьбы с гриппом:
- максимум свежевыжатых соков, ягодных морсов;
- отвары и настои трав: цветки липы и мать-и-мачехи, плоды шиповника;
- настойки: эвкалиптовая, полынная;
- прогревания (после понижения температуры) горчицей, ингаляциями;
- медовые лепешки на грудь и спину и многое другое.
Острое респираторное заболевание
 Боль в спине и температура при ОРЗ — верные признаки борьбы организма с инфекцией. Иммунная система быстро мобилизуется, ток крови усиливается там, где это необходимо, и уменьшается в “ненужных” местах.
Боль в спине и температура при ОРЗ — верные признаки борьбы организма с инфекцией. Иммунная система быстро мобилизуется, ток крови усиливается там, где это необходимо, и уменьшается в “ненужных” местах.
Отсюда — боль в суставах, мышцах и пояснице.
Симптомы:
- насморк и заложенность носа;
- невысокая температура (до 38 °С), боль в пояснице;
- боль в горле, першение, кашель;
- общая слабость.
Диагностика:
- общий анализ крови;
- бактериальный посев на антитела;
- рентген;
- УЗИ.
Лечение:
- жаропонижающие средства;
- противовоспалительные средства;
- отхаркивающие;
- сосудосуживающие капли;
- поливитаминные препараты.
Помочь справиться с “простудой” могут народные средства:
- чай с медом, с малиной;
- молоко с растопленным в нем маслом;
- отвары и настои лекарственных трав.
После нормализации температуры возможно назначение прогреваний.
Инфекционные заболевания позвоночника
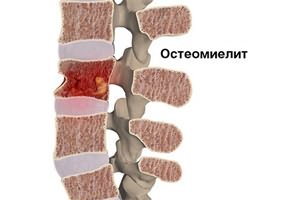 Главный характерный признак спинальной инфекции — болит спина и температура повышена до 37 °С. В остром периоде может присутствовать сильная лихорадка, температура повышается до 40 °С.
Главный характерный признак спинальной инфекции — болит спина и температура повышена до 37 °С. В остром периоде может присутствовать сильная лихорадка, температура повышается до 40 °С.
Дополнительные симптомы:
- недомогание, сонливость;
- воспаление послеоперационных ран (если имеются), их нагноение;
- иногда — признаки интоксикации;
- покраснение кожи в очаге воспаления;
- онемение, снижение чувствительности в конечностях;
- параличи, судороги, непроизвольное мочеиспускание — в запущенных случаях.
Диагностика:
- лабораторные исследования крови и тканей из ран;
- рентгенологическое исследование позвоночника;
- МРТ;
- КТ.
Лечение инфекций позвоночника зависит от поставленного диагноза:
- при дисците — наложение гипса, антибиотики;
- при остеомиелите — несколько курсов антибиотиков, следующих непрерывно один за другим, часто — оперативное вмешательство;
- при эпидуральном абсцессе — операция, дренирование абсцесса, антибактериальные препараты;
- при болезни Потта — этиотропное лечение, витамины, противовоспалительные препараты.
Не рекомендуется заниматься самолечением и пользоваться нетрадиционными средствами при лечении столь опасных заболеваний, как инфекционные поражения позвоночника.
Воспаление шейно-плечевых мышц (миозит)
 Среди причин миозита — грипп, ревматизм, нарушение обменных процессов, тонзиллит, перенапряжение мышц, переохлаждение.
Среди причин миозита — грипп, ревматизм, нарушение обменных процессов, тонзиллит, перенапряжение мышц, переохлаждение.
Симптомы:
- боль в шее, плечах, отдающая в спину и поясничную область;
- ноющие боли, усиливающиеся при прикосновении и движении;
- при присоединении инфекции — повышение температуры, озноб;
- головная боль;
- отек и покраснение кожи.
Диагностика. Основная задача врача — отличить миозит от остеохондроза. Для этого проводят:
- осмотр;
- рентген;
- биопсию;
- электромиографию.
Лечение:
- мази с согревающим эффектом;
- НПВС;
- блокада: новокаиновая или кортикостероидная;
- иногда — антибиотики;
- диета;
- ЛФК;
- иглорефлексотерапия;
- точечный массаж.
В домашних условиях допускается применение средств нетрадиционной медицины:
- втирания и мази на основе лекарственных растений;
- компрессы: медовые, картофельные;
- настойки и отвары трав.
Пиелонефрит
Самой частой причиной воспаления почек являются микроорганизмы, проникшие в почечные лоханки.
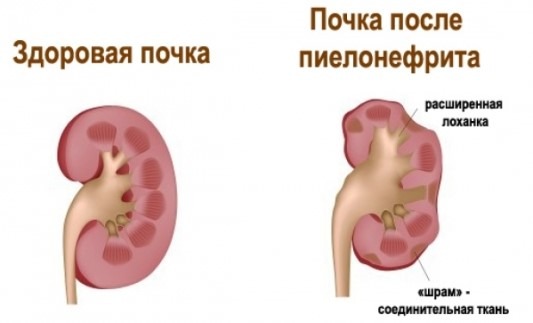
Симптомы:
- ноющие, тупые боли в животе и пояснице, температура;
- примеси крови в моче, которая становится мутной;
- слабость;
- отсутствие аппетита;
- иногда — рвота.
При остром воспалении температура может достигать 40 °С.
Проявления пиелонефрита легко спутать с симптомами других заболеваний, поэтому, прежде чем предпринимать меры по его лечению, необходимо проконсультироваться со специалистом.
Диагностика:
- анализ мочи и крови;
- бакпосев мочи;
- УЗИ почек.
Лечение:
- антибиотики;
- диета;
- постельный режим;
- повышение иммунитета.
При пиелонефрите хорошим терапевтическим эффектом обладают лечебные грязи, минеральные воды, тепловые процедуры и бальнеолечение, проводимые в условиях оздоровительных санаториев.
Мышечные травмы
Чрезмерная нагрузка на мышцы во время тренировок или выполнения тяжелой физической работы часто вызывает растяжение мышц спины.
При этом отмечается боль в травмированной мышце в виде спазмов.
Другие симптомы:
- отек, опухание мышцы;
- кровоподтек;
- головокружение;
- повышение общей температуры тела.
Диагностика:
- осмотр травматологом;
- рентген;
- иногда — ультразвуковое исследование.
Лечение:
- исключение нагрузки;
- холодные компрессы;
- давящая повязка или эластичный бинт;
- обезболивание;
- нестероидные противовоспалительные средства (наружно);
- массаж;
- гимнастика;
- физиолечение.
Ускорить выздоровление можно при помощи подручных средств:
- растирки на основе чеснока;
- компрессы с репешком и бузиной;
- примочки из репчатого лука.
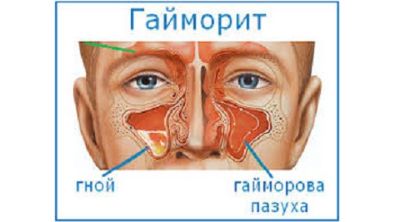
Тонзиллиты, трахеиты, гайморит
Воспаления горла, носа, бронхов часто сопровождаются болью в спине, ломотой в суставах.
Симптомы зависят от основного заболевания и могут проявляться:
- болью в горле, носовых пазухах;
- головной болью;
- болью в пояснице и температурой 37-39 °С;
- кашлем;
- слабостью.
Диагностика:
- бакпосев мазка с миндалин, зева, из носа;
- анализы крови и мочи;
- рентген;
- спирография.
 Лечение:
Лечение:
- антибиотики;
- орошение горла антисептическими растворами;
- промывание носа;
- сосудосуживающие капли;
- противовирусные препараты;
- муколитические средства;
- ингаляции.
В домашних условиях можно применить прогревания ног, горла (после снижения температуры), боль в спине помогут снять противовоспалительные мази с согревающим эффектом.
Воспаления подчелюстных лимфоузлов
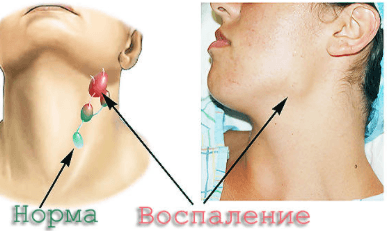 Подчелюстные лимфоузлы остро реагируют на малейшие нарушения в работе организма. Воспаление может быть вызвано проникновением инфекции, ослаблением иммунитета, наличием опухолей.
Подчелюстные лимфоузлы остро реагируют на малейшие нарушения в работе организма. Воспаление может быть вызвано проникновением инфекции, ослаблением иммунитета, наличием опухолей.
Симптомы:
- отек шеи, лица, покраснение кожи;
- болезненность лимфоузла;
- повышение температуры, болит спина, ломит суставы;
- слабость, головная боль.
Диагностика:
- анализ крови;
- биопсия;
- рентген груди;
- УЗИ.
Лечение:
- антибиотики;
- физиотерапия;
- НПВС местно;
- при отсутствии результатов — хирургическое удаление гноя.
При лимфодените рекомендуется повышать иммунитет при помощи природных биостимуляторов — алоэ, фруктов, меда, каланхоэ.
Следует также стараться избегать переохлаждения и простуд, своевременно лечить воспалительно-инфекционные заболевания.
Категорически запрещено самолечение, особенно прогревание лимфоузлов и прикладывание к ним льда.
Менингит
 При воспалении оболочек спинного и головного мозга часто наблюдается боль в спине, суставах и повышение температуры.
При воспалении оболочек спинного и головного мозга часто наблюдается боль в спине, суставах и повышение температуры.
Другие симптомы:
- рвота;
- интенсивная головная боль;
- сыпь;
- судороги.
Диагностика: поясничная пункция с целью исследования цереброспинальной жидкости.
Лечение стационарное:
- сульфаниламиды или антибиотики;
- общеукрепляющие средства;
- кортикостероиды;
- мочегонные препараты.
Профилактика менингитов заключается в проведении закаливающих процедур, стимулировании иммунитета, недопущении воспалительных заболеваний и своевременном их лечении.
Бронхолегочные инфекции: пневмонии, бронхиты, плевриты
Воспалительные заболевания легких и бронхов характеризуются, в числе прочих симптомов, мышечной болью в спине и высокой температурой (выше 38 °С).
Другие симптомы:
- боль в груди;
- слабость;
- головная боль;
- кашель;
- одышка.
Для аллергического бронхита повышение температуры не характерно; симптомы исчезают после прекращения контакта с аллергеном.
Диагностика:
- рентген;
- анализы мокроты и крови;
- спирометрия;
- бронхоскопия;
- эхокардиография;
- биохимический анализ крови;
- УЗИ плевры;
- торакоскопия.
Лечение:
- антибактериальные, противовирусные и противогрибковые препараты;
- противокашлевые и отхаркивающие средства, ингаляции;
- массаж, ЛФК, физиотерапия.
Иногда при бронхите целесообразно промывание бронхов специальными лекарственными составами; при дыхательной недостаточности из-за пневмонии показана кислородная терапия; при плеврите — удаление пораженных участков хирургическим путем.
Перикардит, миокардит
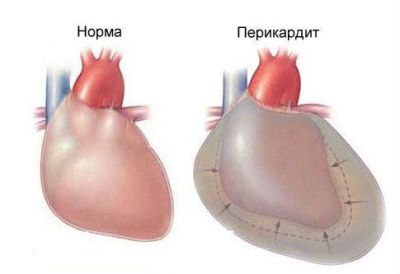 Воспалительные заболевания околосердечной сумки, или миокарда, вызывают боли в области сердца (от умеренных до очень сильных), которые отдают в спину, под лопатку и сопровождаются повышенной температурой тела.
Воспалительные заболевания околосердечной сумки, или миокарда, вызывают боли в области сердца (от умеренных до очень сильных), которые отдают в спину, под лопатку и сопровождаются повышенной температурой тела.
Другие симптомы:
- одышка;
- перебои в сердечном ритме;
- потливость;
- суставная боль;
- учащенный пульс;
- недомогание;
- кашель.
Главное отличие сердечных воспалений от бронхолегочных — усиление болевых ощущений при кашле, движении, глотании.
Диагностика:
- анализы крови;
- электрокардиография;
- фонокардиография;
- рентген легких;
- эхо-КГ;
- пункция перикарда;
- посев крови на бактерии;
- МРТ сердца;
- сцинтиграфия.
Лечение:
- госпитализация или постельный режим;
- нестероидные противовоспалительные средства;
- анальгетики;
- препараты калия;
- иммуносупрессивные и антигистаминные средства;
- иногда — антибиотики, противовирусные препараты;
- глюкокортикоиды;
- диета;
- санация очагов хронической инфекции;
- хирургическая операция.
Вакцинация, своевременное лечение воспалений, предохранение от укусов клещей, здоровый образ жизни и адекватная физическая нагрузка помогают избежать опасных сердечных патологий.
Эндометриты
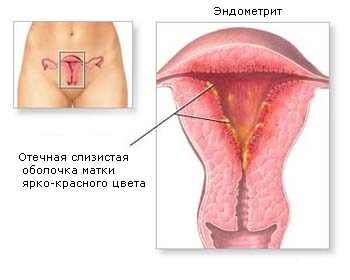 В результате проникновения в матку бактерий возникает воспаление ее мышечного или слизистого слоя.
В результате проникновения в матку бактерий возникает воспаление ее мышечного или слизистого слоя.
Симптомы:
- боли внизу живота, которые могут отдавать в спину, выше крестца;
- повышение температуры;
- выделения, имеющие неприятный запах;
- боль при мочеиспускании;
- частый пульс.
При переходе заболевания в хроническую форму — нарушения менструального цикла, маточные кровотечения, боль при половом акте.
Диагностика:
- гинекологический осмотр;
- анализы крови и мазка;
- гистологическое исследование;
- УЗИ;
- гистероскопия.
Лечение:
- диета, покой, питьевой режим;
- антибиотики;
- дезинтоксикация;
- поливитамины;
- антигистаминные, противогрибковые средства.
При эндометритах хороший терапевтический эффект оказывают методы физиотерапии и лечение медицинскими пиявками (гирудотерапия).
Цистит
Воспалительные процессы в мочевом пузыре возникают чаще всего из-за кишечных бактерий, попавших в мочеиспускательный канал.
Симптомы:
- жжение и боль при мочеиспускании;
- мутная, неприятно пахнущая моча с примесью крови;
- слабость, разбитость;
- повышенная температура;
- ноющая, постоянная боль в пояснице;
- тошнота, боль в животе внизу.
Диагностика:
- анализ крови, мочи;
- анализ на половые инфекции;
- урофлоуметрия;
- УЗИ почек и мочевого пузыря;
- биопсия;
- цитоскопия.
Лечение:
- диета;
- мочегонные препараты;
- антибиотики;
- антисептические промывания мочевых путей;
- обезболивание;
- иногда — операция.
Народная медицина предлагает дополнительные меры борьбы с циститом:
- сидячие ванночки с противовоспалительными травами — календулой, ромашкой, шалфеем;
- теплая грелка на мочевой пузырь;
- свежевыжатый клюквенный сок;
- отвары трав: эхинацеи, зверобоя, сосновых почек, хвоща полевого.
Другие причины
 Боль в спине различной интенсивности, сопровождающаяся повышенной температурой тела, может наблюдаться и при других заболеваниях:
Боль в спине различной интенсивности, сопровождающаяся повышенной температурой тела, может наблюдаться и при других заболеваниях:
- болезни желудочно-кишечного тракта — холецистит, язва, панкреатит;
- туберкулезный спондилит;
- камни в почках;
- тромб в почечной артерии;
- опоясывающий лишай;
- стенокардия;
- аневризма аорты;
- инфаркт;
- флегмона спинных мышц;
- у мужчин — простатит.
Какова бы ни была причина боли в спине и температуры, лечение должно проходить под врачебным контролем.
Первая помощь
Если нет возможности немедленно обратиться к врачу при боли в спине и температуре, стоит попробовать:
- принять обезболивающее, жаропонижающее;
- ненадолго приложить лед;
- использовать нестероидное противовоспалительное средство.
Не стоит увлекаться самолечением!
Установить истинную причину воспаления, устранить его и назначить правильное лечение способен только специалист.
В каких случаях нужно срочно обратиться к врачу?
 Если боли в спине сопутствует температура, даже невысокая, следует сразу вызывать скорую помощь или как можно скорее обратиться к врачу. Не пытайтесь отлежаться, когда одновременно с болью и температурой присутствуют:
Если боли в спине сопутствует температура, даже невысокая, следует сразу вызывать скорую помощь или как можно скорее обратиться к врачу. Не пытайтесь отлежаться, когда одновременно с болью и температурой присутствуют:
- рвота;
- боль в животе;
- боль или дискомфорт в левом подреберье;
- сильная боль с одной стороны спины;
- проблемы с мочеиспусканием;
- снижение потенции.
Чем точнее будут описаны все симптомы врачу, тем больше шансов на своевременное и полное излечение.
Шпаргалка
- Боль в спине и температура – признаки воспалительного процесса.
- ОРЗ, ОРВИ, грипп: высокая температура, ломота в теле, насморк, боль в горле, головная и мышечная боль.
- Инфекционные заболевания позвоночника (дисцит, остеомиелит, эпидуральный абсцесс): недомогание, слабость, температура, покраснение очага боли, онемение конечностей.
- Миозит: ноющая боль в шее и плечах, отдающая в спину, усиливается при прикосновении, температура, слабость, недомогание, головная боль, гиперемия участка.
- Пиелонефрит: тупые, ноющие боли в животе и пояснице, слабость, мутная моча, высокая температура.
- Мышечные травмы: спастическая боль в пораженной мышце, отек мышцы, гематома, повышение температуры.
- Тонзиллиты, трахеиты: боль в горле, боль в спине, ломота в суставах и мышцах, температура, слабость.
- Воспаление подчелюстных лимфоузлов: болезненность лимфоузлов, повышение температуры, боль в спине, слабость, головная боль.
- Менингит: боль в спине, суставах, повышение температуры, рвота, головная боль, сыпь, судороги.
- Бронхолегочные заболевания: кашель, боль в груди и спине, одышка, слабость, головная боль, мышечная боль, температура.
- Перикардит, миокардит: боли в области сердца, отдающие в плечо и спину, температура, одышка, нарушение сердечного ритма, потливость, кашель.
- Эндометриты: боли внизу живота, отдающие в спину, температура, патологические выделения.
- Цистит: жжение и боль при мочеиспускании, боль внизу живота и в пояснице, температура, примеси крови в моче, слабость.
- Другие причины: заболевания ЖКТ, мочекаменная болезнь, опоясывающий лишай, простатит, стенокардия, аневризма аорты, инфаркт.
Источник
анонимно, Женщина, 36 лет
Добрый день, помогите, пожалуйста, разобраться. О себе — рост 171 см, вес 60кг, хронических заболеваний нет, болею обычно раз в год простудой с температурой максимум 37, в детстве была ветряная оспа, работа малоподвижная, но активно занимаюсь фитнесом около 20-ти лет, лекарств постоянно никаких не принимала, активный донор крови и её компонентов, операций не было, травм и переломов не было. Из вредных привычек — курю. Заболела остро, в конце октября 2018г., когда на фоне полнейшего здоровья появился озноб, выраженные боли в поясничной области спины (по моим ощущениям именно мышечные), температура за 38. Спина сильно болела ещё ночью, невозможно было с боку набок перевернуться без боли, подумала — ну «сорвала» спину в спортзале (перед этим было три дня усиленных тренировок, хотя раньше ничего подобного не случалось). Когда утром проснулась, чуть не потеряла сознание от боли, случилась однократная рвота за голодный желудок, температура за 38.Признаков ОРЗ/ОРВИ никаких, сыпи нет, кожные покровы нормальной окраски, диареи нет, рвоты больше не было, суставы не болели, отёков не было. Так я пролежала с температурой 38 три дня и головной болью, боли в спине усилились, добавились сильные спазмы мышц (преимущественно ночные) и обильнейшее потоотделение. При этом было ощущение, что спазмы затрагивали каким-то образом и мышцы брюшного пресса или брюшную стенку, так как сильно был напряжён и даже как-то увеличен живот, даже в первые дни случился какой-то спастический запор )), но в животе ничего не болело. Интенсивность и характер болей никак не менялся в зависимости от положения тела, было больно всегда и везде, разве только спазм накатывал преимущественно в положении лёжа. Приём препаратов кетопрофена лишь незначительно и ненадолго улучшал состояние. По мочеиспусканию — особенностей или болевых ощущений не было, могу отметить значительное потемнение мочи (цвета пива), но может быть это от значительного объёма выпиваемого чая (?). На 4-й день температура — 39,1С, вызвала скорую, увезли в урологию. Анализ крови, мочи показали небольшой лейкоцитоз и не более, на УЗИ почки в норме, урологическую патологию исключили. Терапевт — рентген лёгких без паталогий, лимфоузлы не увеличены, давление, сердцебиение в норме, горло+слизистые в норме. Была осмотрена неврологом — на рентгене позвоночника — остеохондроз L3-4 L4-5, рефлексы все нормальные, д/з — вертеброгенная люмбалгия, легкий мышечно-тонический синдром. Невролог назначила к кетоналу добавить миорелаксант и витамины. В госпитализации отказали и с формулировкой «гипертермия неясной этилогии» отпустили с богом. Через день стала относительно «ходячей», температура снизилась до субфебрильных значений, пошла сама дообследоваться. Что было сделано: гинеколог (УЗИ органов малого таза — без паталогий, мазок ПЦР ФемофлорСкрин — идеален, маммография — норма, цитология шейки матки — без паталогий); уролог ещё раз (анализ мочи общий с микроскопией осадка — без отклонений, УЗИ мочевого пузыря — эховзвесь в незначительном количестве, УЗИ почек — умеренные диффузные изменения структур почечных синусов обеих почек; глюкоза, мочевина, креатинин — норма; д/з — микролитиаз; со своей стороны уролог причин болей и температуры не увидел); невролог ещё раз (МРТ пояснично-крестцового отдела — остеохондроз межпозвонковый I степени, УЗИ мягких тканей спины показало разлитую зону отёка слева от позвоночного столба, при пальпации мышц-длинных разгибателей спины с обеих сторон от позвоночного столба — значительная болезненность; д-з миофасциальный синдром, врач оставил назначенные ранее НПВС+миорелаксант, добавил физио, но отметил, что «при неврологии температуры не бывает, ищите дальше»); инфекционист (трихинелла — нет, бруцеллёз — нет, гепатиты В,С — отриц., токсоплазма IgG 146, IgM отриц. авидность высокая; токсокара, лямблия, аскариды-отриц., герпес 1типа — IgG 22,7, IgM отриц, герпес 2типа — отриц., ВЭБ — IgG 11,4, IgM отриц. авидность высокая, ПЦР ВЭБ в слюне — нет; терапевт (эхокардиография — норма, ЭКГ — синусовая брадикардия ЧСС58, снижение вольтажа желудочкового комплекса в стандартных и усиленных отведениях от конечностей; ВИЧ отриц.; билирубин, АСТ, амилаза — норма, АЛТ 60 ед/л , СРБ 21,4 мг/л; при пальпации терапевт обнаружила, по её мнению, увеличенную у меня печень, прописала гептрал, отправила к гастроэнтерологу). УЗИ органов брюшной полости сделала по своей инициативе на всякий случай, ещё до активного хождения по врачам, там всё было в норме, кроме эховзвеси в жёлчном пузыре в незначительном количестве. Но хочу отметить, что дней через десять после начала болезни стала ощущать ноющие боли в правом и левом подреберьях, более точно локализацию и характер болей описать не могу. Сделала отдельно УЗИ печени — гастроэнтеролог сказала, что есть небольшой застой желчи, попить желчегонное, но, опять-таки, температуру в 39 никакие застои желчи дать не могут, тем более, что и камней нет. Щитовидную железу проверяла в конце 2017 года – там было всё в норме. Все эти хождения по врачам заняли у меня около месяца, практически всё это время принимала НПВС+миорелаксант, в итоге — боли в спине уменьшились, спазмы прошли, стало возможным нормально спать и функционировать в быту, температура в диапазоне 36,8 — 37,5 (логики в температурной кривой никакой не нашла, но утром, как правило, темп. нормальная, часа в 3 дня есть всегда, вечером могла быть, а могла и не быть). В конце ноября — общий анализ крови+СОЭ — норма, биохимия («печёночные пробы») — норма, С-реакт. белок — норма. Боли в подреберьях прошли. В декабре начала заниматься самодеятельностью и принимать антибиотики — ципрофлоксацин (недельный курс), через неделю — кларитромицин (недельный курс), в конце января — амоксиклав (недельный курс). Во время приема антибиотиков температура становилась нормальной КРУГЛОСУТОЧНО, через 2-3 дня после окончания приема — опять поднималась до субфебрильных значений. Особенно хорошо показал себя амоксиклав — на четвёртый день я увидела первый раз за три месяца свою «родную» температуру вечером — 36,6С, но это быстро закончилось). Ещё в январе сдавала повторно «печёночные пробы» — норма; железо в сыворотке, ферритин, кальций общ.+ионизир. — норма; ревматоидный фактор <10МЕ/мл), сделала МРТ органов брюшной полости — написали гепатомегалию. Что в данный момент беспокоит — незначительные боли в спине уже только с левой стороны, особенно хорошо чувствуются при скручивании корпуса влево. температура — утром преимущественно нормальная, к вечеру может доходить до 37,5С, но никаких значительных недомоганий или озноба я при этом уже не ощущаю, с конца декабря пытаюсь втянуться в обычный режим тренировок, после физ. нагрузки ощущения болезненные не усиливаются, спазмов нет. Принимаю миорелаксант на ночь после тренировки, кетонал — по необходимости, гепапротектор третью неделю уже, делаю самомассаж спины. Антибиотики пить больше не хочу. Вопрос — что это могло быть и можно ли ещё попробовать поискать? Хотя бы в каком направлении? Миозит??Онкология??Нефроптоз??Что могло дать температуру 39С? Клинически-то я здорова, но вот температура, конечно, настораживает. И просто я раз сто слышала фразу от специалистов различных профилей о том, что «при неврологии температуры не бывает!», и не хочу, чтобы это всё повторилось. Спасибо большое!
Источник


