Болит спина в пояснице первая помощь
Боль в спине, или дорсалгия, может быть симптомом различных заболеваний и одной из наиболее частых жалоб.
А в более старшем возрасте спина без боли — редкость, возрастные нарушения наблюдаются практически у каждого второго человека.
Структура и функции позвоночника делают спину предрасположенной к боли и травмам. Позвоночник состоит из 33 позвонков, разделенных гибкими хрящами, которые называются межпозвоночными дисками, при этом он окружен и пронизан связками, мышцами и нервами. Неудачное, резкое движение, слишком сильная нагрузка (например, ношение тяжестей) или плохая осанка могут вызывать резкую боль в спине (в обиходе говорят так: «Прострелило спину»).
Во многих случаях боль в спине не является серьезным нарушением и ее легко можно предотвратить, если, конечно, она не связана с серьезными заболеваниями и травмами позвоночника ( в т.ч. с остеохондрозом) , а в некоторых случаях с заболеваниями желудочно-кишечного тракта или мочевыделительной системы (например, камни в почках).
Известно, что в 95% случаев резкая боль в спине связана с мышечным спазмом или защемлением нервного корешка позвонками. Боль бывает настолько интенсивной, что первым по важности стоит вопрос о снятии болевого синдрома. Это вполне естественно, так как именно боль вносит свои коррективы в привычный жизненный уклад , существенно влияя на двигательные возможности человека, а вопрос о причинах ее возникновения уже вторичен.
Первое, что нужно сделать — максимально разгрузите позвоночник. Во время обострения соблюдайте постельный режим. В этот период даже собственный вес — солидная нагрузка для позвоночника.
Найдите удобную позу, в которой наступит облегчение, утихнет боль. Обычно при поясничной локализации болей это положение — лежа на спине с подложенными под голени одной или несколькими жесткими подушками. Иногда удобнее лежать на боку, пристроив подушку или валик под талию или между согнутых в коленях ног..
В статье Острая боль в спине — что делать? подробно говорилось, как поступить , если вас внезапно настигла резкая боль в спине. Если позы, предлагаемые в этой статье, для вас неудобны или не снимают боль, попробуйте позы, описанные ниже, чтобы найти положение, в котором боль не ощущается, и отдохнуть в течение 24 часов.
Но помните, что упражнения в строго ограниченном объеме необходимы, чтобы уменьшить воспаление и предотвратить неподвижность.
Поскольку причины возникновения боли у разных людей различны, вам нужно попробовать каждую позу и каждое упражнение и таким способом найти те, которые вам лучше всего помогают. Если при каком-то изменении положения тела в ходе выполнения упражнения вы почувствовали, что боль утихла, примите эту позу для отдыха.
И наоборот, не оставайтесь в какой-либо позе, если боль при этом усиливается. Пробуйте движения на кровати, если она у вас с жестким матрацем, в противном случае используйте гимнастический мат или коврик.
Самые популярные методы борьбы
с болью в спине
Перед тем как перейти к народным методам борьбы с болью в спине, я предлагаю рассмотреть самые популярные и самые эффективные методы.
Так как они являются очень эффективными и быстро устраняют боль, то надо понимать они будут платные (Вы можете пролистать абзац, если интересуетесь бесплатными методами).
- Массажные коврики. Такие коврик как – Тибетский или Кузнецова. Или очень популярная доработка этих ковриков – АППЛИКАТОР ЛЯПКО (по ссылке можно почитать подробнее). Это не самый дешевый способ, но зато один из самых эффективных, судя по отзывам людей и врачей.
- Крема. Есть эффективные и не эффективные, дорогие и дешевые, — очень тяжело найти хороший крем от боли в спине и не наткнуться на подделку. При выборе крема советую пользоваться рекомендациями знакомых и уж точно не рекламой.
- Массаж. Тут вообще 50/50. Попал к хорошему специалисту, получил эффект, не попал – деньги на ветер. Не советую идти к первому встречному, так как можно не только не получить лечебного эффекта для своей спины, но и усугубить ситуацию.
Поза для устранения боли
Такое положение обеспечивает покой мышцам спины и межпозвонковым дискам, благодаря чему мышцы расслабляются, спазм несколько уменьшается и боль утихает.
1. Лягте на живот, вытянув руки по бокам.
2. Если боль не отступает, подложите подушку под живот. Если и это не помогает, слегка повернитесь на бедро попробуйте и на правое, и на левое, поскольку эффективность того или иного движения определяется местонахождением повреждения. Положите голову на руки, если так вам удобнее.
Предупреждение. Если какое-либо упражнение приводит к появлению или усилению боли или ее большему распространению, немедленно прекратите его. Продолжая, вы можете усугубить проблему.
В первые два дня предлагаемые здесь упражнения следует повторять не более трех раз каждое примерно трижды в день. В остальное время просто отдыхайте.
По мере стихания боли постепенно увеличивайте число повторов до максимума — по 10 раз каждое упражнение.
Наклоны таза
1. Лягте на спину и согните ноги в коленях под прямым углом, ступни при этом должны остаться на полу.
2. Изогните поясницу, оторвав спину от пола, а затем с силой вжимайте ее в пол. Следите за тем, чтобы грудная клетка оставалась неподвижной, пока бедра раскачиваются взад-вперед.
3. Повторите упражнение три раза, в конце упражнения поясница должна занять нейтральное положение посередине между крайними.
Через два дня начинайте постепенно увеличивать число повторов этого упражнения до 10.
Перекатывание коленей
1. Лягте на спину и согните колени, как в предыдущем упражнении, но бедра должны лежать на полу.
2. Перекладывайте колени из стороны в сторону, опуская их к полу настолько низко, насколько это удобно. Повторите упражнение три раза. Через два дня начинайте постепенно увеличивать число повторов до 10 раз.
Как вести себя при острой боли в спине
- После уменьшения выраженности боли обязательно получите консультацию врача, который правильно определит характер заболевания. Не забывайте: острая боль в спине — симптом, характерный не только для остеохондроза, но и многих других заболеваний.
Облегчить свое состояние самостоятельно, не навредив здоровью, можно, только точно зная диагноз, при возобновлении или усилении хронических болей, которые вам уже хорошо известны.
- В первые часы обострения, если есть возможность, обратитесь за помощью к специалисту по мануальной терапии. С помощью этого метода можно снять приступ, купировать боль.
- Во время приступа острой боли необходимо охладить место появления болей. Отлично в таких случаях подойдет прохладный душ или просто холод (лед) на область поясницы. Если использовать лед, то его нужно предварительно обернуть полотенцем, чтобы не вызвать обморожение верхних слоев кожи.
Если дополнительно в месте травмы воздействовать теплом, то это только усилит кровоток, а, следовательно, усугубит повреждение и усилит болевые ощущения.
- Если боль в спине очень сильна, нестерпима, примите обезболивающее, то, что найдется в домашней аптечке: 1-2 таблетки Анальгина, Баралгина, Темпалгина предварительно растолките в порошок, чтобы лучше и быстрее усвоились и не нанесли большого вреда слизистой желудка и кишечника.
- Через 20-30 минут после первого приема лекарства облегчения не наступило? Снова примите 1-2 таблетки анальгетика. Если боль по-прежнему не утихла, придется воспользоваться более сильными средствами. Подойдет Солпадеин, Нато, Триган, Диклофен (можно в виде свечей).
Как принимать и в каких дозах, вы узнаете из приложенной к препарату инструкции.
Внимание: Все лекарства оказывают побочные эффекты. К тому же они устраняют не причину остеохондроза, а лишь его симптомы. Поэтому принимать их дольше 3-5 дней не рекомендуется.
- Чтобы уменьшить процессы воспаления можно использовать противовоспалительные мази на область болевых ощущений. Они уменьшат отек, который будет присутствовать в месте ущемления корешка спинного мозга, и тем самым ускорят процесс выздоровления.
Но применение обезболивающих препаратов должно быть только по показаниям (сильная боль). И нужно помнить, что заглушив боль с помощью лекарств, наш организм не сможет получать сигнал о возможных нарушениях в области спины.
В самые первые часы воспользуйтесь препаратами типа ментола, анестезина, эскузана, кремами, содержащими в своем составе конский каштан, мазями, обладающими противовоспалительными свойствами: вольтарен, бутадион, пироксикам. Они уменьшат вязкость крови, увеличат скорость венозного оттока, чем помогут снять отек, который часто образуется в поврежденном отделе позвоночника.
- Когда отек спадет, уместнее использовать растирки типа Финалгона. Из-за высокой раздражающей активности препарата достаточно выдавить из тюбика не более 5 мм мази. Тщательно вотрите Финалгон в кожу на пятачке в 30-40 сантиметров. Не надо нажимать на спину слишком сильно, причиняя излишние мучения, однако в конце процедуры, которая займет 1-2 минуты, давление руки должно быть выраженным.
Мазь накладывайте 2-3 раза в сутки. Она оказывает прекрасный противоболевой эффект.
Также можно воспользоваться Долгит кремом, Бом-Бенге. Некоторым хорошо помогают мази Випратокс и Випросал, содержащие яд змей, и Вирапин с пчелиным ядом в составе, однако они противопоказаны страдающим сахарным диабетом, болезнями почек, печени и беременным.
- Применяют растирки, как правило, 5-6 дней, пока боль не исчезнет совершенно. Сейчас есть богатый выбор мазей, оказывающих противоболевой эффект.
В вашей домашней или походной аптечке, кроме перечисленных выше, также могут быть Алжипан, Мобилат, Артросенекс, Нафтальгин, Салинимент, Капсин.Предупреждение. Перед началом использования любой мази необходимо предварительно проконсультироваться со специалистом. Помните, что самолечение лекарственными препаратами может серьезно навредить.
- Вам наверняка придется передвигаться по дому. Корсеты, даже эластичные, не слишком часто используются сейчас в медицинской практике, тем более нельзя носить их долго (больше 3-7 дней в зависимости от тяжести заболевания).
В неподвижном состоянии мышцы слабеют, быстро атрофируются, перестают служить опорой для позвоночника.
При болях грудного и поясничного отделов каждый раз непременно надевайте широкий (8—10 см) тугой кожаный пояс, офицерский ремень, пояс штангиста или специальный — так называемый стабилизатор поясницы.
- Чтобы снизить нагрузку на пораженные поясничные или грудные межпозвонковые диски, не нанести им дополнительную травму, для передвижения по дому воспользуйтесь костылями. Не пугайтесь, ничего страшного в этом нет.
Наоборот, при обвисании позвоночник немного растянется, ослабнет давление на нервные корешки, несколько уменьшится боль. Такое «костыльное мини-вытяжение» может быть очень эффективным.
Если позволяет состояние, выполните вис (или полувис) на перекладине, гимнастической стенке. Интенсивность боли в шейном, грудном и верхнее поясничном отделах заметно снизится.
по материалам pozv.ru, osteokhondros.ru
Когда боль в спине немного отпустит, примерно на 2-3-й день после обострения, с большой осторожностью выполните комплекс лечебной физкультуры в зависимости от места локализации боли: Быстрое устранение острой боли в спине (второй день)
Смотрите также:
Профилактика поясничного остеохондроза
Профилактика шейного остеохондроза
Профилактика остеохондроза грудного отдела позвоночника
Источник
В народе острую боль в пояснице называют «прострелом». В медицине для обозначения данного явления используют термин «люмбаго». Патологию следует отличать от люмбалгии, для которой характерны постоянные ноющие боли в нижней части спины (БНЧС). Об острой боли в пояснице речь идет в том случае, если она длится не более трех недель.

Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
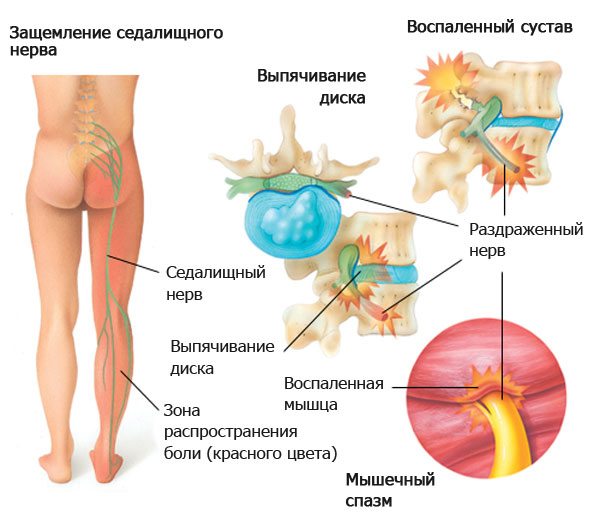
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
Специфические и неспецифические боли
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
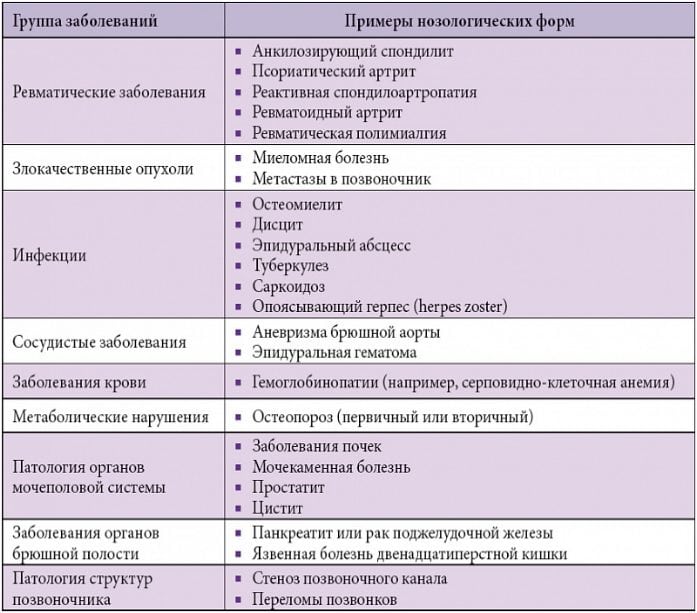
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
Виды болей
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
Виды ноцицептивной боли:
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Локализация | Причина возникновения болей |
| Надкостница позвонков | Развитие спондилеза или повреждение надкостницы вследствие травм |
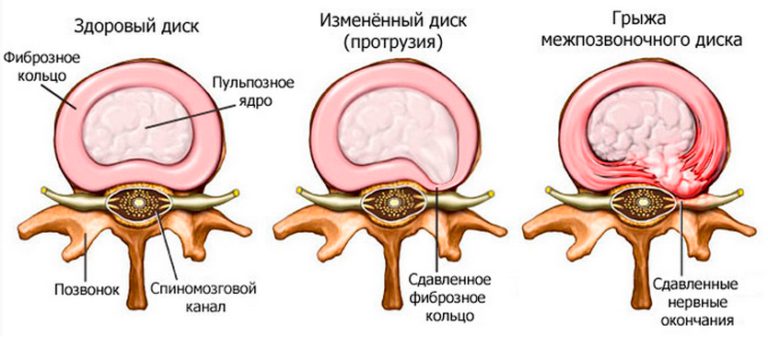
| Наружная треть фиброзного кольца межпозвоночных дисков | Окостенение фиброзного кольца на фоне остеохондроза, его повреждение протрузиями или грыжами |
| Твердая мозговая оболочка | Раздражение рецепторов оболочки вследствие травмы, разрастания опухоли или сужения позвоночного столба |
| Фасеточные суставы | Возникновение дисфункции или спондилоартроза дугоотростчатых суставов позвоночника |
| Задняя продольная, желтая и межостистые связки | Травматизация связок остеофитами или распространение на них воспалительного процесса из межпозвоночных суставов |
| Эпидульная жировая клетчатка | Образование эпидуральных абсцессов, гематом, злокачественных или доброкачественных опухолей |
| Паравертебральные мышцы | Мышечное перенапряжение или спазмы из-за нарушения нормального функционирования межпозвоночных суставов |
| Стенки артерий и вен | Сдавление сосудов спазмированными мышцами или деформированными структурами позвоночного столба |
| Мышцы поясницы | Болезненные ощущения возникают на фоне миофасциальных мышечных синдромов, которые развиваются из-за продолжительного сидения в неудобной позе или частых стрессов |
| Внутренние органы | Раздражение ноцицепторов вследствие развития воспалительного процесса в почках, поджелудочной железе и т. д. |
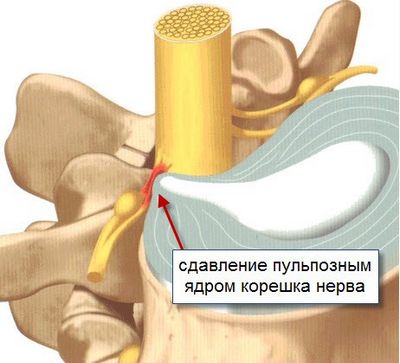
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Факторы, провоцирующие появление люмбаго
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Причины острых болей в пояснице
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Миофасциальный болевой синдром
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
Мышечно-тонический болевой синдром
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
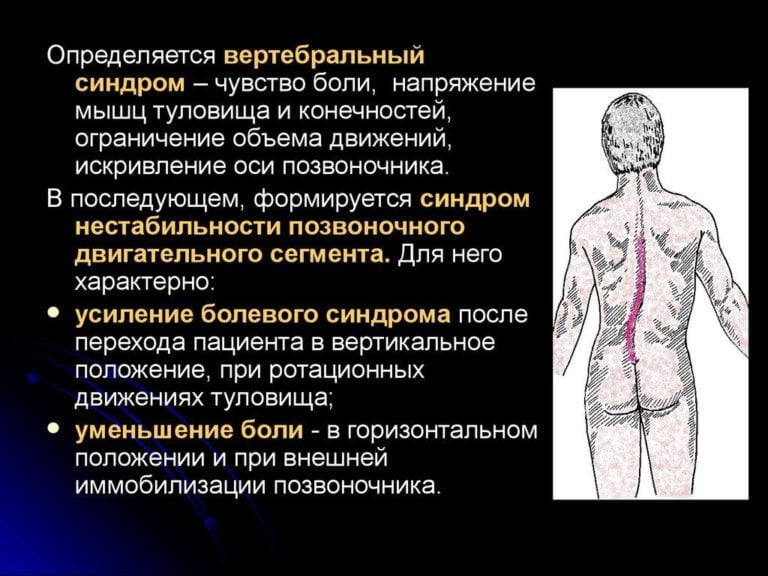
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
Компрессионная радикулопатия
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
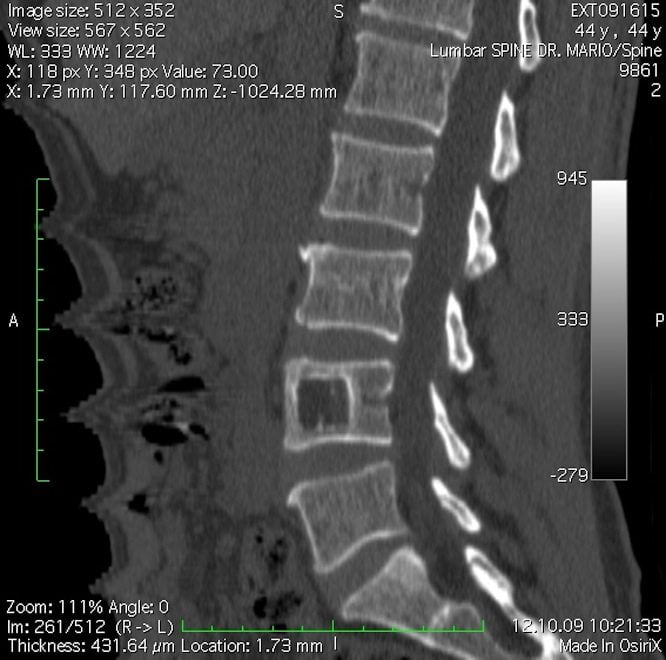
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Заболевания внутренних органов
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
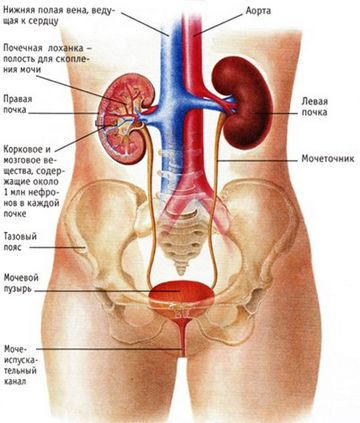
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Острые боли в пояснице при беременности
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.

Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Что нужно для выявления причины люмбаго
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
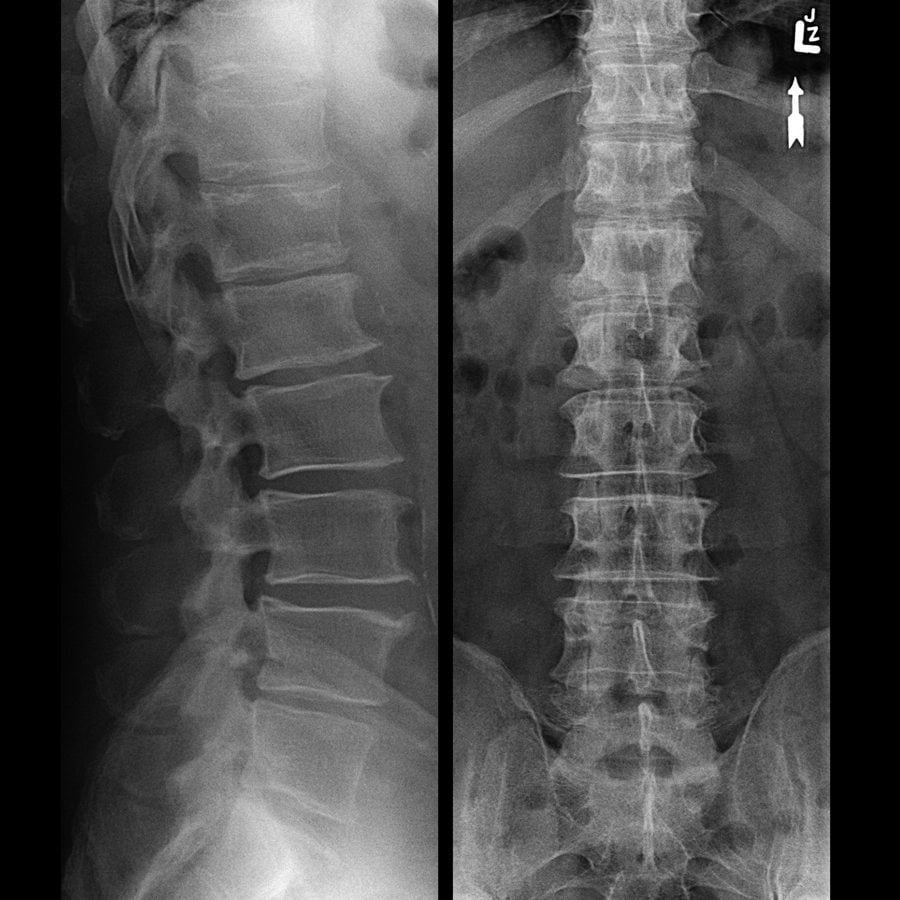
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Первая помощь при острой боли в пояснице
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.

Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечение острой боли
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник


