Болят суставы и спина причины
Деструктивные процессы в опорно-двигательном аппарате сопровождаются неприятными ощущениями, сильными болями. Они отличаются по интенсивности, локализации, в зависимости от того какой отдел и чем поражен. Но бывают ситуации, когда проявляются боли во всем позвоночнике и суставах, что значительно снижает качество жизни, мешает нормальному выполнению повседневных действий. В материале рассмотрены причины возникновения состояния, методы избавления от него.
Причины
Боль в спине и суставах возникает по одной из четырех причин:
- Остеохондроз – распространенное заболевание, процесс деградации межпозвоночных дисков, суставной ткани. При нем костные структуры смещаются, зажимая нервы, сосуды, артерии, что и вызывает боль. На ранних этапах развития проявляется только в позвоночнике, по мере прогрессирования деградация затрагивает всю суставную ткань;
- Артроз возникает на фоне травмы, обычно, только в одном суставе, но позвоночник может поражать полностью. Вызывает дисплазию суставов, межпозвоночных дисков. Наиболее характерно для женщин на стадии климакса;
- Артрит – воспалительный процесс, при котором жидкость скапливается в полостях сустава. Возникает на фоне псориаза. Ревматоидный артрит возникает на фоне нарушения обменных процессов;
- Травма позвоночника при ДТП, падениях.
Факторы риска по развитию всех трех этих заболеваний одинаковы, и свойственны, в наибольшей степени, пожилым людям. Но и у пациентов до 45 лет такое состояние может развиться. Факторы, повышающие вероятность этого, таковы:
- Вредные привычки: алкоголь, курение оказывают негативное влияние на состояние соединительной, суставной, костной ткани, повышая вероятность ее деградации;
- Гиподинамия, сидячий образ жизни, профессиональные занятия спортом, чрезмерные физические нагрузки, подъем тяжестей – все это оказывает колоссальную нагрузку на опорно-двигательный аппарат, способно вызвать деградацию тканей, их изнашивание, травмы, иные патологии;
- Лишний вес оказывает нагрузку на суставы, кости, межпозвоночные диски;
- Неправильное питание, недостаток витаминов, минералов, питательных веществ ведет к изменению, деградации тканей частей опорно-двигательного аппарата, ускоряя их износ;
- Пациенты старшего возраста подвержены патологиям в большей степени, так как изменение состава тканей у них происходит ввиду возрастных изменений;
- Гормональные сбои. Нестабильный гормональный фон может негативно влиять на ткани опорно-двигательного аппарата.
Хотя ранее считалось, что патологии наиболее характерны для пациентов старшего возраста, сейчас врачи отмечают, что невоспалительные заболевания опорно-двигательного аппарата стремительно «молодеют».

к содержанию ↑
Диагностика
Большое значение в нормализации состояния пациента имеет своевременная диагностика заболевания. Патологии опорно-двигательного аппарата, вызывающие боли, диагностируются с применением ряда инструментальных исследований:
- Рентгенограмма позволяет визуализировать прямые, косвенные признаки патологии, смещения, изменения костной ткани (состояние суставной, мягкой ткани, межпозвоночных дисков не отражает);
- КТ – исследование показывает структуры тканей, их изменения, особенно эффективно при диагностике состояния суставов, костной ткани;
- МРТ отображает состояние мягких тканей, нервов, вовлеченность их в патологический процесс;
- Электронейрограмма – процедура, позволяющая оценить состояние нервной ткани, степень вовлеченности в патологический процесс;
- Ангиограмма для оценки состояния сосудов, степени их компрессии;
- Ультразвуковое дуплексное сканирование/допллерография для оценки состояния кровотока (наиболее часто применимы при сильных изменениях в шейном отделе).
Сбор анамнеза играет важную роль, так как на основе него делаются выводы о вероятности развития той или иной патологии. Анализ симптомов помогает определить, насколько клиническая картина соответствует предполагаемому диагнозу. Мануальный осмотр, пальпация важны, ведь некоторые патологии можно определить в ходе них (травимы, смещения, искривления позвоночного столба). Потому важно полагаться не только на инструментальные методы диагностики, но и выбрать компетентного, знающего врача.

к содержанию ↑
Что делать?
Лечение боли в суставах и позвоночнике назначается в зависимости от того, какая патология его вызвала. Вне зависимости от типа патологии, тяжелая симптоматика обострения снимается следующим образом:
- Прием нестероидных противовоспалительных препаратов для обезболивания, снятия воспаления курсом 5-14 дней по 1 таблетке 2-3 р./сутки (Ибупрофен, Нурофен, Нимесил, Ортофен);
- Первые 3-5 дней допустимо введение НПВС-препаратов внутримышечно (Диклофенак в индивидуальной дозировке) 1 р./сутки для более эффективного снятия боли, но затем переходят к пероральному приему;
- Нанесение на наиболее болезненные области НПВС-мазей (Найз, Вольтарен, Диклофенак) на протяжении 5-14 дней 3-4 р./день;
- При сильных болях, не купируемых НПВС, разрешается однократный прием анальгетика (1 таблетка Анальгина) или инъекция (Баралгин внутримышечно однократно в индивидуальной дозировке);
- Физиотерапия (магнитотерапия, электрофорез, УВЧ) курсом 5-10 процедур помогает снять обострение, боль, отек, воспаление;
- Массажи, лечебная гимнастика, назначенные врачом, проводимые под его контролем в период реабилитации укрепят мышечный каркас, сделают обострения реже.
Специфическое лечение при остеохондрозе состоит из приема хондропротекторов внутрь (Хондроксид 1-2 таблетки/сутки), местно (мазь Хондроксид, 3-4 нанесения на наиболее болезненные зоны ежедневно). Важно принимать витамины в составе поливитаминных комплексов, сбалансировать питание, чтобы деградация тканей замедлилась/остановилась при достаточном количестве питательных веществ. При сильной компрессии сосудов прописываются лекарства для улучшения тока крови в целях нормализации питания позвонков (Мексидол, Винпоцетин).
При артрозе специфического лечения не проводится, так как оно не эффективно. Но важно устранить фактор, провоцирующий ухудшение состояния. Это могут быть нагрузки в результате лишнего веса, изменение состава тканей при гормональном сбое.
При артрите назначаются антибиотики, способные проникать в суставную ткань (Амоксиклав 1000 мг 1 таблетка/сутки). Дополнительно принимают иммуностимуляторы (Имунофан в индивидуальной дозировке).

к содержанию ↑
Вывод
Сильные боли, затрагивающие весь опорно-двигательный аппарат, вызывают значительные трудности при выполнении простых повседневных действий, не говоря уже о профессиональной деятельности, спортивных, специфических нагрузках. Потому важно не запускать патологический процесс настолько, что он сформирует такую клиническую картину. Она не возникает «ниоткуда», ей предшествуют различные симптомы, которые важно не пропустить. Если начать лечение своевременно, то тяжелого состояния удается избежать почти всегда.
Источник
Появление боли в спине и суставах является тревожным сигналом организма. Основной причиной такого дискомфорта становятся дегенеративно-дистрофические процессы в сочленениях. Чрезмерные нагрузки на суставы или их физиологическое старение провоцирует развитие болезней. Поэтому даже незначительные боли могут привести к серьезным проблемам. Своевременное обращение к врачу предотвратит возникновение осложнений.

Какие могут быть причины?
Боли в суставах и спине могут свидетельствовать о развитии патологии, которая в запущенной форме приводит к инвалидности, поэтому следует как можно быстрее обратиться за консультацией к врачу.
Чаще всего болезненность сочленений и позвоночника является нормой для пациентов старше 50 лет, но и в молодом возрасте встречаются такие патологии. В группе риска находятся спортсмены и люди, чья деятельность связана с систематическим тяжелым физическим трудом. Самым частым местом локализации суставных заболеваний является шейный и поясничный отдел позвоночника и колени. Появление боли может сигнализировать о развитии таких заболеваний:
- остеохондроз;
- артроз;
- артрит.
Возникновению этих болезней способствует влияние таких факторов:
 Сильные физические нагрузки способствуют развитию суставных патологий.
Сильные физические нагрузки способствуют развитию суставных патологий.
- чрезмерные физические нагрузки;
- излишний вес;
- травмы суставов или спины;
- малоподвижный образ жизни;
- наследственные суставные патологии;
- нарушение обмена веществ;
- инфекционные заболевания;
- отклонения в работе щитовидной железы.
Вернуться к оглавлению
Характерная симптоматика
Для каждой патологии свойственна своя клиническая картина. Болезни суставов приносят человеку большой дискомфорт и существенно снижают качество жизни. Больным необходимо обратить внимание на такие проявления болезней:
- сильный болевой синдром в области пораженного участка;
- отечность околосуставных тканей;
- ограничение подвижности больного сустава или позвонков;
- местное повышение температуры;
- покраснение в месте локализации болезни;
- головокружение и мигрени при поражении шейных позвонков или плечевого сустава.
Вернуться к оглавлению
Характер болей в суставах и в спине
В таблице представлена характеристика болевого синдрома в зависимости от патологии:
| Заболевание | Характер боли |
|---|---|
| Остеохондроз | Чаще всего локализуется в шейном и поясничном отделе позвоночника |
| Тянущая боль усиливается после длительных физических нагрузок или продолжительного отдыха | |
| Провоцирует головокружение и головную боль | |
| Межпозвоночная грыжа | Место локализации — поясница |
| Резкие движения и физическая нагрузка провоцируют острую боль | |
| Мышцы находятся в тонусе даже во время отдыха | |
| Радикулопатия | Острая боль в области поясницы |
| Нарушение двигательной функции | |
| Болевой синдром отдает в ногу, возникает покалывание и онемение в ней | |
| Стеноз межпозвоночного канала | Дискомфорт в спине появляется во время движения |
| В запущенной форме — онемение и развитие хромоты | |
| Болезнь Бехтерева | На начальной стадии характерно появление скованности в области поясницы |
| Со временем наблюдается полное ограничение двигательной активности в пораженном участке и нижних конечностях | |
| Артроз | Локализуется в крупных сочленениях верхних и нижних конечностей |
| Боль возникает во время физических нагрузок | |
| Появляется тупой хруст | |
| Артрит | Поражает одновременно несколько суставов |
| Болевые ощущения появляются во всем теле | |
| Характерно ночное проявление боли |
Вернуться к оглавлению
Какие методы диагностики применяются?
 Наследственность может оказывать влияние на развитие таких болезней.
Наследственность может оказывать влияние на развитие таких болезней.
На приеме у доктора пациенту может показаться странным опрос о состоянии суставов, длительности и характере боли. Эти вопросы помогают врачу определить возможные патологии. Важную роль в диагностике суставных болезней играет наследственный фактор, поэтому важно знать о заболеваниях кровных родственников. После детального исследования клинической картины патологии доктор с помощью пальпации и осмотра выявляет места локализации боли и очаги воспаления. Для уточнения диагноза и изучения состояния суставов и позвоночника проводятся такие дополнительные методы диагностики:
- рентгенография;
- УЗИ;
- КТ или МРТ;
- пункция;
- артроскопия.
Вернуться к оглавлению
Как избавиться от боли?
С помощью медикаментов
Методику лечения определяет врач, а самодиагностика и самолечение приводит к осложнениям.
Когда болят суставы или спина, терапия должна быть комплексной и направленной не только на снятие симптомов, но и на восстановление хрящевых тканей. Для этого используют такие медикаменты:
 Антидепрессанты помогают справиться с психическими отклонениями, вызванными болезнью суставов.
Антидепрессанты помогают справиться с психическими отклонениями, вызванными болезнью суставов.
- Нестероидные противовоспалительные средства. Способствуют нейтрализации воспалительного процесса и уменьшению боли.
- Анальгетики. Приносят болеутоляющий эффект.
- Хондропротекторы. Способствуют регенерации хрящевых тканей.
- Миорелаксанты. Приводят к расслаблению спазмированных мышц.
- Препараты, улучшающие кровоснабжение. Восстанавливают нормальное питание сочленения.
- Витамины. Оказывают общеукрепляющий эффект.
- Стероидные препараты. Снимают воспаление и отек.
- Антидепрессанты. Устраняют часто наблюдаемые психические расстройства, особенно при длительном течении заболевания.
Вернуться к оглавлению
Другие консервативные методы лечения
В комплексе с медикаментозным лечением используются физиотерапевтические процедуры, массаж, специальная гимнастика. Все терапевтические мероприятия должны проводиться только по назначению врача и под руководством опытного специалиста. В физкабинете рекомендуется лечение с помощью электрофореза, УВЧ, ударно-волновой и магнитотерапии. Гимнастические упражнения подбираются специально для каждого пациента. Когда их выполнение приносит боль, то занятия прекращаются до полной нейтрализации болевого синдрома.
Вернуться к оглавлению
Оперативное вмешательство
 Артроскопическая операция выполняется тогда, когда консервативные меры не дают эффекта.
Артроскопическая операция выполняется тогда, когда консервативные меры не дают эффекта.
Если пациент с опозданием обратился за помощью к врачам, то заболевание приобретает хронический характер. Когда консервативные методы лечения не дают положительной динамики, рекомендуется проведение хирургического вмешательства. Для этого используются малоинвазивные методы с помощью артроскопа или полноценная открытая операция. При сильном поражении хрящевой или костной ткани проводится замена поврежденного участка на имплантат.
Вернуться к оглавлению
Профилактические мероприятия
Для предотвращения заболеваний спины и сочленений следует придерживаться здорового образа жизни. Деятельность, связанная с низкой или чрезмерной физической активностью, приводит к перенапряжению суставов. Чередование нагрузок с несложными упражнениями или отдыхом поможет избежать разрушения хрящевой и костной ткани. Избыточный вес повышает нагрузку на сочленения, поэтому необходимо следить за этим показателем. Если среди кровных родственников встречаются суставные заболевания, то риск их возникновения увеличивается. При появлении малейшего дискомфорта в спине или сочленениях необходимо проконсультироваться с врачом, так как ранняя диагностика повышает шанс на благоприятный прогноз болезни.
Источник
Боли в спине в суставах сегодня – одна из серьезных причин обращения к хирургам, неврологам, ортопедам.
Причем, страдает от этих недугов самая активная часть населения нашей страны – люди в возрасте от 20 до 45 лет. Часто лечение затягивается на несколько месяцев, часто оно бывает столь неверным, что приводит к инвалидности страдающих.
Что важно знать людям всех возрастов, включая детей, чтобы не допустить беды?
Отделять боль в пояснице от ревматоидных болей в других суставах не следует. Механизм возникновения боли при таком состоянии суставов, похоже, одинаков. Разделение этих двух проблем в медицинской индустрии, кажется, всего лишь удобное оправдание существования двух узких специальностей. В одном случае вы обращаетесь к ревматологу, в другом – к хирургу-ортопеду или мануальному терапевту. Результат будет одинаковым – управление болью вместо исцеления. В сущности, у обоих состояний одинаковая патология, за исключением того, что боль ощущается в разных областях.
Хроническая боль в нижней части позвоночника или суставах рук и ног является сигналом недостатка воды в этих областях. Боль возникает, когда циркулирующей воды не хватает, чтобы вымыть накопившиеся в этом месте кислотные и токсичные вещества.
Такие региональные боли в суставах – это часть длинного перечня недавно получивших признание кризисных сигналов жажды. Место, где ощущается боль, зависит от того, где наблюдается локальное обезвоживание.
Появление боли в пояснице обусловлено двумя факторами: мышечным спазмом (причина 80 процентов случаев боли в спине); дегенерацией диска, которая приводит к дополнительному увеличению нагрузки на связки и сухожилия позвоночника. Оба этих состояния, вызывающих боль в спине, инициируются одним и тем же хроническим обезвоживанием. Теперь, когда мы располагаем новой информацией о посылаемых организмом аварийных сигналах жажды, боли в спине и суставах уже не будут продолжать разрушать наше тело. Сегодня мы точно знаем, почему эти боли возникают и как их предотвратить.
Во всех суставах есть хрящевая прокладка, которая покрывает и разделяет костные структуры сустава. Этот прочный слой хряща содержит большое количество воды, которая придает ему способность скользить по поверхности противоположного хряща и поставляет смазку, необходимую для его движений. Таким образом, продолжительное обезвоживание, которое оставляет хрящ без достаточного количества воды, приводит к усилению трения и сдвигающему напряжению в месте, где хрящ касается сустава.
Когда хрящ обезвожен, его скользящая способность уменьшается. Клетки хряща чувствуют, что им не хватает воды, и посылают аварийный сигнал боли, означающий, что они скоро умрут и отслоятся от своих контактных поверхностей, если их будут использовать в обезвоженном состоянии. Нормальное окружение хряща – щелочное.
При обезвоживании оно становится кислотным. Эту кислотность ощущают нервные окончания, которые регистрируют боль. Боль такого типа следует лечить регулярным увеличением приема воды до тех пор, пока хрящ полностью не насытится водой, которая вымоет кислоту и токсины. Часто боль переходит от сустава к суставу; иногда она одновременно появляется в соответствующих суставах на другой конечности. Хроническая боль состоит из двух компонентов: периферийные боли; боли, вызванные мозгом.
Боли, инициированные локально, можно облегчить анальгетиками, такими как аспирин или другими, но боли, вызванные мозгом, нельзя. Оба вида боли можно снять приемом достаточного количества воды».
Уважаемые читатели!
Спасибо, что читаете наш блог! Получайте самые интересные публикации раз в месяц оформив подписку. Новым читателям предлагаем попробовать нашу воду бесплатно, при первом заказе выберите 12 бутылок (2 упаковки) минеральной воды BioVita или питьевой воды Stelmas. Операторы свяжутся с Вами и уточнят детали. Тел. 8 (800) 100-15-15
* Акция для Москвы, МО, Санкт-петербурга, ЛО
Получи самые интересные публикации
Вы можете отписаться в любой момент
Спасибо за подписку на нашу рассылку
Источник
Весьма распространенной патологией, особенно в зрелом возрасте, оказываются боли в спине, называемые также «дорсалгиями» и «дорсопатиями». От постоянных или периодических спинных болей страдает порядка 75% всего населения нашей страны, половина из них – активные люди трудоспособного возраста. Около 10% людей с хронической болью со временем становится инвалидами.
Боль в спине: основные факторы развития
Боли в спине отличаются многообразием клинических проявлений и причин  возникновения. При этом зачастую сами больные не могут точно определить такие причины и время появления болей.
возникновения. При этом зачастую сами больные не могут точно определить такие причины и время появления болей.
Прослеживается четкая связь урбанизации и количества людей, страдающих от болей в шее, спине, пояснице. Существенную роль в этом играет отказ от физического труда, занятий спортом, склонность к пассивному времяпрепровождению и гиподинамии.
Значение имеют и серьезные изменения характера питания и всего образа жизни человека, ухудшение экологии, распространенность вредных привычек. Так, возрастание числа эпизодов относительно нового типа патологических изменений опорно-двигательного аппарата, «хлыстовых травм», обусловлено предпочтением перемещения на транспорте, прерывистым характером дорожного движения с внезапными частыми торможениями.
Подобные травмы в большинстве случаев не носят выраженный характер и не имеют сильных болевых симптомов в теле (в частности, в спине и шее), но практически всегда сопровождаются микротравмами опорно-двигательного аппарата, способными постепенно «накапливаться» и вызывать через некий промежуток времени серьезные проблемы, сопровождающиеся болями различной локализации. Все это оказывает негативное влияние на здоровье молодых людей, детей и подростков, на развитие беременности у женщин, а соответственно и на здоровье будущих поколений.

При обращении пациента с болью в пояснице или спине к врачу почти в 90% случаев предполагается наличие болезни позвоночника, особенно часто – остеохондроза. Действительно, распространенность подобной патологии отмечается во всех возрастных группах, что объясняется началом физиологического процесса естественной дегидратации (обезвоживания) межпозвонковых дисков уже с 5-го – 6-го года жизни. Однако такой процесс может развиваться с различной скоростью, поэтому среди тридцати-сорокалетних пациентов Клиники Позвоночника доктора Разумовского все чаще можно встретить подростков 12-ти – 14-ти лет с жалобами на соответствующие боли.
Тем не менее, накопленные различными отраслями практической медицины данные и их анализ показывают, что достаточно часто боли в спине оказываются обусловлены такими проблемами, о которых ни врач, особенно узкого профиля, ни сам пациент даже не подозревали. Специалисты нашей клиники, благодаря большим практическим наработкам и обширному опыту в терапии разнопрофильных патологий, обеспечивают высочайшую эффективность лечения заболеваний, которые проявляются болевым синдромом разной локализации и характерных особенностей.
Боли в спине: состояния организма и болезни связанные с костно-мышечной системой боли в спине
- Имеющие связь с костно-мышечной системой боли в спине обусловлены чаще всего миофасциальными и мышечными спазмами, которые сопровождаются нарушением процессов обмена, ухудшением кровотока, гипоксией тканей, воспалением связочно-мышечных структур, костей таза и крупных суставов грудной клетки. Такая ситуация часто встречается при нарушениях осанки, миозитах, продолжительном пребывании в одном положении (за рулем, станком, компьютером и пр.). Также подобные боли могут возникать при поднятии тяжестей, нескоординированных и резких движениях, воспалении мелких суставов позвоночника (спондилартрит, ревматоидный артрит и т.д.), местном охлаждении, при межлопаточном и лопаточно-реберном синдроме.
- Нарушения соотношения между структурными позвоночными элементами и их положения вследствие сколиозов, нарушений осанки, остеохондроза, пониженной (спондилез, анкилоз) или повышенной (спондилолистез) подвижности в различных позвоночных отделах могут также стать причиной таких болей. Это отмечается при бруцеллезе, болезни Бехтерева, грыжах и протрузиях межпозвонковых дисков, при ожирении, в период беременности и пр.
- Нарушения обменно-дистрофического характера в костно-мышечной системе (эндокринные заболевания, подагра, остеопороз и пр.), как правило, связаны с нарушением в костной ткани обменных процессов, развитием, особенно в местах прикрепления фасций и связок, костных остеофитов и соединительной ткани. У таких пациентов боли в спине сочетаются с повышенной метеочувствительностью, прогрессированием ограничения подвижности.
- Заболевания внутренних позвоночных структур и его самого инфекционной или опухолевой природы также сопровождаются болевым синдромом, например, при опухолях костной ткани, туберкулезном спондилите и пр.

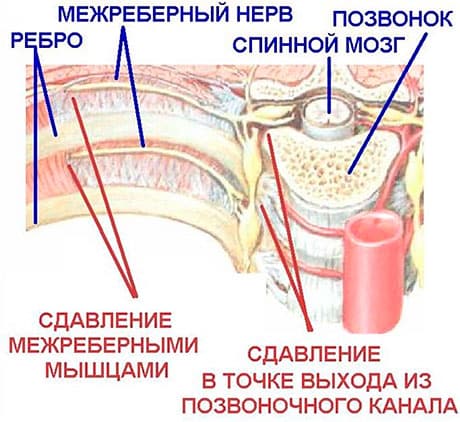
Иррадиирующие (отраженные) боли в спине
Иррадиирующие боли в спине обусловлены, как правило, сужением (стенозом) позвоночного канала и/или сдавлением нервных корешков в области межпозвонковых отверстий, где они выходят из этого канала. Обычно это связано с отеком тканей, окружающих корешок, грыжей, реже – опухолями, костными разрастаниями, рубцовой тканью после хирургического вмешательства. Боль может быть локализованной, но чаще распространяется на зону, иннервируемую пораженным нервным стволом.
В зависимости от проявлений это бывает:
- ишиалгия (при иррадиации по седалищному нерву);
- межреберная невралгия;
- синдром многораздельного треугольника (боль острого характера в области между крыльями подвздошных костей и позвоночником);
- радикулит;
- иллиопсоалгия (синдром подвздошно-поясничной мышцы) – боли тупого характера в области паха, поясницы в нижней части ягодицы;
- синдром квадратной поясничной мышцы (ноющая тупая боль с иррадиацией на наружную часть живота).
Такие боли характерны для людей старшего возраста, у детей же они встречаются только при аномалиях развития. Зачастую сопровождаются боли в спине нарушением чувствительности (онемением, «мурашками»), слабостью в конечностях, гипотрофией в области иннервации мягких тканей.
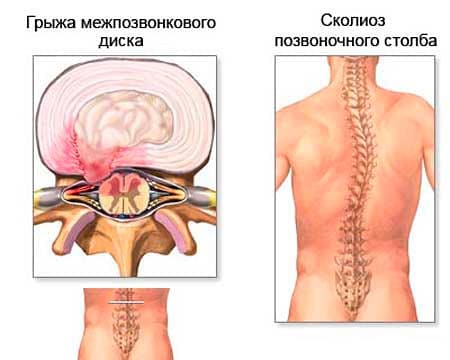
Боли в спине травматического характера
Боли в спине могут быть результатом единичной травмы или следствием «накопления» микротравм, возникающих при поездках в транспорте, занятиях спортом, физической тяжелой работе и т.д.
Внезапная нагрузка может вызвать растяжение или частичный разрыв мышц и связок спины, в результате чего развиваются отек тканей и ограничение подвижности травмированного участка. Острая боль, мышечный спазм, вызванные небольшой травмой, проходят спустя несколько дней. Остаточные тупые боли могут сохраняться гораздо дольше. Иногда болезненность возникает в соседних с травмированным участком областях за счет компенсаторной нагрузки.
Не связанные с костно-мышечной системой боли в спине
Чаще всего, боли, не имеющие связи с костно-мышечной системой, являются рефлекторными, четко локализованы, обусловлены иррадиацией от пораженного органа. Наиболее часты подобные боли при болезнях органов:
- грудной клетки (плевриты, послеоперационные состояния, ишемическая болезнь сердца и пр.);
- забрюшинного пространства и брюшной полости (патологии печени, почек, колиты, аппендицит, кровотечения и др.);
- малого таза (циститы, опухоли, простатиты, гинекологические проблемы).
Беременность и угроза ее прерывания, избыточный вес и иные факторы также могут служить причиной такого состояния.
Боли в спине: обследование
Клиника Позвоночника доктора Разумовского дополнительно к полному перечню лабораторных исследований предлагает следующие виды инструментального обследования лиц с болью в спине:
- УЗИ;
- рентгенография;
- допплерография;
- МРТ;
- компьютерная оптическая топография;
- денситометрия;
- электронейромиография.
При необходимости клиентам клиники предоставляется возможность получения консультации специалистов смежных профилей и прохождения иных обследований. Только получение полной информации о состоянии здоровья и постановка точного диагноза позволяет подобрать оптимальный комплекс терапевтических мероприятий, оперативно избавив пациента от боли. Специалисты дадут и максимально подробные рекомендации по профилактике болей в суставах и спине.
Запись осуществляется по телефону (812) 649-03-03

Источник

