Долго болит голова после орви
Частые головокружения и острая боль в голове являются характерными симптомами большинства вирусных инфекций, в том числе и гриппа. Эти симптомы причиняют значительный дискомфорт при развитии заболевания. Ярким примером подобной патологии может выступать головокружение при простуде. Однако в большинстве случаев, по окончании острого периода гриппа они практически полностью исчезают.

После устранения возбудителей болезни в организме, в большинстве случаев, пациент возвращается к активному образу жизни и выполнению своих обязанностей на работе. Но что делать, если после выписки головная боль после гриппа остается и продолжает досаждать человеку? Да еще при этом появляются головокружение и другие неприятные симптомы? О том что является причиной такого состояния и как избежать осложнений после гриппа и пойдет речь далее.
Причины появления болей в голове после гриппа
Вирусы и микроорганизмы, вызывающие острые респираторные заболевания, провоцируют развитие в человеческом организме двух опасных патологий – интоксикационные и катаральные изменения.
Первые проявляются при отравлении организма токсинами, которые выделяет вирус в процессе своей жизнедеятельности. Попадая в кровь, токсические вещества воздействуют на рецепторы, вызывая при этом мышечные и головные боли. Среди побочных эффектов этого процесса можно выделить:
- слабость;
- головокружение;
- учащенное сердцебиение;
- тошнота;
- озноб;
- нервное напряжение.
Развитие катаральных изменений провоцирует воспалительные процессы:
- лор-органов (отит, синусит, гайморит);
- легких (пневмония);
- тканей головного мозга (менингит, арахноидит);
- сердечно-сосудистой системы (миокардит, перикардит).
Частые головокружения могут быть связаны с недостаточным кровообращением и понижением давления вследствие закупорки или частичного перекрытия просвета верхних дыхательных путей. Вследствие этого клетки головного мозга страдают от недостатка кислорода и питательных веществ. Такое состояние может стать причиной частых обмороков и длительной потери сознания.
Если головные боли после гриппа не проходят в течение недели – обязательно нужно обращаться к врачу. Такой симптом может свидетельствовать о развитии опасной патологии в организме, вызванной бактериальной или вирусной инфекцией.
Поствирусная астения
Не секрет, что взрослые и дети по-разному переносят грипп, ОРВИ или ОРЗ. Причем каждый организм по-своему борется с инфекцией. Поэтому для одних людей грипп – лишний повод побыть недельку дома. Болезнь проходит без особых осложнений, болей и последствий. Для других пациентов грипп – настоящая катастрофа с ярко выраженными симптомами, высокой температурой и обязательными осложнениями.
Многие люди, перенесшие грипп, еще несколько недель страдают от постоянной утомляемости, сонливости, головной и мышечной боли. Постоянное головокружение после гриппа, недостаток жизненной энергии и перманентная депрессия не позволяют выздоровевшему в полной мере наслаждаться жизнью. Такое состояние врачи называют послевирусной астенией и рекомендуют лечить его, как и любое другое заболевание.

Поствирусная астения является опасной потому, что на ее фоне могут развиваться серьезные осложнения или хронические недуги. Ведь их симптомы во многом могут быть схожи, и распознать болезни можно только после проведения тщательного обследования.
Особенности лечения
Головная боль и головокружение не требуют отдельного лечения, так как являются признаками других заболеваний. Во время гриппа эти симптомы утихают вместе с активностью болезнетворных вирусов.
Так что же делать, если после гриппа сильно болит голова? Если головокружение или боль проявляются как единичный случай, то можно принять обезболивающее – Анальгин, Аспирин, Ибупрофен или Парацетамол. В ситуации когда при боли в голове наблюдается изменение артериального давления – рекомендуется принять лекарственный препарат для его нормализации.
В качестве вспомогательных средств при этом могут быть использованы шоколад, чай с шиповником, черноплодной рябиной, цикорием или калиной. Дополнительно можно принимать травяные настои мяты, ромашки, мелиссы, пустырника, боярышника. Обильное питье позволит быстро вывести токсины из организма, травы успокоят нервную и сердечно-сосудистую системы, а ягоды насытят организм микроэлементами и витаминами.
Восстановление организма после перенесенного гриппа
Если после гриппа периодически кружится голова, во всем теле ощущается слабость и беспокоят головные боли – можно применить несколько простых методов, чтобы преодолеть последствия заболевания:
- употреблять в пищу побольше свежих овощей и фруктов, блюда из нежирного мяса, морской рыбы, грибов и бобовых. Можно кушать куриные или перепелиные яйца, орехи, семечки, рыбную икру, молочные продукты и цельнозерновые каши;
- применять витаминно-минеральные комплексы и иммуномодуляторы, которые должен назначить врач;
- исключить из рациона жирную и жареную пищу, кондитерские изделия, макароны, соления и копчености;
- употреблять побольше витамина C, морепродуктов, в том числе и морской капусты, для насыщения организма йодом;
- употреблять чеснок и лук;
- много гулять на свежем воздухе и регулярно проветривать комнаты в доме или квартире;
- делать зарядку и выполнять посильную домашнюю работу;
- не злоупотреблять курением и употреблением алкоголя;
- пить больше жидкости – компотов, морсов, травяных настоев, чая с вареньем или перетертыми ягодами, минеральной воды, соков, зеленого чая.
Обильное питье позволит не только насытить организм полезными веществами и вывести токсины, но и успокоит возбужденную нервную систему, расслабит сосуды и поможет восстановить защитные силы. Более подробную информацию по данной теме вы найдете в публикации «Как восстановить силы после гриппа».
Если длительное время после перенесенного гриппа голова не перестает болеть, наблюдаются головокружения и небольшая температура – необходимо обязательно обращаться к врачу. Доктор назначит необходимые обследования, установит диагноз и назначит эффективное лечение.
Источник
Головная боль при ОРВИ в зависимости от степени развития инфекции бывает разной интенсивности.
Появление осложнений меняет ее характер и требует коррекции назначенного лечения.
Важно узнать причины, по которым болит голова, и что делать для их устранения в домашних условиях.
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему при ОРВИ болит голова
Проникновение в организм респираторного вируса приводит, к уничтожению клеток слизистой оболочки носоглотки. Если не начать лечение, болезнь продвигается вниз по трахее к бронхам, а при наиболее неблагоприятном течении захватывает легкие.
Если интоксикация значительна, то появляется головная боль. Зона риска – простуда с наложенной на нее ОРВИ. Вначале болезненность локализуется в лобной, височной части, около надбровных дуг.
Температура может не превышать 37-37,3 градусов, но ее рост сопровождается увеличением площади болей, появлением тяжести, пульсации.
Специалисты выделяют несколько основных причин болезненных проявлений в области головы при ОРВИ:
- Надсадный кашель на поздней стадии заболевания.
- Развитие самой тяжелой респираторной формы – гриппа.
- Появление гнойного синусита из-за присоединенной бактериальной инфекции.
- Конкретизация синусита – гайморит, фронтит, сфеноидит.
- Осложнение, представленное воспалением тройничного нерва.
- Присоединение менингита.
- Обострение мигрени.
В таблице показана зависимость характера головных болей на фоне ОРВИ от их причин.
| Причина болевых ощущений | Особенности, локализация боли |
| Сильный кашель | Возникает тяжесть в верхней части головы, висках |
| Грипп | Надбровные дуги, глазницы |
| Синусит | Челюстно-лицевые боли тупого, пульсирующего, распирающего характера |
| Острый гайморит | Верхнечелюстные (гайморовы) пазухи, отдача в висок, скулы, лоб – острое течение, проявляется по вечерам |
| Фронтит | Распирающая, давящая, тупая боль в лобной части, особенно после наклонов головы; при остром течении – по утрам, при хроническом – по вечерам |
| Сфеноидит | Виски, темя, затылок, глазные орбиты |
| Невралгия тройничного нерва | Челюстно-лицевая, височная области |
| Менингит | Сильная или слабая постоянная, нарастающая – “разлита” по всей голове |
| Мигрень | Сильная односторонняя, чувствительная к раздражителям |
Таблица дает общее представление о признаках разных заболеваний в зависимости от вида боли в голове, но последнее слово остается за врачом.
↑
https://gidpain.ru/bolit/golovnaya-orvi.html
Что делать при болях
Основа любого лечения – устранение не следствия болезни, а воздействие на ее причину. Поэтому, чтобы избавиться от болей, надо бороться с ОРВИ.
При первых признаках болезни принимаются противовирусные, назначенные врачом. Их действие обусловлено временем принятия: они эффективны в самом начале заболевания (в первые часы).
Это будут как дорогие препараты (например, “Тамифлю”), так и хорошо зарекомендовавшие себя недорогие, особенно содержащие в составе ацетилсалициловую кислоту.
Она обладает противовирусным эффектом при респираторных инфекциях. Одновременно при болях в горле проводят полоскания кипяченой теплой водой, в 200 мл которой растворены треть чайной ложки соли и столько же питьевой соды.
Антибиотики в начале лечения противопоказаны, их мишень – бактерии, а не вирусы, на которые эта группа препаратов не может воздействовать. Если течение ОРВИ осложнилось бактериальной инфекцией, то только тогда они уместны.
При синуситах хорошо зарекомендовали себя капли в нос (назальные) “Полидекса”: зеленый бактериальный насморк, носящий затяжной характер, излечивается менее чем за неделю. Чаще такое комплексное лечение помогает избавиться от болей в голове.
Но если они усиливаются или не прекращаются, принимают болеутоляющие лекарства (цитрамон, анальгин, пенталгин, ибупрофен). Осложнения после респираторно-вирусной инфекции (все виды синуситов, менингит, пневмония) лечатся строго под наблюдением врача.
В медучреждении для исключения или подтверждения пневмонии делают рентген легких, менингита – бактериологические исследования, люмбальную пункцию.
Полезен массаж головы: кончиками пальцев делаются круговые или расходящиеся движения в районе темени, затылка, боковых сторон, лба, крыльев носа. Это улучшает кровообращение, способствуя снятию отеков, уменьшению болей.
При ОРВИ и сопровождающих ее болях в голове важно правильное питание. Рацион пополняется большим количеством горячих напитков, богатых витамином С цитрусовых и киви. Помогают бороться с инфекцией и болями сочетание клюквы и кедровых орехов – особенно в первый день или даже первые часы появления симптомов.
Меню должно включать такие блюда:
- Куриный бульон, овощные супы без белокочанной капусты;
- Отварную курицу, нежирную рыбу, паровые котлеты;
- Овсяную, рисовую кашу;
- Брокколи, сырые чеснок и лук;
- Омлеты, кисломолочные продукты.
Выпечку, сладкое ограничивают.
↑
Почему возникают сильные боли и как их лечить
Появление таких болей – опасный симптом, который сигнализирует о тяжелых осложнениях после ОРВИ. Срочное обращение к врачу, возможен даже вызов скорой помощи. Лучше перестраховаться, чем потом постоянно болеть.
До оказания медицинской помощи принимаются лекарства, выписанные ранее узкими специалистами (например, от мигрени элетриптан и другие триптаны), болеутоляющие, относящиеся к группе противовоспалительных нестероидных или комбинированных (анальгин, нурофен, пенталгин). От спазмолитиков лучше воздержаться, если это приступ мигрени, они только навредят.
Больному обеспечивается покой, приток свежего воздуха, выполняется легкое поглаживание той области головы, где локализуется боль. Подушка укладывается так, чтобы было комфортно.
Часто снимает приступ обычная давящая повязка на область лба, хорошо смоченная холодной водой.
Причины головных болей при ОРВИ имеют различное происхождение. Но лечение направлено на причину. Когда инфекция побеждена, болевые ощущения отступают.
↑
К какому врачу обращаться
Часто после физических нагрузок или умственного перенапряжения у людей ухудшается самочувствие. Характер болей может быть разнообразен. Возможны сжимающие, давящие, пульсирующие, боли в одной стороне головы.
Боли при нагрузках часто имеют функциональный характер. Они могут возникать по многим причинам:
- Перепады температуры и атмосферного давления;
- Стрессовое состояние во время физической нагрузки;
- Жара и духота в помещении;
- Обезвоженность часто бывает причиной боли в голове;
- Обильная еда перед тренировками;
- Люди с лишним весом часто страдают от гипоксии при нагрузках.
Вероятность болезни выше у людей, имеющих специальности: программиста, бухгалтера, водителя, которые много часов проводят за компьютером или постоянно напрягают мышцы глаз и шеи.
Упорные цефалгии, возникающие регулярно, требуют обязательного обращения к врачу, чтобы исключить серьезную патологию и вовремя назначить правильное лечение.
Первичный приём должен сделать терапевт. Он проведёт общий осмотр, измерит артериальное давление, выпишет направления на анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи, хорошо иметь домашний тонометр, с помощью которого можно отследить скачки давления в разных жизненных ситуациях. Подъём артериального давления после физической нагрузки часто может быть причиной болевого синдрома.
Направление к отоларингологу врач даёт, чтобы исключить хронический отит, синусит или воспаление гайморовых пазух (гайморит).
Доктор может дать направление к окулисту, чтобы выявить изменения на глазном дне и возможные дефекты зрения.
Большинство причин дискомфорта в голове связано с неврологической симптоматикой, поэтому лечением болезней, сопровождаемых синдромом боли в голове, занимается врач-невролог.
↑
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы, исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови, кровь на сахар.
Общий анализ крови при увеличении СОЭ или повышенном содержании лейкоцитов говорит о воспалении в организме.
Биохимия крови может указывать на недостаток одного из жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается цефалгией, головокружением и слабостью.
Доктор может выписать направление на дополнительные анализы:
- Газовый состав артериальной крови-может выявить гипоксию головного мозга.
- Анализ крови на гормоны – определяет разные отклонения в работе гипоталамуса.
Невролог может дать направление на один или несколько методов диагностики:
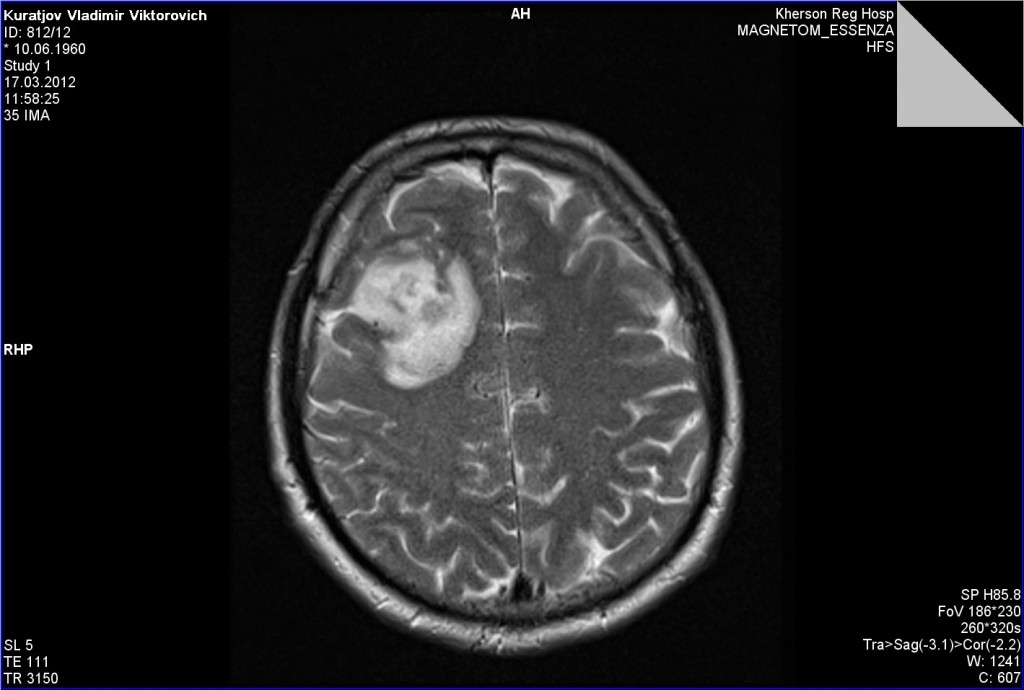
- Магнитно-резонансная томография (МРТ)- исключается наличие разных новообразований (опухолей и кист), аневризм. На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
- Компьютерная томография (КТ)- наиболее информативный метод исследования головного мозга. Она даёт чёткое представление о патологических изменениях черепа и мозга, патологии костной ткани, сосудов и мозговых структур. Даёт информацию о последствиях черепно-мозговых травм. Недостатком этого метода считается значительная доза облучения при проведении исследования.
- Электроэнцефалография- даёт представление о наличии патологических изменений в сосудах, нарушении мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи)- показывает наличие атеросклеротических бляшек в артериях; сужение и извитость артерий, приводящих к гипоксии мозга; периферическое сопротивление сосудов.
- Реоэнцефалография (РЭГ)- даёт представление о тонусе и кровенаполнении сосудов. С помощью РЭГ диагностируются: гипертония, атеросклероз, вегето-сосудистая дистония.
- МРТ шейного отдела позвоночника – наличие шейного остеохондроза может вызвать боли в области головы и шеи, усиливающиеся при поворотах головы.
- Реовазография сосудов головного мозга (РВГ)- показывает качество кровотока по магистральным сосудам, оценивает коллатеральное кровообращение.
- Рентгенография будут менее известной. На снимке можно увидеть только костные структуры черепа, мягкие ткани не видны.
Не нужно впадать в панику при назначении такого серьёзного обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если не обнаружено серьёзных органических поражений, обычно диагностируется причина болезни. Она развивается в результате: сосудистых спазмов, гипоксии мозга, гипертонуса сосудов головного мозга, нарушений гормонального фона, вегето-сосудистой дистонии или остеохондроза, провоцируемых физической или психо-эмоциональной нагрузкой.
↑
Безопасные лекарства и таблетки
Планируя посещение врача, больной должен быть готов ответить на вопросы, как часто возникает болевой синдром, и какова его интенсивность. Это поможет врачу выработать правильную тактику лечения.
↑
Группы препаратов эффективные при эпизодических приступах боли
Лекарства для лечения этой патологии-нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим действием, снимают воспаление, устраняют отёчность.
Часто назначают:
- Ибупрофен-400 мг в сутки;
- Кетопрофен-100 мг/с;
- Напроксен-500 мг/с;
- Мелоксикам-7,5-15 мг/с ;
- Целекоксиб-200 мг/с.
Большинство НПВП имеют негативный побочный эффект: при длительном применении они отрицательно влияют на органы желудочно-кишечного тракта, вплоть до развития лекарственного гастрита.
Лекарства Мелоксикам и Целекоксиб-препараты нового поколения, не оказывающие негативного воздействия на ЖКТ. К минусам использования этих препаратов относятся относительно высокую цену.
Анальгетики часто применяются в домашних условиях для снятия приступа. Они не лечат заболевание, а только снимают болевые ощущения. Препараты этой группы подходят для купирования эпизодических приступов, но систематическое их применение приводит к возникновению абузусного синдрома.
При приступе боли можно принять Парацетамол-100 мг, Цитрамон, Анальгин-500мг или Миг 200-400 мг.
Если при обследовании было обнаружено появление цефалгии после нагрузки в результате повышения кровяного давления, врач выпишет препараты, назначаемые на ранней стадии развития гипертонии. К ним относятся: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Самостоятельное назначение себе антигипертензивных препаратов недопустимо. Самолечение приводит к тяжёлым последствиям.
При мышечном напряжении, в составе комплексного лечения, применяют препараты группы миорелаксантов. Они расслабляют спазмированные мышцы головы и шеи, снимая боль спастической природы, помогают восстановлению кровотока.
Часто назначают:
- Мидокалм-150-450 мг в сутки;
- Сирдалуд (Тизанидин)-4 мг/c;
- Баклофен-15 мг/с.
В составе комплексного лечения часто назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Ноотропы оказывают активизирующее влияние на функции мозга, повышают его устойчивость к повреждающим факторам. Препараты улучшают мозговое кровообращение, устраняют последствия черепно-мозговых травм.
Седативные средства в комплексе с основными препаратами приводят к расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов помогает снятию болевых ощущений, но этот тип лекарств быстро вызывает лекарственную зависимость с синдромом отмены.
Седативные средства, к которым не возникает привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют сочетание лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовало себя применение витаминных комплексов группы В. Витамины В1, В6, В12 благоприятно действуют на центральную нервную систему, восстанавливают структуру нервных тканей. Часто назначают витаминные комплексы: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще 10 раз в месяц, прописывают курсовое лечение Ибупрофеном дозой 400 мг в сутки в течение 2-3 недель и лечение миорелаксантами в течение 2-4 недель.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины, каждому пациенту нужно индивидуальный подбор препаратов.
↑
Лечение хронического течения заболевания
Иногда цефалгия приобретает хронический характер. Боли мучают каждый день, непрерывно, с разной степенью интенсивности.
Назначают трициклические антидепрессанты длительным курсом 2-6 месяцев. Они снимают болевые ощущения, помогают нормализации психовегетативного состояния нервной системы.
Чаще назначают Амитриптилин 10-100 мг/с, дозу увеличивают постепенно. Препарат хорошо снимает болевые ощущения, но имеет много отрицательных побочных эффектов, вызывает привыкание.
В качестве альтернативы назначают селективные ингибиторы обратного захвата серотонина: Флуоксетин, Пароксетин, Сертралин. Курс лечения не менее 2 месяцев. Эти препараты обладают меньшей токсичностью.
Кроме назначения медикаментозной терапии врач порекомендует массаж, курс физиотерапии или иглорефлексотерапии.
↑
Противопоказания к применению
Любые лекарственные препараты имеют как показания к применению, так и противопоказания. В приложенной к ним инструкции указаны возможные побочные действия, возникающие в результате их приема, случаи, в которых их прием не рекомендован.
Общие, часто отмечаемые противопоказания к применению обезболивающих средств:
- Индивидуальная непереносимость лекарства, компонентов препарата.
- Беременность, период лактации. Это обусловлено высокой способностью препаратов проникать сквозь плаценту, секретироваться с молоком, что неблагоприятно сказывается на жизнедеятельности плода или новорожденного ребенка. В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола.
- Язва, эрозийные поражения органов пищеварения.
- Гепатит.
- Дерматозные проявления.
- Заболевания сердечно-сосудистой системы.
- Бронхиальная астма.
- Нарушение кроветворения.
- Аллергия.
- Нарушение работы печени, почек. Применение лекарств рекомендовано только под непосредственным контролем врача.
- Детский возраст.
Ацетилсалициловая кислота не применяется в возрасте до 14 лет из-за опасности развития синдрома Рея. Это форма острой печеночной недостаточности, встречающаяся в педиатрии.
Нестероидные противовоспалительные препараты различаются обширным перечнем противопоказаний к их приему, особенно при воспалительных заболеваниях желудочно-кишечного тракта. Исключение составляет Парацетамол. Он щадяще действует на организм, не блокируя процесс синтеза простагландинов в периферических тканях.
Частый прием лекарственных препаратов от боли противопоказан для всех категорий лиц.
Результатом долгого приема лекарств станет:
- Усиление, учащение приступов боли, мигрени;
- Перерастание боли в хроническую форму;
- Развитие патологий органов пищеварительной системы;
- Провоцирование аллергической реакции;
- Нарушение в работе печени, почек.
Источник