Если болит голова от недостатка гормонов
Роль гормонов в женском организме
Гормоны — химические вещества, влияющие на многие обменные процессы в женском организме (именно поэтому, — даже при выборе косметических кремов и препаратов, содержащих гормоны, необходимо проконсультироваться с врачом). Под влиянием стрессов и вирусных заболеваний, генетической предрасположенности и с возрастом, вредных и опасных воздействий (аборты, воспаление придатков матки), после приема некоторых лекарств гормональный фон может изменяться. Как следствие, — у женщин появляются нежелательные проблемы с кожей и волосами, может изменяться настроение и половое влечение, нарушаться менструальный цикл. Хотя, — люди крайне редко думают о том, что именно от правильной работы гормональной системы зависят такие важные функции, как размножение и течение беременности, рост и распределение жира на теле, сексуальное желание, аппетит и настроение. Женщины находятся под безраздельной властью гормонов… Многие состояния женского организма зависят исключительно от их избытка или недостатка этих веществ: 1. Андрогены — мужские гормоны, но без них у женщин плохо развиваются скелеты и мышцы, фолликулы в яичниках и сексуальное влечение, снижается жизненный тонус. А избыток андрогенов — приводит к нарушению менструального цикла, повышает раздражительность и рост нежелательных волос, к тому же — снижает сексуальное влечение. При нехватке тестостерона — чрезмерная потливость, снижение сексуального желания. 2. Прогестерон готовит женский организм к тому, чтобы принять оплодотворенную яйцеклетку (секреторные изменения в эндометрии) и является основным гормоном беременности. Его же избыток проявляется маточными кровотечениями, кистой яичников (болями в области яичников), нарушением менструального цикла и депрессией. Недостаточный уровень прогестерона прекращает овуляцию (снижая возможность беременности) и приводит к проблемам при вынашивании плода. Низкий уровень прогестерона проявляется длительными месячными или их отсутствием, ломкостью ногтей, сниженным повышенным влечением. 3. Эстрогены — развивают главные половые женские признаки (молочные железы, округлость бёдер, нежность голоса и кожи), но и являются причиной лишнего веса, задержки жидкости в организме, мастопатии и маточных кровотечений. Скачки эстрогена вверх повышают риск выкидышей, развития опухолей, приводят к появлению сосудистой сетки на ногах. Падение уровня эстрогена понижает сексуальную активность, способствует росту волос у женщин по мужскому типу, огрубению голоса, акне и жирности кожи… 4. Лютеинизирующий гормон (ЛГ) гипофиза — нужен для созревания фолликула и яйцеклетки, стимулирует выработку гормонов яичниками. Нарушение работы гипофиза с избытком этого гормона вызывает поликистоз яичников, опухоли, эндометриоз и проблемы с менструальным циклом. 5. Фолликулостимулирующий гормон (ФСГ) гипофиза — стимулятор выработки эстрогенов яичниками, на его пике происходит овуляция, является основой либидо. Превышение нормы ФСГ чревато спонтанными маточными кровотечениями. Нехватка этого гормона — спутник поликистоза яичников, болезней гипофиза и бесплодия. Она проявляется атрофией половых органов, молочных желёз и даже — отсутствием менструации. 6. Пролактин — гормон гипофиза, зависящий от стресса, депрессии и работы щитовидной железы. Если болит грудь, без связи с менструальным циклом, отмечаются белые выделения из сосков, беспокоят головные боли и бывают частые позывы к мочеиспусканию — то, вероятно, пролактин повышен… Его повышение приводит к нарушению овуляции и бесплодию, поликистозу яичников, опухоли гипофиза. Если женщину мучает потливость и жажда, то ей может не хватает этого гормона.
Признаки гормонального дисбаланса
Нарушение менструальной функции. У девочек — длительное «становление» месячных, то задержки то длительные кровянистые выделения, вплоть до обильных кровотечений… У женщин — задержки с месячными и кровотечения, длительные «мажущие» кровянистые выделения. Нарушение детородной функции — бесплодие, невынашивание беременности и выкидыши. Ожирение, — сопровождает многие эндокринологические расстройства и может быть не только следствием неправильного питания и гиподинамии, но и тяжёлых гормональных расстройств. Избыточный рост волос на женском теле (гирсутизм, гипертрихоз) часто свидетельствует о нарушении функции половых желез и говорит об избыточном уровне тестостерона у женщин. Гипертрихоз обычно сопровождается появлением угревой сыпи, повышением жирности кожи. Багровые растяжки на коже (стрии) — грозный признак нарушений работы гипоталамо-гипофизарной системы. Стрии (растяжки) появляются на коже живота, внутренних поверхностях бедер и в области молочных желез. Похудение на фоне повышенного аппетита, — при этом возможно значительное повышение функции щитовидной железы. Упорные головные боли, нарушение зрения — может быть следствием опухоли гипофиза и проявляться нарушениями эндокринной системы. Кризовое (неожиданное и резкое) повышение артериального давления до высоких цифр может быть специфическим признаком гормональных нарушений.
Гормональные нарушения
Хотя всем известна значимость гормонов, но в большинстве случаев кроме безысходности перед «гормональными нарушениями» и страха применения гормоносодержащих препаратов развитие, как медицинской мысли, так и обывательского сознания никак не идёт… Как же обычно «медики» и «знающие люди» советуют девочке с нарушением менструального цикла: «Подрастёшь — все наладится!» — Подросла, — не наладилось … «Выйдешь замуж — всё пройдет!» — Замуж вышла, — не прошло, а с менструальным циклом стало даже хуже … «Вот как забеременеешь — и всё станет на место!» — Но беременность так и не наступает, не приходит и не приходит … И вот только тогда и начинаются «походы по врачам». Но не факт, что сразу врачи начнут обследовать и поставят правильный диагноз. В обычной женской консультации зачастую может прозвучать пугающая своей обреченностью фраза — «Ой, милочка, да это ж у тебя гормональное!!!» После такой «диагностики» возможны два варианта событий и лечебных мероприятий:
- А ты попей гормончики, — и всё пойдёт…
«А какие же, тётенька доктор, мне гормончики попить?»
Да вот на тебе списочек, — выбери что-нибудь, — они все гормональные, может, и помогут… (Напоминает сценку из знаменитого «Вокзала для двоих» — «Сама, сама, сама…»). - Ой! Только не вздумай пить гормоны — от них ведь толстеют и волосы растут!
К сожалению, такая практика ещё имеет место в обыденной медицинской жизни… Понятно, что оба эти «подхода» к проблеме не приближают женщину к излечению гормональных нарушений.
Гормональные нарушения. Что же делать?
Ну, во-первых — поменять врача. Во-вторых, понять, что гормональные нарушения — проблема серьёзная и требующая настойчивости самой пациентки. В-третьих — прийти на прием к гинекологу-эндокринологу и как можно скорее начать диагностику и лечение проблемы. В-четвёртых, знать, что гормональные нарушения имеют свойство усугубляться с течением времени (то есть, сами они не излечиваются!) и чем дольше продолжаются, тем выраженные изменения и проблематичнее восстановление…
Что нужно сделать в первую очередь?
Провести полный осмотр, состояние кожи, молочных желёз и щитовидной железы, отложение жира и строение органов малого таза (влагалищное УЗИ) затем — исследовать гормональный профиль. Часто потребуется дополнительная диагностика (рентген или компьютерная томография головного мозга, УЗИ щитовидной железы и молочных желёз и другие методы). На основании полученных данных ставится диагноз и назначается гормональная терапия. План лечения зависит от многих факторов. В первую очередь — от необходимости беременеть и вынашивать беременность. Если же беременность на данном этапе не планируется — то подбирается лечение, задача которого — прекратить нарушения гормонального баланса, предотвратить развитие необратимых процессов и предупредить осложнения. Какие же наиболее частые изменения встречаются у женщин? Гипоталамо-гипофизарная дисфункция, проявляющаяся ожирением, нарушением цикла, бесплодием. Склерокистоз яичников — комплексное нарушение выработки половых гормонов и инсулинорезистенцией. Гиперандрогения — повышение уровня мужских половых гормонов (следствие заболевания надпочечников или яичников, иногда — комплексная надпочечниково-яичниковая проблема). Гиперпролактинемия — мастопатия, патологическая лактация (отделение молока у небеременных и не кормящих женщин), ановулятороне бесплодие, гипоплазия внутренних половых органов. Проблема гиперпролактинемии в настоящее время становится более частой, как следствие хронического стресса. Более детально эти и другие гормональные заболевания мы будем рассматривать в других статьях. Задача же этой публикации — с одной стороны насторожить девушек и женщин о гормональных проблемах, с другой стороны — убедить, что данные нарушения лечатся, при условии внимательного и грамотного отношения Вашего врача и Вашей настойчивости и настороженности.
Несколько слов о гормональных контрацептивах
Здесь, как и у медицинских работников, так же возможны два варианта событий и отношения к гормонам:
- Очень многие женщины относятся к гормональным средствам предвзято, боясь набрать вес, — слишком часто, с детства слышали фразу -«только не вздумай пить гормоны — от них толстеют и волосы растут!». Получается очень странная ситуация: во всём мире гормоны не вредят, женщины выглядят молодо, не зарастают волосами и не толстеют, (в цивилизованном мире — с начала 60-х годов женщины употребили сотни тонн гормонов)! При этом не стали «страшнее», «волосатее» и «толще» ни француженки, ни итальянки, ни англичанки, а вот именно нашим женщинам гормоны почему-то вредят, и именно «наши сильно поправляются и зарастают волосами»…
- Другие же начинают принимать любые препараты, без разбору, добиваясь главной цели — контрацепции (предохранения). При этом они слушаются советов «знающих» подружек, и что более опасно — фармацевтов из аптек (но фармацевт — не врач, а фактически — торговый работник)…
Оба варианта событий и отношения — неверны! 1. Применение гормональных средств — это всегда соотношение эффекта (пользы) и риска. У некоторых женщин средства могут вызывать отклонения, а другие — и не заметят использования препарата. Гормоны ведь, по своей природе, оказывают системное действие на весь организм, а каждая женщина — индивидуальна. 2. Гормональные контрацептивы следует подбирать индивидально, а не выбирать наугад («модные» или те, что подружка пьёт). Лишь после внимательного осмотра и обследования врач может назначить те или иные таблетки. Внимательному врачу достаточно изучить строение тела, кожи и волос — и он может посоветовать контрацептивное средство… 3. Гормоны можно принимать в любом возрасте, поскольку часто их нужно прописывать для регуляции Вашего менструального цикла (других средств — нет, «водяной перец» и «окситоцин» вообще не действуют при менструальных нарушениях и маточных кровотечениях!). 4. Гормональные контрацептивы вообще не осложняют наступление последующих беременностей, зачатие возможно уже на следующий месяц после их отмены. 5. При приеме гормональных контрацептивов не нужно делать перерывы (как иногда советуют — 2-3 месяца пить, пару месяцев «отдыхать»), поскольку организм каждый заново к ним адаптируется, зачастую при этом (во время «перерывов») образуются функциональные кисты яичников… 6. Гормональные средства не увеличивают вес женщины непосредственно — они лишь могут повышать аппетит и способствовать задержке воды в тканях организма. 7. Постоянный приём гормональных контрацептивов лучше, чем экстренная контрацепция (например, «Постинором»), ведь именно очень высокие дозы экстренных приёмов и могут нарушить гормональный фон. 8. Современные гормональные противозачаточные таблетки устраняют рост волос в «нежелательных местах» у женщин и очень хорошо лечат угри (прыщи). 9. Гормональные контрацептивы снижают риск развития рака яичников и матки, лечат гиперплазию эндометрия и нарушения менструального цикла. 10. Однако! — гормональные таблетки совершенно не защищают от инфекций, передающихся половым путем и об этом нужно помнить и использовать презерватив при «сомнительных» половых контактах.
С уважением, кандидат медицинских наук,
врач акушер-гинеколог высшей категории, гинеколог-эндокринолог,
Семенюта Александр Николаевич.
25.11.2009 года (исправлено 01.09.2017 года).
Семенюта А.Н. занимается проблемами гормональных нарушений с 1986 года: читать
Source: avicenter.com.ua
Источник
Накануне и в первые дни месячных женщины страдают от мигрени чаще, чем в другие дни цикла. Как связаны головная боль и гормоны?
 Голова может болеть по многим причинам. Это бывает при высокой температуре, при переутомлении, на фоне повышения артериального давления, при напряжении мышц шеи или плеч и др. Но есть еще один вид головной боли, присущий только женщинам.
Голова может болеть по многим причинам. Это бывает при высокой температуре, при переутомлении, на фоне повышения артериального давления, при напряжении мышц шеи или плеч и др. Но есть еще один вид головной боли, присущий только женщинам.
Влияние гормонов на головную боль у женщин
Головные боли беспокоят представительниц прекрасного пола чаще, чем мужчин. При этом более половины случаев приступов женщины связывают с менструальным циклом. Между головной болью и гормонами действительно существует связь.
Количество гормонов эстрогена и прогестерона в женском организме меняется в течение цикла. Примерно за неделю до менструаций их уровень начинает резко падать. Такие гормональные колебания вызывают у женщин головные боли. Это объясняется влиянием гормонального фона на сосуды головного мозга.
Если головная боль сохраняется и после начала месячных, ее называют менструальной мигренью. Головные боли, связанные с гормональным фоном, могут сопровождаться ломотой в пояснице, высокой утомляемостью, раздражительностью, болезненностью молочных желез, болями внизу живота.
Загрузка…
Первые жалобы на периодические головные боли появляются у девушек в период полового созревания. В это время производство эстрогена растет. В большинстве случаев приступы головных болей не беспокоят женщину во время беременности, в период перименопаузы или менопаузы. Ведь при этих состояниях нет резких колебаний гормонального фона.
В некоторых случаях головные боли могут быть спровоцированы приемом противозачаточных таблеток с высоким содержанием эстрогена и гормональной терапией во время менопаузы.
Норма или патология?
Умеренные головные боли перед месячными – нормальное явление. У одних женщин такие болевые ощущения появляются регулярно, у других – изредка. Это объясняется индивидуальной реакцией на колебания гормонов, переменой климата и общим состоянием здоровья. Но если боли сильные, сопровождаются тошнотой или рвотой, болями в мышцах и суставах, то это может быть признаком какого-либо заболевания. В этом случае необходимо обратиться к гинекологу и неврологу для прохождения обследования.
Медикаментозное лечение
Лечение менструальной мигрени начинается с уточнения диагноза и связи между головной болью и гомонами в течение менструального цикла.
Для купирования боли можно использовать препараты напроксен, нурофен, ибупрофен, диклофенак. Рекомендуется принимать их накануне тех дней, когда начинают беспокоить неприятные ощущения.
Если эти препараты не помогают, врач может назначить прием мигренола, беллергала, блокаторов бета-адренорецепторов (пропранолол), противосудорожных средств (вальпроат, депакот), блокаторов кальциевых каналов (верапамил). Данные препараты можно использовать только по назначению врача.
Менструальная мигрень бывает тесно связана с синдромом предменструального напряжения. В этом случае врач может назначить пациентке антидепрессанты. В отдельных случаях показан прием гормональных препаратов, которые стабилизируют работу желез в период ПМС.
Вопросы читателей
Здравствуйте! подскажите пожалуйста
18 октября 2013
Здравствуйте! подскажите пожалуйста. Принимала ОК Микрогинон два месяца по инструкции после 7 дневного перерыва выпила первую таблетку из третьей пачки пропила два дня бросила т.к врачь рекомендовала НоваРинг кольцо(таблетки сказала прекратить пить) когда я могу начать пользываться кольцом??? Спасибо!
Посмотреть ответ
Задать вопрос
Если учащение и усиление приступов головных болей вызвано приемом гормональных средств для контрацепции или заместительной гормональной терапии, то лекарственный препарат отменяют и заменяют другим с более низким содержанием эстрадиола.
Профилактика
Важное влияние на гормональные головные боли оказывает образ жизни женщины. Для профилактики их возникновения врачи рекомендуют придерживаться следующих правил:
- За несколько дней до начала цикла уменьшить потребление количества соли. В этот период меняется водно-солевой баланс, который связан с появлением мигреней.
- Накануне и в период месячных откажитесь от шоколада, кофе, красного вина, соленых и копченых продуктов – это провокаторы боли.
- Старайтесь правильно питаться. Головные боли перед месячными могут быть спровоцированы нехваткой питательных веществ и витаминов.
- Меньше нервничайте, избегайте стрессов.
- Проводите больше времени на свежем воздухе.
- Высыпайтесь.
ЧИТАЙТЕ ТАКЖЕ:
7 видов головной боли
Головная боль во время беременности
Женские половые гормоны
{
Источник
Давно замечено, что частота, интенсивность и продолжительность головных болей у женщин значительно выше, чем у мужчин. К сожалению, это медицинский факт, основанный на ряде особенностей женского организма. В данной статье мы рассмотрим специфические «женские» виды головной боли, а также все сопутствующие заболевания и состояния, провоцирующие этот недуг.
Типы различных видов головной боли у женщин
Принято выделять боль сосудистую, мышечную, сосудисто-мышечную и мигрень. Кроме того, обычно фиксируют продолжительность и интенсивность болевых ощущений для выставления грамотного диагноза.
Некоторые причины на фото
Ещё существует иррадиация (передача) боли из поражённого органа в голову. Это бывает, например, при гастродуоденитах, когда неощущаемые болевые сигналы по синапсам передаются в голову, вызывая приступы ужасных головных болей.
К сожалению, головная боль подобного типа достаточно сложно диагностируются, и требует от лечащего врача продвинутого клинического мышления.
В более понятных для врача ситуациях головная боль может быть следствием зубной боли и гайморита, воспалительных заболеваний височно-нижнечелюстного сустава.
Причиной головной боли может быть абстинентный синдром, проще говоря — похмелье
Несколько особняком стоят боли вследствие интоксикации или аллергических реакций. В этом случае продукты распада или аутоиммунные комплексы раздражают поверхность сосудов мозга, рецепторы (при повышенной чувствительности) передают эти ощущения как болевые. К этой разновидности боли относится абстинентные боли (похмелье) у мужчин и женщин, а также головные боли на фоне злокачественных новообразований.
Боль в результате спазма сосудов типична в равной степени для мужчин и женщин. Причиной сосудистого спазма может быть всё что угодно: изменение атмосферного давления, стресс, повышение/понижение влажности, скачки собственного систолического и диастолического давления, сильные запахи и звуки, даже некоторые цвета.
Если у вас постоянно возникают боли – постарайтесь локализовать и запомнить условия возникновения того или иного события, т.е. зафиксировать его ауру («аура» того или иного состояния – это медицинский термин в неврологии).
Знание признаков, провоцирующих боль, поможет невропатологу определиться с диагнозом и методом лечения.
С возрастом головная боль всех типов (кроме «эстрагеновой») проявляется более интенсивно.
Мигрень – страшный враг женского здоровья
Мигрень возникает из-за особенностей строения сосудов головного мозга
Индивидуальные особенности строения стенки сосуда головного мозга плюс повышенная чувствительность барорецепторов является основной причиной мигрени у женщин (мужчины страдают от этого вида боли намного реже). Истинная мигрень проявляет себя как пульсирующая боль в части головы (одна из половин, как правило).
Боль бывает настолько сильной, что может быть спровоциорована рвота, светобоязнь и звукобоязнь. Формируются патологические изменения нервной системы, поскольку даже малейший раздражитель может привести к мучительным приступам головной боли.
Чаще всего этот тип боли встречается у молодых женщин. Как правило, склонность к мигреням передаётся по наследству.
Психогенные головные боли у женщин
Стресс и интенсивная работа мозга — прямой путь к головной боли
Возникают при постоянном психическом напряжении, при стрессе и интенсивной работе мозга в тяжёлых условиях. Развиваются на фоне перегрузок, постоянной тревожности, депрессий. Характер боли – сдавливающий, сжимающий. Женщина ощущает симптом «каски» или «обруча», как будто что-то сдавливает голову снаружи.
Этот тип боли вполне поддаётся терапии, в т.ч. психотерапии.
Органические нарушения, приводящие к проблеме
Ноотропный препарат Кортексин хорошо зарекомендовал себя как при лечении головной боли напряжения, так и мигрени. Причем применение препарата действенно как для экстренного купирования приступов, так и для профилактики. По многочисленным данным исследователей, снижая уровень серотонина в крови, Кортексин вызывает эффект расслабления избыточной пульсации сосудов, что является характерным симптомом мигрени. Помимо этого Кортексин уменьшает психогенный компонент ответственный за развитие головной боли напряжения. Препарат Кортексин обладает следующими действиями:
Нейротропное – улучшает когнитивные функции (память, внимание, мышление).
Нейропротекторное — защищает нейроны от поражения токсическими факторами.
Антиоксидантное — повышает выживаемость нейронов в условиях стресса и недостатка кислорода.
Тканеспецифическое — способствует улучшению функций коры головного мозга и общего тонуса нервной системы.
Препарат вводится инъекционно. Курс лечения, как правило, составляет 10 дней.
Голова может болеть из-за вполне конкретных, «вещественных» причин:
- Патология развития шеи, черепа, придаточных пазух, зубов (неправильный рост);
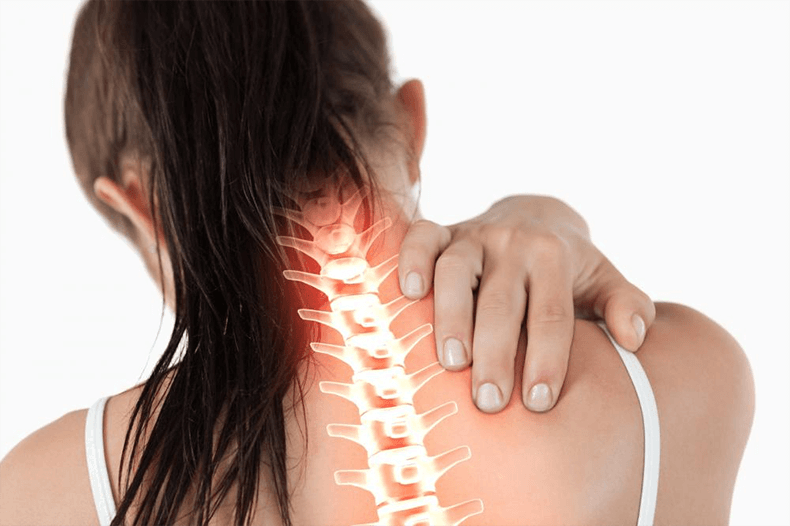
- Остеохондроз шейного отдела позвоночника в сочетании со спазмом шейных мышц. В этом случае нарушается кровообращение головного мозга (блокируется часть крови, поступающей через паравертебральные артериальные сосуды);
- Повышенное внутричерепное давление и глаукома.
«Гормональные» головные боли у женщин
Именно женщины репродуктивного возраста чаще всего страдают от головной боли. Связано это с чувствительностью рецепторов сосудов головного мозга к колебанию гормонов, обычному для женщин в пременопаузе. Боли могут усиливаться в тот или иной период цикла, причём женщина, нередко, точно знает, когда и как будет развиваться приступ. У некоторых боли начинаются во время овуляции, у других – во время менструации. Третьи указывают на то, что боль как раз проходит с началом менструации и т.п.
Боли начинаются с первыми месячными, как правило, ослабевают при беременности и могут исчезать в постменопаузальном периоде.
В более редких случаях – головные боли (не беспокоившие в репродуктивный период) как раз появляются в постменопаузу.
Гормональный фон у женщин может влиять на многие особенности состояния здоровья
Важно одно – циклически повторяющиеся головные боли связаны с пиковыми концентрациями и «провалами» эстрогена и его метаболитов, что может быть скомпенсировано опытным гинекологом-эндокринологом.
Согласно данным статистики, у трёх из четырёх жительниц США и Европы репродуктивного возраста болит голова и шея хотя бы раз в месяц. В России этот показатель лучше, поскольку меньше применяются гормональные контрацептивы и потребление мяса (с остатками гормонов) значительно ниже. У нас головная боль наблюдается у каждой второй представительницы слабого пола.
У каждой седьмой женщины головные боли, связанные с гормональными колебаниями настолько интенсивные, что препятствуют нормальному социальному поведению, и становятся причиной ссор и конфликтов в семье и обществе в целом.
Интересный факт: секс является прекрасным средством от мигренеподобных болей у женщины, хотя сама аура головной боли не способствует романтическому настроению.
Виды и сопутствующие симптомы головной боли, требующие немедленной медицинской помощи
Часто головная боль является симптомом сосудистой катастрофы. Необходимо уметь распознавать и вовремя транспортировать пострадавшего в неврологический стационар или в сосудистую хирургию.
Опасные состояния, проявляющиеся головной болью (фото)
Обращайте внимание на следующие признаки:
- Сильный приступ боли в сочетании с подъёмом температуры и скованностью в области шеи. Если при этом шею трудно согнуть вперёд – можно предположить менингит. Температура при этом может ощутимо повышаться (бактериальный менингит), или быть субфебрильной (вирусная форма заболевания). Аналогичные симптомы бывают при клещевом менингите;
- Нарастающая головная боль с ухудшением речи (симптомы могут развиваться постепенно), начинают неметь конечности и мышцы с одной стороны, двоится в глазах, человек начинает терять равновесие;
Это состояние предынсультное, когда ещё можно предотвратить сам инсульт или минимизировать его последствия (при своевременной госпитализации). Для верификации процесса попросите больного улыбнуться и поднять обе руки вверх – при развивающемся инсульте улыбка будет кривой, а руки на разной высоте.
- Мучительная жгучая головная боль – микроинсульт. Требует немедленной госпитализации. Похожие болевые ощущения бывают при кровоизлиянии в субарахноидальное пространство (паутинная оболочка мозга). Разбираться в анатомии некогда – отправляйтесь с пациентом в неврологию;
- Боль в височной области, усиливающаяся с каждым днём, сопровождающаяся тем или иным ухудшением зрения. Подобным образом себя проявляют сосудистые опухоли головного мозга.
Вообще, почти всегда эти симптомы дают возможность вовремя отреагировать, но страх обнаружить проблему и надежда на «саморазрешение» ситуации приводит к промедлению, инвалидизации и смерти во многих случаях. Будьте мужественны – реагируйте на сосудистые угрозы сразу.
Попытки подавить боли такого рода противовоспалительными препаратами приводят к потере времени и развитию побочных явлений. Например – неспецифические противовоспалительные препараты способствуют кровотечению из язв желудка и 12перстной кишки, также увеличивают риск геморрагической формы инсульта.
Если у вас часто бывают боли – не откладывайте диагностику причин и лечение этой неприятной проблемы. Своевременная терапия поможет избежать осложнений, а иногда — сохранить жизнь, здоровье и молодость.
- Автор: Александра
- Распечатать
Врач-терапевт городской поликлиники. Восемь лет назад закончила Тверской Государственный Медицинский Университет с красным дипломом. Решила не останавливаться на достигнутом и в настоящий момент специализируюсь на курсах косметологии и массажа.
Оцените статью:
(1 голос, среднее: 5 из 5)
Источник