Если спина болит как снять воспалительный
Позвоночный столб — опора человеческого организма. Боль в спине провоцируется различными факторами, но всегда приносит человеку массу дискомфортных ощущений. Уменьшается подвижность тела, состояние организма ухудшается, у больного возникает стресс и депрессия. Такое положение требует немедленного лечения, так как проблемы с позвоночником — это прямой путь к инвалидности.

Болевые синдромы
Поясница — одно из самых уязвимых мест позвоночника. Боли в этом месте начинают беспокоить уже с 30-35-летнего возраста. Межпозвонковые диски поясницы начинают изнашиваться раньше из-за больших нагрузок, ведь поясница — основной центр тяжести тела. Хотя не всегда болевой синдром в этом отделе свидетельствует о проблемах с позвоночником. Часто он является следствием проблем с внутренними органами, например почками или желудочно-кишечным трактом. Межпозвонковые диски в пояснице теряют свою эластичность вследствие остеохондроза или других патологий опорно-двигательного аппарата. Патологии, которые могут быть причиной боли:
- спондилез;
- радикулит;
- люмбаго;
- травмы или растяжение связок и мышц;
- межпозвоночная грыжа;
- воспаление седалищного нерва;
- опухоли в позвонках или спинном мозге;
- инфекционные болезни;
- прединсультное состояние;
- болезни органов малого таза.
Внешние факторы, которые провоцируют боль в позвоночнике:
- неправильная нагрузка на позвоночник;
- переохлаждение;
- подъемы грузов;
- малоподвижный образ жизни;
- беременность;
- избыточный вес;
- сколиоз;
- авитаминоз.
В зависимости от причины и факторов, которые провоцируют дискомфортные ощущения, болевые синдромы отличаются между собой.

Боль острая
Внезапная острая боль в пояснице — довольно неприятный симптом, который нарушает привычный образ жизни человека. Она может появиться внезапно при движении или в состоянии покоя, и свидетельствует о неполадках в организме. В медицинской практике выделяют несколько групп людей, у которых острая боль встречается чаще всего:
- люди, ведущие малоподвижный образ жизни;
- водители;
- люди, которые занимаются тяжелым трудом;
- профессиональные спортсмены.
В редких случаях больной может самостоятельно определить причину острой боли. Но, в основном, нужно посетить нескольких врачей для постановки диагноза.
Причины поясничной боли можно разделить на два вида:
- Патологии позвоночника: остеохондроз; межпозвонковая грыжа, радикулит, смещение позвонков, защемление нервов, заболевания связок и мышц.
- Воспалительные процессы во внутренних органах: патологии почек, мочекаменная болезнь, внематочная беременность, рак.
Многие медики считают, что боли в пояснице вызваны анатомическими особенностями человека, так как основная нагрузка приходится как раз на этот отдел. Это своеобразная плата за прямохождение. Поэтому болевой синдром чаще всего вызван проблемами с позвоночником.

Боль хроническая
Боль в пояснице, которая длится более трех месяцев относится к разряду хронической. Многие больные не обращают внимания на дискомфортные ощущения и просто живут с ними. Считается, что хроническая боль связана с нарушениями в нервной и психоэмоциональной сферах. Повреждение позвоночника или проблемы с внутренними органами редко ее вызывают. Возможные причины:
- сложные операции;
- механические травмы;
- стрессы;
- перенесенный инфаркт или инсульт.
Как свидетельствует статистика, большинство больных с депрессией страдают от болей в пояснице. Какие клинические признаки сопровождают этот синдром:
- потеря сна;
- постоянная слабость;
- ощущение безнадежности;
- низкая самооценка.
Чтобы выявить причину, больному следует пройти обследование у специалистов различной квалификации. Как снять боль в пояснице? Кроме приема медикаментов и физиотерапевтических процедур, больной должен принимать антидепрессанты и посещать психолога.

Боль перемежающегося типа
Иногда случаются ситуации, когда боль в пояснице не имеет постоянного характера и четкой локализации. Она может быть острая, тупая или стреляющая. Чаще всего, такой синдром свидетельствует о заболевании внутренних органов.
У женщин:
- гинекологические проблемы;
- менструация;
- последствия после аборта;
- беременность;
- климакс.
У мужчин:
- простатит
- эпидидимит.
Общие причины:
- опухоли;
- травмы позвоночника или позвонков;
- аппендицит;
- панкреатит;
- холецистит;
- туберкулез поясничного отдела;
- миозит.
Боли перемежающегося типа характерны для спортсменов тяжелоатлетов или бодибилдеров, которые неправильно распределяют нагрузку на позвоночник.

Методы лечения
Чем снять боль в пояснице? В зависимости от причины и локализации болевого синдрома отличают и методы лечения. Лучшим выходом является посещение врача и полный осмотр. Если же такой возможности нет, нужно знать как оказать первую помощь при острых болях в пояснице.
Как облегчить боль в пояснице:
- Лечь на жесткую поверхность — позвоночник должен быть в правильном положении.
- Расслабить мышцы.
- Приложить к больному месту лед;
- При очень сильных болях — принять препарат для обезболивания (Диклофенак, Ибупрофен) и вызвать «Скорую помощь».
Что делать нельзя:
- использовать согревающие мази;
- выполнять физические упражнения;
- делать массажи или идти к мануальному терапевту в период обострения;
- принимать горячую ванну;
- употреблять алкоголь;
- принимать любые медикаменты без согласия врача.
После обследования и постановки диагноза, врач назначает курс лечения. Если проблема во внутренних органах — терапия нацелена на устранение причины. При патологиях опорно-двигательного аппарата применяют следующие методы:
- прием медикаментов;
- диетическое питание;
- курс лечебных массажей;
- посещение мануального терапевта;
- лечебная физкультура;
- акупунктура;
- магнитотерапия, УВЧ.
Как убрать боль в спине пациентам с хроническим болевым синдромом и депрессией? Таким больным нужна эмоциональная поддержка и обеспечение психологической и двигательной реабилитации. Рекомендуется посещать курсы восстановления после перенесенных психологических и физических травм.
Препараты
Как снять боль в позвоночнике? Здесь помогут медикаменты с обезболивающим эффектом. Дозировку и длительность приема назначает только врач. Выделяют две основные группы:
| Наркотические | Ненаркотические |
| Плюсы: высокая эффективность, быстрое действие | Спазмолитики |
| Минусы: привыкание | Анальгетики |
| Разогревающие | |
| Нестероидные противовоспалительные | |
| Кортикостероиды | |
| Хондропротекторы |
Какие препараты обладают максимальным эффектом обезболивания при болях в пояснице:
- Напроксен;
- Диклофенак;
- Кеторолак.
Нестероидные противовоспалительные средства дают максимальный эффект при сочетании с миорелаксантами (снижают тонус мышц):
- Мидокалм;
- Миолакс;
- Толперил;
- Миоксан.
Снижают шанс перехода заболевания в хроническую стадию — кортикостероиды:
- Дексаметазон;
- Метилпреднизолон;
- Дипроспан;
- Будесонид.
Как снять боль в пояснице, если она вызвана стрессом:
- прием антидепрессантов;
- инъекции витамина В;
- уколы мильгамма;
- антиэпилептические средства.
Для предотвращения будущих болевых синдромов используются хондропротекторы:
- Алфлутоп;
- Глюкозамин;
- Хондроксид;
- Хондролон.
Данные препараты только устраняют симптомы и не ликвидируют истинную причину заболевания. Их эффект — временный, кроме этого у них есть ряд побочных действий и противопоказаний.
Прием медикаментов должен сочетаться с физиотерапевтическими процедурами.

Мази
Одним из самых безопасных средств при болях в пояснице считаются мази от суставов для наружного применения. При их использования в кровь попадает только 10% активных веществ. Подбирать мазь имеет не фармацевт в аптеке, а врач, который учтет все особенности заболевания. Продолжается курс лечения до 10 дней. Правила использования:
- Наносить средство нужно на чистый, неповрежденный участок кожи.
- Втирается мазь легкими массажными движениями. Количество процедур — 2-3 в день.
- Для улучшения согревающего эффекта, место нанесения мази следует укутать теплым шарфом.
- При воспалительных инфекционных процессах, согревающую мазь использовать запрещено.
Как убрать боль в спине с помощью мази? Что используют:
| Группа препаратов | Свойства | Название |
| Нестероидные противовоспалительные средства | Плюсы: быстрое действие при болях в пояснице, высокая эффективность Минусы: большое количество побочных эффектов | Диклофенак, Найз, Фастум гель, Вольтарен, Нимесулид, Ибупрофен |
| Согревающие мази | Активизируют кровообращение, расширяются сосуды, обладают обезболивающим эффектом | Финалгон, Капсикам, Випросал, Эфкамон |
| Хондропротекторы | Восстанавливают поврежденные связки и хрящевую ткань | Хондроитин, Терафлекс М |
| Гомеопатические средства | Улучшают метаболизм, восстанавливают пораженные хрящи | Траумель, Цель Т |
Также используются комбинированные препараты, которые, кроме обезболивающего действия, снимают воспалительный процесс, улучшают регенерацию тканей, обладают тромболитическим действием. Среди них:
- Долобене;
- Артроцин.
При болях в спине, вызванных спортивными травмами, переохлаждением или защемлением, применяют мази раздражающего действия
- Финалгон;
- Никофлекс,
- Випросал;
- Капсикам.
Перед использованием любого препарата нужно сделать аллергическую пробу — нанести небольшое количество мази на предплечье.
Непереносимость компонентов может спровоцировать крапивницу, отек и бронхиальный спазм.

Массаж
Одним из средств реабилитации при заболеваниях опорно-двигательного аппарата является массаж. Курс массажей также полезно проходить в качестве профилактического средства. Процедура будет полезна и спортсменам и людям, ведущим малоподвижный образ жизни. Также массаж поможет восстановиться после тяжелых физических нагрузок. Польза от массажей:
- снятие болевых ощущений в пояснице;
- стимуляция кровообращения и притока лимфы;
- улучшение проводимости нервных волокон;
- устранение отеков суставов;
- остановка воспалительных процессов.
Массаж должен проводить только квалифицированный специалист, так как одно неправильное движение может навредить больному.
Выделяют следующие виды массажа:
- Шведский массаж;
- Точечный массаж;
- Глубокопроникающий;
- Японский (шиацу);
- Тайский;
- Спортивный;
- Специальный массаж при грыже;
- Массаж для беременных.
Для снятия болевого синдрома используют растирания и разминания по специальным техниками.
Распространено мнение, что массаж никому не повредит. Но это в корне неправильно. Существует несколько противопоказаний, которые стоит учесть перед посещением массажиста.
Когда массаж противопоказан:
- при гипертонии;
- наличии межпозвоночной грыжи;
- онкологических заболеваниях;
- аллергической и гнойной сыпи на коже;
- туберкулезе;
- болезнях сердца;
- при патологиях почек;
- повышенной температуре тела;
- заболеваниях крови;
- доброкачественных опухолях;
- сильных смещениях межпозвонковых дисков;
- при тромбозах.
Сеанс массажа не должен превышать 60 минут. Если же процедура не помогла и поясница продолжает болеть, возможно неправильно выбранная техника массажа или массажист — непрофессионал.
Удобная поза
Одной из возможных причин болей в пояснице является неправильное положение во сне. Лучшей позой для сна считается поза на спине. Но многие люди не в состоянии так заснуть или такое положение им неудобно. Но существуют альтернативные варианты:
- Сон на спине с валиком под коленями. Такая поза распределяет вес равномерно плюс сохраняет натуральную кривизну позвоночника.
- На боку с подушкой между коленями. Чтобы не допустить деформации нижней части спины, между коленями следует класть твердый валик или подушку. Колени должны быть согнуты.
- Поза эмбриона. Как ни странно, именно такая поза принесет облегчение людям, у которых диагностировали межпозвоночную грыжу.
- Сон на животе. Эта поза считается наихудшей для сна, но если разместить тонкую подушку под животом и бедрами, она даже принесет облегчение больным с дегенеративными патологиями дисков. Чтобы избежать искажения шеи, можно попробовать лежать лицом вниз, для этого небольшую подушку следует положить под лоб, чтобы была возможность дышать.
Людям с больным позвоночником следует выбирать ортопедические матрасы и подушки.
Как снять боль в позвоночнике? Помогут несколько простых рекомендаций:
- лучше отказаться от мягкой мебели;
- при сидячей работе, следует делать перерывы каждые четверть часа, вставать и разминаться;
- спина должна касаться стула;
- при долгом положении стоя, нужно по очереди переносить вес на правую и левую ногу;
- поднимая вещь с пола, следует присесть или нагнуться с согнутыми коленями;
- водителям рекомендуется подкладывать под поясницу небольшой валик;
- при подъеме грузов, категорически запрещается делать резкие движения;
- во время обострения болевого синдрома нужно отказаться от сауны.
Укрепить мышцы спины помогут регулярные занятия физкультурой. Заниматься нужно систематически, только тогда будет положительный эффект.

Народная медицина
Устранить основную причину болевого синдрома в позвоночнике народная медицина не способна, но за счет народных рецептов возможно избавиться от самой боли. Для этого часто используют обычную грелку. Свойства сухого тепла:
- улучшается циркуляции крови;
- уменьшаются отеки;
- помогает при ущемлении нервов и незначительных растяжениях связок.
Кроме грелки, используют другие методы прогрева:
- горячие ванны с добавлением эфирных масел;
- мешочки из ткани с песком
- горчичники.
Нельзя использовать сухое тепло, если нет уверенности в причине заболевания. При воспалительных процессах во внутренних органах такие процедуры могут только навредить.
Хорошо помогают лечебные компрессы и отвары. Несколько результативных народных методов:
- Горчичный порошок развести водой до консистенции густой сметаны и приложить к пояснице не более чем на 5 минут. Тепло должно быть комфортным для тела, при сильном жжении компресс надо снять;
- 100 грамм соли растворить в литре горячей воды. Марлю или натуральную ткань намочить в растворе и приложить к больному месту. Закрепить и оставить на всю ночь.
- Свеклу тщательно помыть и натереть на мелкой терке вместе с кожурой. Массу отжать и смешать со столовой ложкой керосина. Кожу следует предварительно защитить куском марли. Смесь завернуть в натуральную ткань и приложить к больному месту. Сверху зафиксировать теплым шарфом и оставить на ночь.
- Из листьев агавы выжать сок и растирать им больную поясницу. Возможно ощущение сильного жжения. При раздражении кожи лечение следует прекратить.
- Свежую крапиву собрать в большой пучок. Больного нужно побить по пояснице этим веником. Печь будет очень сильно, но рецепт эффективен.
На самом деле народная медицина предлагает множество рецептов. Но перед их использованием лучше проконсультироваться с врачом, чтобы не навредить позвоночнику еще больше.

Профилактика
С болями в пояснице сталкиваются почти 90% людей. Поэтому лучше предупредить их, чем потом лечить. Несколько правил здорового позвоночника:
- Движение. Регулярные физические упражнения, активный образ жизни, контроль веса — все это укрепит мышцы спины, и существенно снизит риск травм.
- Отказ от вредных привычек. Сигареты пагубно действуют на межпозвонковые диски, уменьшают их прочность и гибкость.
- Правильные позы при сидении и сне. Следует контролировать эти факторы, так как неправильное положение — это лишняя нагрузка на позвоночник.
- Регулярные перерывы при сидячей работе. Желательно вставать с рабочего места каждые полчаса и 5-10 минут ходить и делать несколько простых упражнений.
- Уменьшение времени использования ноутбуков, смартфонов и планшетов. Частое пользование гаджетами создает дополнительную нагрузку на позвоночник и шею.
- Укрепление поясницы. Сильные мышцы спины — залог здорового позвоночника. Следует включать в ежедневные тренировки упражнения на укрепление пресса и растяжку.
Эти простые правила помогут укрепить спину. Если боль в пояснице беспокоит уже некоторое время, лучше избегать определенных движений и не поднимать грузы. Пациентам с остеохондрозом желательно не поднимать вещи, весом более 15 килограмм. Хороший результат дают занятия плаванием, йога, оздоровительная ходьба, гимнастика.
Источник

Остеохондроз – дегенеративное заболевание позвоночника, одна из самых часто встречающихся патологий человека. Для болезни характерно постепенное разрушение хрящевой ткани позвонков: по мере прогрессирования заболевания в деструктивные процессы вовлекаются связки, мышцы, костные структуры.
Наиболее показательным признаком патологии выступают боли в спине различного характера – резкие, ноющие, острые, периодические и постоянные. Всем пациентам с дегенеративными заболеваниями позвоночника полезно знать, как снять боль при остеохондрозе и устранить воспаление на острой стадии заболевания.
Боль при дегенеративных заболеваниях позвоночника
Боль – основной, но не единственный симптом остеохондроза. Само по себе разрушение хрящевой ткани не сопровождается болевым синдромом, особенно на начальной стадии заболевания. Болевые ощущения возникают, когда патологические трансформации затрагивают нервные окончания, мышцы и связки.

Болезненные процессы приводят к утрате эластичности и подвижности межпозвоночных дисков. На прогрессирующих этапах остеохондроза в дисках возникают трещины, а фиброзное кольцо меняет своё анатомическое положение. Данные процессы приводят к возникновению протрузий и грыж межпозвоночных дисков: это основные и самые опасные осложнения заболевания.
Рядом с межпозвоночными дисками располагаются нервные окончания, кровеносные сосуды и собственно спинной мозг. Деформированные диски сдавливают нервные окончания и травмируют их. Данный процесс и выступает первичной причиной болевых симптомов, воспалений, спазмов мышц и связок. Боли в спине нередко иррадиируют в другие части тела, поскольку нервные окончания спинного мозга связаны со всеми системами организма.
Болевая симптоматика при поражениях различных отделов позвоночника чрезвычайно многообразна. На прогрессирующих стадиях болезни, помимо болей в спине, пациенты могут ощущать боли в шее, головные, шейные, плечевые, желудочные и кишечные боли. Неприятные симптомы возникают в ногах, стопах, ягодичных мышцах, органах малого таза (нередко с нарушением функциональности).
Признаки усиливаются при:
- Физической активности;
- Усталости;
- Длительном нахождении в одной позе;
- Стрессах;
- Переохлаждении;
- Инфекционных процессах в организме.
При выраженной компрессии спинного мозга и кровеносных сосудов возможны серьёзные патологии внутренних органов. Особенно опасна компрессия в шейном и поясничном отделах. Нередко следствием патологических процессов при запущенном остеохондрозе выступают такие опасные заболевания, как инсульт, эректильная дисфункция, бесплодие, утрата контроля функций пищеварительных органов и мочевого пузыря.
Причины и сопутствующие симптомы болевого синдрома
Основные причины болевого синдрома при остеохондрозе:
- Сдавливание нервных окончаний при смещении дисков;
- Спазмы мышц;
- Компрессия кровеносных сосудов;
- Воспалительные процессы в окружающих позвонки мягких тканях.
Наиболее частая локализация болевых ощущений – поясничная область спины. Это наиболее подвижный отдел позвоночника: на него приходится основная нагрузка при физической активности, поднятии тяжестей. В крестцовой зоне находятся главные нервные сплетения и отделы спинного мозга, контролирующие внутренние органы.
При осложнениях нередко возникает синдром конского хвоста — воспаление нервных окончаний поясничного отдела. Данный синдром сопровождается сильными болями в нижней части спины. Отчасти они обусловлены рефлекторным мышечным напряжением. Дабы уменьшить боли, организм пытается ограничить мышечную активность, что приводит к спазму мускулатуры. Постоянное напряжение способствует накапливанию в мышечных тканях молочной кислоты, что также усиливает болевые симптомы.
В шейном отделе часто диагностируется синдром позвоночной артерии. Нарушение кровоснабжения головного мозга вызывает головные боли различной локализации (теменной, затылочной, височной). Поскольку боль имеет отраженный характер, обычные анальгетики не облегчают состояния. Другие признаки компрессии позвоночной артерии – цервикалгия, рефлекторные боли в шее и руках.
Сопутствующие признаки болей:
- Покалывание в конечностях:
- Онемение определенных участков тела, нарушение чувствительности;
- Ограничение амплитуды движения;
- Мышечная атрофия;
- Чувство постоянной усталости;
- Пониженная работоспособность.
Кашель, резкие движения, чихание смех – все эти факторы усиливают боли или провоцируют их возникновение.
Как устранить боль при остеохондрозе
Как устранить боль при остеохондрозе? Большинство людей ответят однозначно – лекарствами. С одной стороны это верно: анальгетики играют определённую роль при купировании болей. Но медикаментозные препараты дают лишь кратковременный эффект. Такое лечение имеет чисто симптоматический характер и не влияет на истинные причины заболевания.

Постоянно заглушать боли анестетиками – в корне неверная тактика. Квалифицированные врачи применяют лекарства только на начальном этапе лечения. Дальнейшая терапия зависит от стадии болезни, текущего состояния больного и прочих сопутствующих обстоятельств.
После устранения острой стадии болезни обязательно практикуются другие методики лечения – физиотерапия, профессиональный массаж, лечебная гимнастика, рефлексотерапия, остеопатия, комплексная санаторно-курортная терапия. Стимулируя кровообращение и метаболизм, укрепляя мышечный каркас и связки, мы тем самым предупреждаем дальнейшие дегенеративные процессы и препятствуем возникновению новых болей.
Немедикаментозная помощь в домашних условиях
Даже в домашних условиях при отсутствии лекарств есть способы если не полностью купировать боль, то хотя бы облегчить состояние больного. Существуют специальные положения тела, которые уменьшают болезненные проявления и обеспечивают пораженному участку двигательный покой.

При шейном остеохондрозе помогает отдых на специальной ортопедической подушке. Важно обеспечить полную иммобилизацию шейной области, поэтому подушка должна быть достаточно твёрдой и жесткой. Лежать лучше на спине. Прекрасно, если у вас имеется ортопедический воротник. Такие приспособления можно приобрести в магазинах медтехники либо сделать их своими руками из плотного картона и мягкой ткани.
При поясничной локализации боли есть несколько вариантов правильного расположения тела для снятия боли:
- Лёжа на спине, согните ноги в коленях и тазобедренных суставах (под колени можно положить подушку для удобства);
- Лёжа на боку, согните ноги и подтяните их к подбородку (под голову нужно положить небольшую подушку, чтобы выровнять ось позвоночника).
При болевом синдроме невоспалительного характера допускается мягкое прогревание пораженной области. Можно воспользоваться тёплой грелкой, можно просто закрыть спину шерстяным шарфом или пледом. Полный покой расслабляет мышцы и частично снимает спазм.
Лекарства для снятия боли и воспаления
Воспалительные процессы в нервных корешках требуют обязательного применения нестероидных противовоспалительных средств. Это достаточно обширная группа препаратов, представленная различными лекарственными формами – мазями, таблетками, растворами для инъекций. Наиболее популярные препараты – Ибупрофен, Диклофенак, мази Вольтарен, Фастум и другие.

Применяются также обезболивающие препараты местного назначения – Финалгон, Капсикам: эти мази, помимо анальгетического эффекта, ускоряют кровоток и обмен веществ. Существуют комплексные лекарства (хондропротекторы), которые частично восстанавливают ткань хряща и замедляют её разрушение.
Периоральные средства стараются назначать как можно реже: любые лекарства, помимо полезного действия, обладают побочными эффектами. Наиболее популярные и востребованные таблетированные препараты – Диклофенак, Нимесулид, Ибупрофен, Кеталонг, Мовалис.
Такие средства часто назначают курсом в 5-7 дней (по 1 таблетке трижды в сутки). При отсутствии терапевтического эффекта требуются более радикальные методы лечения.
Клиническая терапия
В больницах запущенные случаи остеохондроза с выраженным болевым синдромом лечат с помощью лекарственных инъекций. Самый действенный метод такого плана – новокаиновая блокада. Данный способ обезболивания близок к местной анестезии. Лекарство при инъекциях проникают непосредственно в нервные окончания и блокируют поступающие в мозг сигналы боли.
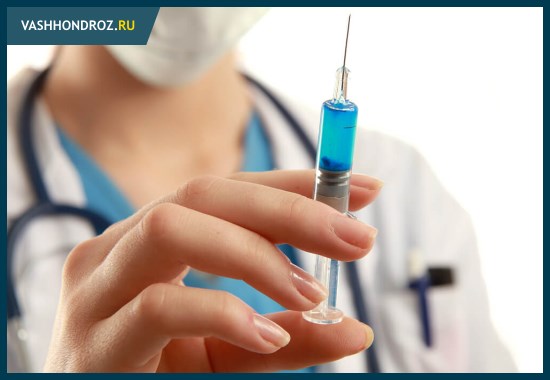
Блокада – эффективный, но исключительно симптоматический метод терапии. Само заболевание инъекции не излечивают, а лишь купируют его проявления. Нередко такая процедура назначается в целях диагностики – врачам необходимо выяснить, какой именно нерв воспален и даёт болевую симптоматику.
Лекарственная блокада как метод терапии обладает определенными преимуществами:
- Быстродействие (анальгезирующий эффект возникает буквально через несколько минут);
- Минимальное попадание лекарства в общий кровоток (уменьшение побочного действия на весь организм);
- Возможность частого применения (при необходимости).
Кроме анальгетиков, для усиления оздоровительного эффекта в организм иногда вводят спазмолитики, противоотечные лекарства и вещества, стимулирующие трофику (питание) и кровоснабжение пораженной зоны. Допускается внутримышечное введение витаминных препаратов.
Наиболее актуальные лекарства, используемые при блокадах: Лидокаин, Новокаин (анестетики), Гидрокортизон (кортикостероидное противовоспалительное средство), витамины группы В, АТФ (для питания клеток), Лидаза. Блокады бывают эпидуральными (делаются прямо в позвоночные структуры), паравертебральными (укол ставят в окружающие ткани).
Другие виды клинической терапии для лечения болевого синдрома: лекарственный электрофорез или фонофорез, магнитотерапия, гипотермия (воздействие холодом), парафиновые, озокеритовые аппликации, кинезиотейпирование (наложение терапевтических пластырей), рефлексотерапия – иглоукалывание.
Источник