Лежа на спине болит ягодица
 Боль в ягодице – не только неприятное, но и опасное явление, которое может привести к серьезным последствиям. Причин, по которым человек испытывает подобный дискомфорт, может быть немало. В их числе можно выделить травмы и патологии тканей данной области (кожный покров, клетчатка, мышцы, седалищный нерв) или заболевания других органов, при которых боль отдает в ягодицу.
Боль в ягодице – не только неприятное, но и опасное явление, которое может привести к серьезным последствиям. Причин, по которым человек испытывает подобный дискомфорт, может быть немало. В их числе можно выделить травмы и патологии тканей данной области (кожный покров, клетчатка, мышцы, седалищный нерв) или заболевания других органов, при которых боль отдает в ягодицу.
Синдром может иметь разный характер: боль в левой ягодице, боль в правой ягодице, двусторонняя боль, она также может иррадиировать в ногу, таз или живот.
Основные причины
Игнорировать боль в ягодице нельзя, поэтому человеку важно прислушаться к своим ощущениям и попробовать определить заболевание, которое ее вызвало.
Важно отметить, что для постановки точного диагноза и назначения соответствующего лечения необходимо обратиться к специалисту.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Пояснично-крестцовый остеохондроз
Описание болезни
Характеризуется разрушением хрящевой ткани межпозвоночных дисков, из-за чего позвоночный столб перестает поддерживать тело, а ткани деформированных дисков давят на нервные окончания.
Характер боли
В данном случае человек ощущает ноющую боль в ягодице при ходьбе, сильных физических нагрузках, резком вставании с места, неловких движениях, простуде. К болевому синдрому часто присоединяются следующие признаки:
- боль в районе крестца и бедер;
- чувство перенапряжения ягодичных мышц и мышц нижних конечностей;
- ограничение подвижности нижних конечностей;
- снижение чувствительности кожных покровов.
Диагностика и лечение
При подозрении на остеохондроз пояснично-крестцового отдела пациенту необходимо отправиться к неврологу, который проведет осмотр, назначит рентгеновское исследование и компьютерную томографию.
Если диагноз подтвердится, в качестве лечения назначаются противовоспалительные средства, физиотерапия, массаж, иглоукалывание.
Ишиас
 Описание болезни
Описание болезни
Ишиас (синдром грушевидной мышцы, ишиалгия, седалищная невралгия) – состояние, которое связано с ущемлением и воспалительными процессами седалищного нерва.
Посмотрите видео про это:
Ишиас является не болезнью, а одним из симптомов, который может быть вызван любыми причинами, начиная остеохондрозом и заканчивая переохлаждением.
Соответственно, при лечении ишиаса нужно не только подавить его симптомы, но и устранить корень проблемы.
Характер боли
Болевой синдром в случае ишиаса может носить разный характер: невыносимая, изнурительная боль или легкий дискомфорт, но в любом случае ощущения со временем усиливаются. При ишиасе дискомфорт распространяется на одну ягодицу и симметричную конечность (ее заднюю поверхность), человеку больно долго сидеть и стоять.
Диагностика и лечение
Для уточнения диагноза пациенту необходимо обратиться к врачу-вертебрологу. В качестве диагностических мероприятий проводится внешний осмотр, МРТ и КТ позвоночника, рентген, электронейромиография. Терапия подбирается в зависимости от причины болезни: лечебная физкультура для позвоночника, акупрессура, в сложных случаях – хирургическое лечение.
Для устранения симптомов используют обезболивающие и противовоспалительные препараты, спазмолитики.
Межпозвоночная грыжа
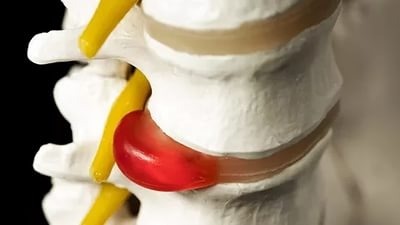 Описание заболевания
Описание заболевания
Межпозвоночная грыжа – результат запущенного остеохондроза, вследствие которого межпозвоночный диск разрушается, а на его месте возникает разрастание фиброзной ткани, воспаление и отложение солей кальция. Деформированный диск раздражает проходящие через него нервные окончания и вызывает неприятные ощущения.
Характер боли
Боль острая, сильная, ощущается только с правой или с левой стороны. Характерный признак межпозвоночной грыжи заключается в том, что дискомфорт начинается в пояснице, после чего боль иррадиирует в ягодицу и бедренную часть ноги. Впоследствии присоединяются следующие симптомы:
- слабость в конечностях;
- нарушение кожной чувствительности на ягодицах;
- ощущение «мурашек»;
- нарушение мочеиспускания и дефекации.
Диагностика и лечение
Лечением межпозвоночной грыжи занимается невролог или ортопед, пациентам назначают рентгенографическое исследование, КТ и МРТ.

Мнение эксперта
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга.
Образование: Оренбургская государственная медицинская академия, Оренбург.
Терапия зависит от стадии болезни, применяется консервативное (препараты, снимающие спазм и болевые ощущения, средства для улучшения местного кровообращения, лечебная физкультура) или хирургическое вмешательство.
Миозит
Описание заболевания
Миозит – воспалительный процесс в мышцах, возникающий вследствие ОРВИ, аутоиммунных болезней, хронических инфекций, переохлаждения организма, травм. Он имеет несколько разновидностей, но ягодицы болят обычно при оссифицирующем миозите.
Характер боли
При мышечном воспалении чувствуется боль в ягодице при ходьбе, чаще всего нерезкая, тянущего или ноющего характера.
Впоследствии при пальпации пораженных участков ощущаются характерные припухлости, а потом уплотнения, причем болевые ощущения на данной остадии обычно стихают.
Диагностика и лечение
Специалиста при миозите выбирают в зависимости от причины болезни: если он является следствием травмы, следует обратиться к травматологу, если же причина кроется в инфекционных заболеваниях, необходимо проконсультироваться с терапевтом. Тактика лечения зависит от стадии и запущенности заболевания. Обычно используются противовоспалительные нестероидные средства, согревающие мази, лечебная физкультура, массаж. В некоторых случаях (при возникновении нагноений) необходимо хирургическое вмешательство.
Гнойно-воспалительные процессы
Описание заболевания
Гнойные процессы во внутренних тканях ягодиц могут возникать по разным причинам, среди которых: попадание в открытую рану патогенных микроорганизмов (обычно стафилококки), снижение иммунитета, нарушения обмена веществ, переохлаждение организма, введение под кожу химических веществ.
- Абсцессы. Полости, наполненные гноем, которые выглядят как нарывы разных размеров.
- Флегмоны. Подкожное воспаление жировой ткани в виде припухлости в месте поражения.
- Фурункулы. Острые воспаления волосяных фолликулов, сальных протоков и окружающих тканей, которые имеют форму конусов с гнойным содержимым.
- Остеомиелит. Гнойно-воспалительное заболевание, которое затрагивает не только ягодичные ткани и мышцы, но и кости. Это опасное для жизни состояние, которое может привести к коме и летальному исходу, поэтому при малейшем подозрении на заболевание следует немедленно обратиться к специалисту.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Абсцессы, флегмоны и фурункулы часто появляются вследствие непрофессионального выполнения внутримышечных инъекций.
Соответственно, при необходимости введения препаратов необходимо обращаться к квалифицированным медработникам – это сведет к минимуму боль в ягодице и более серьезные проблемы.
Характер боли
При воспалительных заболеваниях боль обычно носит резкий, острый характер. Пациент ощущает боль в ягодице при сидении, а во время прикосновения к пораженному месту неприятные ощущения усиливаются. Нередко у больного поднимается температура, появляются головные боли, ухудшается общее самочувствие.
Диагностика и лечение
Диагностикой гнойно-воспалительных процессов тканей занимается хирург. Для этого пациенту чаще всего достаточно сдать анализы крови (общий, развернутый), чтобы врач мог убедиться в том, что инфекция не попала в кровоток. Абсцессы, флегмоны и фурункулы лечатся хирургическим путем, после чего человеку назначают антибактериальную и общеукрепляющую терапию. Исключение составляет остеомиелит, который лечится исключительно в условиях стационара.
Если гнойник небольшой и не вызывает повышение температуры и другие подобные симптомы, его можно вылечить в домашних условиях. Для этого используются мази («Левомеколь», мазь Вишневского и т.д.), печеный лук, свежие листья алоэ.
При возникновении гнойников на ягодицах ни в коем случае нельзя прикладывать к пораженным местам горячие компрессы, так как это только усугубит ситуацию.
Болезни тазобедренного сустава
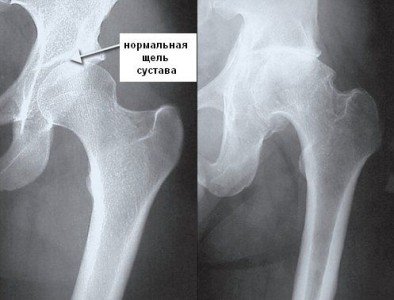 При заболеваниях тазобедренного сустава болевой синдром также может локализироваться в ягодичной области или боль может отдавать в нее. Чаще всего ягодицы болят после травм или вывихов, при врожденных или приобретенных патологиях. Кроме того, причиной могут быть деформирующие заболевания, затрагивающие хрящи и кости (артрит, артроз, коксартроз, туберкулез).
При заболеваниях тазобедренного сустава болевой синдром также может локализироваться в ягодичной области или боль может отдавать в нее. Чаще всего ягодицы болят после травм или вывихов, при врожденных или приобретенных патологиях. Кроме того, причиной могут быть деформирующие заболевания, затрагивающие хрящи и кости (артрит, артроз, коксартроз, туберкулез).
Болевой синдром в ягодицах может ощущаться и при ушибе мягких тканей или при перенапряжении мышц.
Если неприятные ощущения не сопровождаются дополнительными симптомами, то обращаться к врачу необязательно – они обычно проходят через несколько дней.
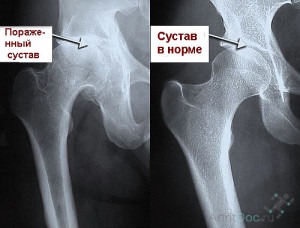 Характер боли
Характер боли
Заболевания и травмы тазобедренного сустава характеризуются болями в ягодицах и паховой области, отдающими в верхнюю поверхность бедер. Неприятные ощущения могут быть слабыми или сильными, в зависимости от степени поражения суставов. К болевому синдрому может присоединяться скованность движений, прихрамывание, невозможность выполнять простые действия (широко раздвинуть ноги, присесть на корточки и т.д.).
Диагностика и лечение
Лечением заболеваний тазобедренных суставов занимаются ревматологи, травматологи (если симптомы были вызваны травмой) и хирурги. Диагностика включает рентген, КТ, МРТ, биохимический анализ крови, иногда – УЗИ и электронейромиографию.
Лечение включает прием обезболивающих препаратов, антибиотиков, иногда наложение гипса на тазобедренный сустав, а в самых сложных случаях — хирургическое лечение.
Злокачественные опухоли
Злокачественные новообразования ягодиц развиваются в мягких тканях и чаще всего относятся к саркомам, базальноклеточному и плоскоклеточному раку. Кроме того, при наличии пигментных пятен и невусов на ягодицах они могут переродиться в меланому.
Характер боли
При развитии злокачественных образований ягодицы могут болеть постоянно, боль имеет колющий или тянущий характер и не проходит даже после приема соответствующих препаратов. Впоследствии боль начинает отдавать в ноги, бедра, таз и бока, к симптомам присоединяются проблемы с мочеиспусканием и дефекацией.
Если на ягодицах развивается меланома, на кожных покровах появляются изъязвления и пятна.
Диагностика и лечение
При подозрении на злокачественные опухоли ягодиц необходимо как можно быстрее обратиться к онкологу. Пациенту проводят рентген или УЗИ пораженного участка, компьютерную томографию, анализы на онкомаркеры, для подтверждения диагноза – биопсию. Лечение включает химиотерапию, облучение, криодеструкцию и хирургическое вмешательство.
При беременности
Многие женщины отмечают, что у них болят ягодицы при беременности, причем чаще всего боль отмечается на 36-40-й неделях беременности. Причиной данного состояния обычно является сдавливание нервных стволов и сосудов растущей маткой. Чтобы облегчить состояние, будущей матери рекомендуется носить бандаж, избегать тяжелых физических нагрузок и заниматься специальной гимнастикой для беременных.
Чаще всего боль в ягодице при беременности не несет опасности, но чтобы исключить более опасные состояния, следует проконсультироваться с лечащим врачом.
В каком случае необходима срочная медицинская помощь?
Иногда боль в ягодицах возникает вместе с симптомами, которые могут угрожать жизни человека. К признакам, которые требуют немедленной медицинской помощи, относятся:
- высокая температура, спутанность или потеря сознания;
- кишечное кровотечение, появление крови в кале или моче;
- сильная слабость в ногах;
- паралич одной или обеих ног.
Доврачебная помощь при боли в ягодицах
Чтобы облегчить состояние больного до того, как его проконсультирует врач, необходимо принять следующие меры:
- ограничить физические нагрузки;
- принять положение, в котором боль будет ощущаться меньше всего;
- помассировать больной участок легкими движениями;
- принять обезболивающий препарат («Анальгин», «Диклофенак», «Кетанов», «Доларен»);
- если боль вызвана ушибом, приложить к пораженному участку холодный компресс;
- при наличии открытой раны на поверхности кожи обработать ее антисептическим средством;
- если болевой синдром вызван непрофессионально сделанной инъекцией, можно нарисовать на ягодице йодовую сетку или приложить спиртовой компресс;
- при наличии фурункула или другого образования с гнойным содержимым сделать компресс из мази Вишневского или ихтиоловой мази.
Если боль в ягодице не проходит длительное время или к ней присоединяются другие симптомы, следует как можно быстрее обратиться к врачу.
Шпаргалка
- Причины боли: остеохондроз, ишиас, межпозвоночная грыжа, миозит, гнойно-воспалительные процессы, болезни тазобедренных суставов, злокачественные опухоли, беременность.
- Затягивать с посещением врача нельзя, важно вовремя поставить диагноз и начать лечение.
- Диагностика состоит из: физического осмотра, сбора анамнеза, рентгеновского исследования, КТ, анализов крови.
- Лечение зависит от болезни и может включать, как консервативное лечение, так и хирургическое вмешательство.
- Если причиной симптома является беременность, то облегчить состояние помогут: бандаж, гимнастика для беременных и ограничение физических нагрузок.
- Незамедлительная медпомощь требуется при проявлении дополнительных симптомов: повышенной температуры, спутанности сознания, крови в кале или моче, сильной слабости и онемении ног.
- Облегчить состояние до консультации специалиста помогут: анальгин, диклофенак, кетанов, доларен.
Источник
Боль в ягодице — достаточно распространенная проблема. Она может быть вызвана множеством причин, однако самой частой из них являются проблемы с позвоночником и костями таза.
Причины болей
Наиболее частой причиной болей в ягодице (в 75 % случаев) являются различные дегенеративные заболевания позвоночника. Они вызывают либо локальную боль в ягодице, либо иррадиацию боли из поврежденного межпозвоночного диска или сустава в область ягодицы. Заболевания позвоночника могут вызывать раздражение нервных волокон, нарушение нормального тонуса мышц (спазм, перерастяжение).
Ярким примером здесь является синдром грушевидной мышцы. Он часто бывает при пояснично-крестцовом радикулите. Суть синдрома заключается в сдавлении седалищного нерва грушевидной мышцей, расположенной в глубине ягодичной области. Сначала боль беспокоит только в пояснице, а затем спускается в область ягодицы, по задней поверхности бедра.
Дисфункция крестцово-подвздошного сочленения (сустава) также может давать боль в крестце и ягодице. К нарушениям в работе сочленения могут приводить различные асимметрии таза. Такие асимметрии грозят тем из нас, у кого есть сколиоз, плоскостопие или, например, проблемы с одним или обоими тазобедренными суставами. Также сустав может пострадать при травме (например, при падении на спину или на бок). Боль беспокоит преимущественно в области крестца, усиливается при вставании и ходьбе после длительного сидения.
Еще две частые причины боли в ягодице — спондилоартроз (артроз межпозвонковых суставов) и спондилез (деформация тел позвонков и появление костных наростов — остеофитов) поясничного отдела позвоночника. Эти заболевания приводят к сдавлению или раздражению нервных окончаний вокруг межпозвонковых суставов, что и дает иррадиацию боли в ягодицу, бедро (обычно под колено). Характерны боли при движении после длительного нахождения в неудобной позе, ограничение подвижности позвоночника. Часто боли отдают в другие области тела.
Читайте также:
Протрузия позвоночника
Грыжа межпозвоночного диска (чаще L5-S1) также может давать боль в ягодичной области. Обычно при такой грыже боль распространяется из поясничной области по всей ноге. Часто имеются выраженное ограничение движений в поясничной области (невозможно согнуться, часто появляется защитный сколиоз), трудно ходить не только из-за боли, но и из-за слабости в ноге и нарушения чувствительности в ней. Обычно грыжа проявляет себя после резкого поднятия тяжести, неудачного падения, неподготовленного движения. Чаще всего боль интенсивная, острая.
Диагностика

В большинстве случаев для установления причины болей достаточно общего и неврологического осмотра. Опытный врач без труда определит симптомы дегенеративного поражения позвоночника и установит причину болей в ягодице. Диагноз подтверждает рентген или магнитно-резонансная томография (при необходимости) соответствующего отдела позвоночника или сустава.
Лечение
В большинстве случаев назначают обезболивающее и противовоспалительное лечение (медикаментозные средства, физиотерапия, мануальная терапия, массаж). Практически при всех заболеваниях позвоночника и суставов после купирования острой боли с успехом применяют специальную гимнастику, направленную на восстановление нормального тонуса мышц, подвижности суставов.
Обычно гимнастика выполняется под руководством инструктора лечебной физкультуры. Иногда врач может рекомендовать выполнять простейшие упражнения дома самостоятельно для ускорения выздоровления.Например, при дисфункции крестцово-подвздошного сочленения можно выполнять глубокие осторожные приседания с раздвинутыми коленями. Это упражнение помогает уменьшить блок в суставе.
При синдроме грушевидной мышцы помогает гимнастика, направленная на растяжение этой мышцы. Лежа на спине, захватываете руками согнутое колено с больной стороны и плавно приводите его к здоровому плечу.
При появлении болей в ягодичной области обратитесь к врачу, не занимайтесь самолечением. Своевременно установленная причина боли и правильное лечение позволят избежать осложнений и хронизации боли в дальнейшем.
Будьте здоровы!
Мария Мещерина
Фото istockphoto.com
Источник
Многих людей интересует, почему болит ягодица, так как она является неотъемлемой частью тела, которая находится в движении ежедневно. Боли ягодиц пользуются популярностью среди офисных рабочих, велосипедистов, спортсменов и всех людей, которые любят регулярные прогулки. Иногда, даже простые действия причиняют жгучие боли ягодичным мышцам. Поэтому следует обращаться за помощью к специалистам для подобающего лечения.
1. Межпозвоночная грыжа
Причины болей в ягодице может вызывать межпозвоночная грыжа поясницы. Когда выпячивается диск в позвоночнике, это приводит к острым или хроническим болям, отдающим в ягодицу. Зачастую, основанием является остеохондроз, который может возникнуть в любой возрастной категории. К этому заболеванию склоны молодые люди, не имеющие достаточных физических нагрузок, подобающего питания или корректную работу. Из-за таких факторов в позвоночнике образуются застойные процессы, нарушающие кровообращение.
© shutterstock
Межпозвоночная грыжа поясницы может возникать по таким причинам:
- Малоподвижный образ жизни;
- Неправильное питание;
- Подъем тяжестей;
- Перегрузка поясницы;
- Лишний вес;
- Плоскостопие;
- Нарушенная осанка.
Каждый день, поясница человека подвергается сильным нагрузкам, процент которых возрастает, если происходит поднятие тяжестей с пола. Чтобы не повреждать позвонки, нужно качать мышцы спины.
Признаки межпозвоночной грыжи
Данный недуг может проявить себя не сразу, но спинная боль является основным симптомом, на который следует обращать внимание.
Изначально, болевые ощущения проявляются не часто, лишь при повышенных физических нагрузках. Но со временем боль становится все сильнее, и даже длительный отдых не облегчает ее. В связи с этим, человек перестает вести активный образ жизни, что в свою очередь препятствует нормальному питанию поясничного позвоночника.
Недуг имеет свойство увеличиваться в размерах, и когда прикасается к корешкам спинномозговых нервов, происходит прострел – боль, заполоняющая поясницу, ягодицы и ноги.
Заболевание может повредить тазовые и другие немаловажные органы. Если боль отдает в ягодицу, нужна высококвалифицированная консультация.
Способы лечения
Для лечения межпозвоночной грыжи используют консервативную и оперативную терапию. Хирургическое вмешательство проводится довольно в редких ситуациях, так как оно не дает никаких гарантий, что недуг не проявит себя больше никогда. Плюс, после этого метода требуется длительный реабилитационный период.
Консервативная терапия проводится такими способами:
- Медикаменты, убивающие воспаление;
- Витаминный комплекс;
- Миорелаксанты;
- Средства, устраняющие боли;
- Препараты, подавляющие спазм мышц.
Лечебная физкультура является неотъемлемой частью лечения грыжи, доставляющей нестерпимые боли в пояснице, ягодицах и ногах.
2. Защемление седалищного нерва
Боль в верхней части ягодиц сопровождается возникновением защемления седалищного нерва. Возбуждение нервных тканей вызывает сжатие нерва.
© shutterstock
Среди недугов, провоцирующих защемление, выделяют:
- Грыжу межпозвоночных дисков;
- Остеохондроз;
- Спондилолистез;
- Стеноз;
- Травмы позвоночника.
Распространенной причиной также считается мышечный спазм, вызывающий острые боли в ягодицах. Плюс, опухоль или инфекционное поражение седалищного нерва.
Признаки заболевания
Специалисты утверждают, что когда болит седалищная мышца – это основной признак защемления. Болевые ощущения проявляются в пояснице, перетекают в ягодицы, бедро, голень, пятку и заканчиваются в большом пальце ноги.
Часто происходит онемение ягодицы и других сопутствующих органов. Боли могут приумножаться, иногда проявляется жжение или покалывание.
Любое грубое движение, поднятие тяжести и даже кашель способны усилить болевые симптомы в пояснице и ягодицах. Ноющие боли приводят к затруднительной ходьбе и сидению. Из-за защемления ослабевают мышцы, следовательно, человеку становится сложно просто стоять.
Способы лечения
Для постановления диагноза, доктору хватит обычного осмотра, но для полноценного утверждения пациенту назначают УЗИ, рентген и МРТ. Если специалист усомнится в чем либо, к примеру, возникнет подозрение на наличие другого недуга, он возьмет кровь и урину на анализы.
Острые боли ягодиц и поясницы не позволяют человеку полноценно двигаться. При защемлении седалищного нерва, доктор назначает постельный режим на протяжении недели. Чтобы снять воспаление, прописываются противовоспалительные медикаменты, а для снятия болезненных ощущений – обезболивающие средства. По степени тяжести недуга врач также определит, каким способом будут вводиться лекарства.
При тяжелых защемлениях, пациенту пропишут стероидный курс препаратов или обезболивающую блокаду.
Если боли ягодицы вызваны спазмами, доктор отдаст предпочтение препаратам, которые смогут улучшить кровообращение.
Важный процесс лечения защемления – физиотерапия, которая включает:
- Магнитотерапию;
- Электрофорез;
- УВЧ-терапию;
- Фонофорез;
- Парафиновую аппликацию.
Но физиотерапевтические методы применяются после снижения жестких болевых ощущений в ягодицах и пояснице.
3. Спазм грушевидной мышцы
Мышечная боль в ягодицах вызывается спазмами грушевидной мышцы. Недуг может возникать как в левой, так и в правой ягодице, перемещаясь в бедро и ногу. Такие спазмы порождаются из-за повреждения мышцы или из-за первичных заболеваний.
© shutterstock
Нервные ветви и ножные сосуды зависят от полноценной работы грушевидной мышцы. Когда происходят какие-то изменения, возникают сильные, острые боли в ягодице.
К первичным заболеваниям, пробуждающим спазм грушевидной мышцы, относятся:
- Остеохондроз;
- Межпозвоночная грыжа;
- Спондилез;
- Радикулит;
- Опухоли поясницы;
- Спазмы спинных мышц;
- Болезнь Бехтерева.
К списку причин, которые могли повредить мышцу, относится:
- Растяжение ягодичной мышцы;
- Воспалительные процессы;
- Характерная травма ягодицы;
- Инъекционные повреждения;
- Артроз.
Провоцирующие факторы дают толчок недугу, который продолжает стремительно развиваться, если не начать лечение.
Признаки заболевания
Основным признаком считается боль в ягодице, имеющая свойство усиливаться и переходить на соседние области. Среди других симптомов выделяют:
- Затекание нижних пальцев;
- Воспаление нервов;
- Мурашки по тревожащей ноге;
- Нарушенная чувствительность;
- Ослабленный рефлекторный характер;
- Различные спазмы;
- Бледность или покраснения кожи.
С мышцами ягодиц лучше не шутить, так как несвоевременная терапия может спровоцировать осложнения, которые будут стабильно проявляться в будущем.
Методы лечения
Когда болят мышцы попы, врач должен выявить основной недуг позвоночника с помощью рентгена, УЗИ или МРТ.
Для лечения спазмов грушевидной мышцы используют такие терапии:
- Мануальную;
- Ударно-волновую;
- Ультразвуковую;
- Электротерапию;
- Лазеротерапию;
- Магнитотерапию.
В некоторых ситуациях применяются миорелаксанты, новокаиновая блокада и другие медикаментозные препараты.
В комплексном лечении, специалисты делают профилактику суставам, так как все в организме взаимосвязано.
4. Артрит тазобедренного сустава
Если болят кости в ягодицах, то это артрит тазобедренного сустава – воспалительный процесс. Недуг также называют кокситом.
© shutterstock
Зачастую, данная болезнь обнаруживается у людей старше 60 лет. Но на данный момент, трудоспособный возраст и маленькие дети не являются исключениями.
Специалисты разделяют артрит на несколько форм:
- Ревматоидная;
- Реактивная;
- Псориатическая;
- Инфекционная;
- Острая;
- Хроническая.
Работники медицины также выяснили причины, провоцирующие заболевание, к ним относятся:
- Различного рода травмы;
- Псориаз;
- Болезнь Крона;
- Кишечные недуги;
- Генные мутации;
- Вирусные инфекции;
- Дисплазия;
- Генетическая наследственность;
- Избыточный вес;
- Профессиональная деятельность.
Каждая причина имеет свои факторы образования недуга. Следовательно, требует подобающего лечения.
Признаки артрита тазобедренного сустава
Гнойная форма недуга характеризуется острыми болями и интоксикацией. У человека повышается потливость, проявляется общая слабость, головные боли, снижается аппетит. Воспалительный процесс также не остается незамеченным: кожа в проблемной области приобретает красный оттенок и становится горячей. Резкие, пульсирующие боли простреливают в ягодицу и пах. В момент движений болевые ощущения становятся невыносимыми.
К основным признакам недуга относят:
- Боль в ягодицах и паху;
- Хромоту;
- Ограниченные движения;
- Моментальную утомляемость.
При любых симптомах, следует незамедлительно обращаться за консультацией в больницу, так как своевременное лечение поможет избежать осложнений.
Способы лечения
Когда болит ягодица внутри, при любых формах недуга, для лечения назначают нестероидные препараты, способные убить воспаление. Они снимают болевые ощущения, и уменьшают отеки. После первого приема препарата, пациент чувствует себя намного лучше.
Чтобы снизить боль в ягодице, применяются обезболивающие гели, мази и крема. Но такие медикаменты не способны вылечить недуг, так как тазобедренный сустав располагается далеко под мышцами, не под кожей.
Ни один метод лечения не обходится без комплексных витаминов и миорелаксантов, которые расслабляют мускулатуру.
При инфекционной форме недуга назначаются антибиотики.
Для реабилитации проводятся физиотерапевтические процедуры, которые подбираются индивидуально для каждого пациента.
5. Люмбоишиалгия
Боль в верхней части ягодицы справа или слева – люмбоишиалгия или, в сокращении, ишиалгия. Недуг является сжатием, раздражением или воспалением седалищного нерва.
© shutterstock
Специалисты выделяют целый ряд факторов, способных пробудит люмбоишиалгию:
- Остеохондроз;
- Межпозвоночная грыжа;
- Остеоартроз;
- Патологии мышц;
- Ревматические недуги;
- Инфекции;
- Сахарный диабет;
- Частые или сильные переохлаждения;
- Избыточная масса тела;
- Беременность.
Данный недуг имеет несколько форм протекания, таких как невропатическая, мышечно-скелетная, смешанная, ангиопатическая. Каждая форма доставляет определенные боли в ягодице и требует подобающего лечения.
Признаки люмбоишиалгии
Основной признак проявляется в мышце, которая болит в нижней части ягодицы и в верхней, переходя на голень, но не добирается до пальцев ног. Ноющие, жгучие боли в ягодице не позволяют вести полноценный образ жизни.
Человек начинает прихрамывать, опираясь больше на здоровую конечность. Пациент не может долго стоять, ему приходится наклоняться вперед, чтобы сменить положение, так как мучительные боли не дают покоя.
У человека и при сидении болят ягодицы. Он вынужден опираться о стул или постоянно менять положение.
А также выделяются такие признаки:
- Озноб;
- Жар;
- Побледнение кожи;
- Онемение пораженного участка.
Способы лечения
Чтобы назначить подобающее лечение, доктор проведет опрос и осмотр, возьмет анализы, назначит рентгеновское обследование, УЗИ, МРТ, КТ. Если возникает подозрение на злокачественную опухоль, врачи прибегают к сцинтиграфическому обследованию.
Для лечения недуга, специалисты выписывают:
- Антибиотики;
- Противовоспалительные мази и крема;
- Обезболивающие медикаменты;
- Комплекс витамин;
- Препараты, укрепляющие костную ткань.
В некоторых случаях проводится хирургическое вмешательство.
Любая терапия должна проводиться под особым присмотром доктора, чтобы избежать непредвиденных последствий.
После сложного периода, когда боли и спазмы в ягодице устранены, назначается лечебная гимнастика, массажи, физиопроцедуры и иглоукалывание.
6. Миалгия
Причины боли в ягодице могут скрываться в таком заболевании как миалгия – патология болезненных ощущений в мышцах.
© shutterstock
Среди источников возникновения миалгии выделяют:
- Всевозможные травмы;
- Воспалительные процессы в организме;
- Неправильный образ жизни;
- Излишние нагрузки;
- Регулярные стрессы;
- Неполноценный сон;
- Нервные срывы;
- Инфекционные или вирусные поражения;
- Наследственность;
- Ревматоидные недуги и многое другое.
Многие люди задаются вопросом, почему без причины болят мышцы ягодиц, ведь не было физических нагрузок или повреждений. Стоит знать, что боли в ягодицах никогда не возникают без причин. У некоторых людей болевые ощущения могут проявиться, к примеру, спустя год после аварии, или через несколько дней после физических нагрузок.
Признаки миалгии
К симптомам недуга относят:
- Давящую, ноющую боль ягодичной мышцы;
- Сниженную работоспособность;
- Быструю утомляемость;
- Судороги;
- Спазмы;
- Онемение;
- Депрессию;
- Резкую смену настроения;
- Бессонницу.
Такие признаки также могут проявляться на смену погоды или климата.
Данная патология развивает мышечную слабость, и если не начать качественное лечение, миалгия приведет к атрофии, следовательно, к инвалидности.
Способы лечения
Лечение миалгии требует комплексного подхода, включающего в себя:
- Глюкокортикостероиды;
- Препараты, снимающие воспалительный процесс;
- Обезболивающие медикаменты;
- Гели, мази и крема;
- Витаминный комплекс;
- Диету;
- Правильный образ жизни;
- Массажи;
- Акупунктуру;
- Лечебную гимнастику.
© shutterstock
Врачи, лечащие боли ягодиц
Когда болят ягодичные мышцы, следует обращаться к таким специалистам:
- Терапевт;
- Ревматолог;
- Онколог;
- Хирург;
- Флеболог;
- Невролог;
- Ортопед.
Каждый доктор излечивает определенные болезни. Изначально нужно посетить терапевта, который направит к другому специалисту узкого профиля.
Менее популярные причины болей в ягодице
В ягодице острая боль может проявляться и по другим, малоизвестным причинам, среди которых выделяют:
- Кокцигодинию;
- Плоскостопие;
- Синдром Пирифортиса;
- Искривление позвоночника;
- Анальный абсцесс;
- Рак тазовых костей;
- Геморрой;
- Опоясывающий лишай;
- Стеноз позвоночника и многое другое.
Подведение итогов
Каждый человек должен знать,