Новое современное в лечении болей в спине
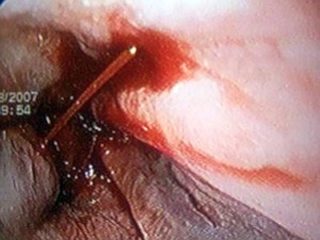
 Радиочастотная денервация — лечение болей в спине путем коагуляции нервных окончаний фасеточных суставов электромагнитным полем
Радиочастотная денервация — лечение болей в спине путем коагуляции нервных окончаний фасеточных суставов электромагнитным полем
Радиочастотная денервация (радиочастотная деструкция, радиочастотная аблация, РЧА, РЧД) — это миниинвазивная нейрохирургическая операция, которая выполняется при лечении болей в спине, связанной с артрозом межпозвонковых (фасеточных) суставов — фасеточном болевом синдроме.
Суть метода — Пункционным способом (через проколы) под контролем ЭОП (электронно-оптического преобразователя, интраоперационного рентгена) точно сбоку от межпозвонковых суставов вводятся специальные иглы с небольшими электродами на концах. Через эти иглы поочередно подается ток малой частоты и производится стимуляция нервных окончаний, находящихся в капсуле фасеточных суставов. В результате нервные окончания коагулируются (прижигаются) и болевой синдром проходит. Следует заметить, что коагуляция нервных окончаний не наносит вреда организму, а лишь избавляет пациента от болей в фасеточных суставах.
 Новые методы лечения болей в спине
Новые методы лечения болей в спине
Ограничения — Процедура не производится для пациентов с грубыми изменениями фасеточных суставов. Например, когда капсулы фасеточного сустава, как таковой, уже не существует и она заменилась костной грубой фиброзной тканью. Чаще всего это происходит в следствие возрастных изменений. В этом случае проведение процедуры возможно, но не имеет смысла.
Анестезия — Процедура выполняется под местной, либо общей анестезией. Главное условие — полная неподвижность пациента, которая необходима для точного введения электродов.
Результат — В результате пациент навсегда избавляется от болей в спине, связанной с артрозом фасеточных суставов. Пациент может покинуть больницу через 1 день после процедуры. Послеоперационной реабилитации не требуется.
Уникальное устройство превращает острую боль в обычное покалывание
 Новые методы лечения болей в спине
Новые методы лечения болей в спине
Австралийские врачи провели революционную процедуру — они вживили в спинной мозг необычное устройство, тем самым, вылечив хроническую боль. Имплантат способен записывать сигналы, идущие от нервной системы, и адаптировать силу импульсов, посылаемых в затронутые болью области.
По словам 60-летнего пациента, имплантат позволил снизить остроту боли в спине с 8 из 10 до 2-3 баллов. Это значительное снижение остроты болевых ощущений. Итак, устройство-стимулятор посылает сигналы в спинной мозг. Человек при этом ощущает покалывание в болевой зоне. Это сбивает мозг — человек больше не ощущает боли.
Устройство само подстраивается под желаемый уровень активности в зависимости от остроты боли и типа деятельности человека. Ученые считают, что имплантат поможет не только людям с хронической болью в спине, но и пациентам с болезнью Паркинсона.
Ученые создали устройство, избавляющее от хронической боли в спине
 Новые методы лечения болей в спине
Новые методы лечения болей в спине
Возможно, это простое и недорогое приспособление для спондилодеза скоро избавит от необходимости проведения более сложных операций. Спондилодез — хирургический метод лечения, направленный на создание неподвижного сочленения между соседними позвонками. Обычно к хирургическому вмешательству прибегают в случаях, когда консервативные методы лечения, такие как физиотерапия, лекарства и инъекции, не помогают.
Новое устройство называется Thru-Fuze. Его создали специалисты из Университета Нового Южного Уэльса. Ученые планируют начать испытания на людях уже в этом году. По словам специалистов, сегодня спондилодез — дорогая и сложная операция. К тому же, она приводит к желаемому результату всего в 50% случаев.
Между позвонками устанавливается костный трансплантат, и успех операции зависит от его дальнейшего роста. Иногда требуется год, чтобы понять, помогла ли пациенту операция. Новое устройство стабилизирует позвоночник без костного трансплантата. Когда устройство в ходе тестов на животных помещали между позвонками, происходила быстрая биомеханическая фиксация. Через некоторое время вырастала новая кость, соединяющая позвонки.
Новое приложение облегчит жизнь пациентам с болями в спине
Исследователи из Норвежского университета естественных и технических наук разрабатывают приложение для смартфона, которое поможет подобрать упражнения для пациентов с болью в спине. Проект называется selfBACK. Его основной задачей станет реализация одной из форм искусственного интеллекта.
Итак, комбинируя научное понимание причин боли в спине и передовые технологии, ученые пытаются создать специальную систему поддержки принятия решений. Информация о пациенте поступает через браслет. Устройство оценивает уровень физической активности человека, улавливает его пульс и количество пройденных шагов.
Непрерывный сбор данных пациента сформирует основу для системы поддержки принятия решений. Она создаст индивидуальные рекомендации для каждого человека. Так, пациенты получат советы о физических упражнениях и режиме сна. Это два наиболее важных аспекта, связанных с болью в спине.
www.meddaily
 Новые методы лечения болей в спине
Новые методы лечения болей в спине
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По поводу болезненных ощущений в спине общепрактикующий врач ежегодно консультирует 20 человек из 1000, 10-15 % из которых приходится госпитализировать. И менее чем 10 % из госпитализированных предлагается оперативное лечение боли в спине.
Боли в спине чрезвычайно широко распространенный симптом, встречающийся у 80 % населения Западной Европы в какой-либо период жизни. Из 1000 индустриальных рабочих 50 ежегодно бывают нетрудоспособны из-за болей в спине в тот или иной период времени. В Великобритании из-за данной патологии ежегодно теряется 11,5 млн рабочих дней.
В большинстве случаев боли в спине проходят сами: из числа больных, обратившихся к общепрактикующему врачу, у 70 % улучшение наступает спустя 3 нед, у 90 % — через 6 нед, причем это не зависит от получаемого больными лечения. Однако следует помнить, что боли в спине могут быть и проявлением тяжелого заболевания — злокачественного новообразования, локальной инфекции, сдавления спинного мозга или конского хвоста, и, конечно, такие случаи надо быстро диагностировать. Пожилой возраст больного заставляет отнестись к жалобам на боли в спине более серьезно. Так, по данным одного исследования, среди больных в возрасте от 20 до 55 лет, жалующихся на боли в спине, только у 3 % была выявлена так называемая спинальная патология (опухоль, инфекция, воспалительное заболевание), по сравнению с 11 % у лиц моложе 20 лет и с 19 % у лиц старше 55 лет.
Лечение болей в спине включает:
- лечение острой боли в спине;
- постельный режим и физические упражнения;
- физические факторы;
- лекарственные препараты;
- физиотерапия и процедуры;
- хирургическое вмешательство;
- обучение профилактике боли в спине.
Лечение боли в спине в первую очередь зависит от характера основного заболевания. Его подразделяют на недифференцированную и дифференцированную терапию.
Недифференцированная терапия направлена на уменьшение болевого синдрома или реакций пациента на боль и устранение вегетативных реакций. Она включает: соблюдение постельного режима до уменьшения выраженности болей; сухое тепло местно; рефлекторно-отвлекающие средства (горчичники, банки, мази); ЛФК, массаж, витаминотерапия, физиотерапия, рефлексотерапия, коррекция психологического статуса.
Значение лабораторных исследований в дифференциальной диагностике болей в спине
Отклонения | Возможные заболевания |
Повышение СОЭ | Спондилоартриты, ревматическая полимиалгия, злокачественные опухоли, туберкулез, остеомиелит, абсцесс |
Повышение активности щелочной фосфатазы | Метастазы в кости, болезнь Педжета, остеомаляция, первичный гиперпаратиреоз |
Патологический пик на электрофореграмме белков сыворотки | Миеломная болезнь |
Положительный посев крови | Сепсис с развитием остеомиелита или абсцесса |
Выявление простатического специфического антигена | Рак предстательной железы |
Выявление HLA-B27 | Спондилоартриты |
Изменения в анализах мочи | Заболевания почек (камни, опухоль, пиелонефрит), болезнь Рейтера |
Положительные туберкулиновые пробы | Туберкулез костей или спинного мозга |
Дифференцированное лечение болей в спине вертеброгенного характера зависит от их патогенетических механизмов. Комплексная патогенетическая терапия направлена на пораженный сегмент, устранение мышечно-тонических проявлений и миогенных триггерных зон, очагов нейромио-остеофиброза, висцеральных очагов раздражения, аутоаллергических процессов.
Кроме того, лечение должно быть дифференцированным в зависимости от фазы заболевания. В начальных фазах или при обострении лечение направлено на уменьшение и затем полное снятие болевого синдрома, существенная роль при этом принадлежит иммобилизации, противоотечным, десенсибилизирующим, спазмолитическим средствам, лечебным медикаментозным блокадам, специальным видам массажа, витаминотерапии (нейрорубин). Основное место занимают нестероидные противовоспалительные средства (топические — гели, мази; пероральные и парентеральные — диклак) и миорелаксанты — толперизона гидрохлорид (мидокалм) в/м по 100 мг (1 мл) 2 раза/сутки. После парентерального введения назначают по 150 мг мидокалма 3 раза/сутки во внутрь.
Дифференциальная диагностики болей в спине
Признаки | Группы причин | |||
механические | воспалительные | мягко-тканные | очагово-инфильтративные | |
Начало | Вариабельно, часто острое | Подострое | Подострое | Постепенное |
Локализация | Диффузная | Диффузная | Диффузная | Очаговая |
Симметричность процесса | Односторонний | Чаще двусторонний | Генерализованный | Односторонний или по средней линии |
Интенсивность | Вариабельна | Умеренная | Умеренная | Выраженная |
Неврологическая симптоматика | Характерна | Нет | Нет | Обычно нет |
Утренняя скованность | До 30 мин | Более 30 мин | Вариабельна | Нет |
Реакция боли на покой | Ослабление | Усиление | Вариабельна | Нет (боль постоянна) |
Реакция боли на физическую активность | Усиление | Ослабление | Вариабельна | Нет (боль постоянна) |
Боль в ночное время | Слабая, зависит от положения | Умеренная | Умеренная | Сильная |
Системные проявления | Нет | Характерны | Нет | Возможны |
Возможные заболевания | Остеохондроз, грыжа/ повреждение диска, перелом позвонка, спондилолистез | Спондилоартрит, ревматическая полимиалгия | Фибромиалгия, миофасциальный синдром, перенапряжение мышечно-связочного аппарата | Опухоль, инфекционное поражение костей или мягких тканей |
При достижении стационарной фазы и фазы регресса ведущее значение приобретают другие методы, большинство из которых относятся к физиотерапии: мануальная терапия, вытяжение, тракционное лечение, массаж, различные методы электротерапии, иглотерапия, местное обезболивание, лечебная гимнастика, различные реабилитационные программы: дозированная физическая и рациональная двигательная активность, обучение больного новому, индивидуально подобранному для него двигательному режиму, применение бандажей, использование супинаторов при плоскостопии. Все они применяются при лечении сходных заболеваний, а какому из них следует отдать предпочтение — решает врач, и выбирает тот метод, которым лучше владеет.
На разных этапах лечения назначают рассасывающие средства и стимуляторы регенерации, хондропротекторы (терафлекс). Многие авторы на протяжении всего курса лечения рекомендуют использовать антидепрессанты вне зависимости от клинических проявлений депрессии.
Ошибки: применение неэффективного лечения; неадекватное использование времени при работе с пациентом; опиоиды.
Вопрос о хирургическом вмешательстве в каждом конкретном случае решается совместно с врачами разных специальностей: кардиологом, невропатологом, ревматологом, ортопедом и нейрохирургом.
Показания к хирургическому лечению при неврологических осложнениях делятся на абсолютные и относительные. Абсолютными показаниями к оперативному вмешательству относятся: острое сдавление конского хвоста или спинного мозга, невправимая грыжа при полном ликвородинамическом и миелографическом блоке. Относительными показаниями служит односторонняя или двусторонняя боль, неподдающаяся консервативной терапии и приводящая к нетрудоспособности.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Признаки, которые могут указывать на прогностически тяжелую патологию
Боль, вызванная физической активностью и исчезающая после отдыха, редко бывает злокачественной, и соответственно наоборот. Меняющаяся сторонами или двусторонняя ишиалгия, особенно если она сопровождается сенсорной симптоматикой или слабостью в нижних конечностях или стопах, заставляет предполагать поражение конского хвоста (в пользу этого говорит также расстройство мочеиспускания).
Тревожными симптомами могут считаться также обусловленное болями ограничение подвижности поясничного отдела позвоночника во всех направлениях, локальная пальпаторная болезненность кости, двустороннее неврологическое «выпадение», неврологические изменения, соответствующие уровням сразу нескольких спинномозговых корешков (особенно если вовлечены сакральные нервы), двусторонние симптомы натяжения спинномозговых корешков (например, по симптому подъема выпрямленной ноги). Ускорение СОЭ (более 25 мм/ч) является достаточно ценным скрининговым тестом для различной серьезной патологии.
Больные, в отношении которых возникает подозрение на компрессию спинного мозга или конского хвоста или у которых имеет место обострение односторонней симптоматики, должны быть направлены к специалисту немедленно, а больные, у которых подозревается онкологическое или инфекционное поражение, должны быть безотлагательно направлены к специалисту.
Лечение при «механической» боли в спине
Большинство лиц с болями в спине лечится консервативно. Больные должны соблюдать покой находиться в горизонтальном положении или положении со слегка разогнутой спиной, предпочтительно на жестком матраце (под матрац можно подложить доску). Необходимо избегать напряжения в спине: пациент должен осторожно подниматься с постели, не должен наклоняться вперед, нагибаться, тянуться вверх, садиться на низкие стулья. Разорвать порочный круг — мышечная боль — спазм помогут анальгетики: например, парацетамол до 4 г/сут внутрь, НСПВП, такие как напроксен по 250 мг через каждые 8 ч внутрь после еды, однако в острых стадиях могут потребоваться опиоиды. Помогает также тепло. Если сохраняется спастическое сокращение мышц, то следует подумать о применении диазепама по 2 мг через 8 ч внутрь. Физиотерапия, примененная в острой фазе заболевания, может уменьшить боли и мышечный спазм. Выздоравливающему пациенту должны быть даны инструкции о том, как следует вставать и какие делать физические упражнения для усиления мышц спины. Многие больные предпочитают обращаться за помощью к специалистам по костной патологии или мануальным терапевтам, но те обычно прибегают к тем же методам лечения, что и физиотерапевты. Специальные наблюдения показывают, что мануальная терапия может снять резко выраженные боли, но эффект этот обычно недолог. Если боль не покидает больного и по истечении 2 нед, то следует подумать о рентгенологическом исследовании, эпидуральной анестезии или о корсете. Позже, если боли все-таки не проходят, может возникнуть необходимость в консультации специалиста для уточнения диагноза, усиления эффективности лечебных мероприятий и для уверенности в собственных действиях.
Пиогенная инфекция
Поставить подобный диагноз подчас бывает довольно трудно, поскольку никаких обычных признаков инфекции может и ие быть (лихорадка, местная пальпаторная болезненность, лейкоцитоз периферической крови), однако СОЭ часто повышена. Пиогенная инфекция может быть вторичной по отношению к первичному септическому очагу. Вследствие мышечного спазма возникают боли и ограничение любого движения. Примерно половина указанных инфекций вызывается стафилококком, по причиной могут служить также Proteus, E. coli, Salmonella typhi и микобактерии туберкулеза. На рентгенограммах позвоночника обнаруживаются разрежение или эрозия кости, сужение межсуставной щели (в том или ином суставе) и иногда новообразование кости под связкой. Наибольшей диагностической информативностью при данной патологии обладает сканирование кости с технецием. Лечение: как и при остеомиелите плюс постельный режим, ношение корсета или гипсового «жакета».
Туберкулез позвоночника
В настоящее время данное заболевание довольно редко встречается в Западной Европе. Болеют чаще лица молодого возраста. Возникают болезненность и ограничение всех движений в спине. СОЭ, как правило, повышена. При этом могут иметь место абсцесс и сдавление спинного мозга. Межпозвонковые диски поражаются изолированно или с вовлечением тел позвонков как с правой, так и с левой стороны, сначала обычно поражается передний край позвонка. На рентгенограммах отмечаются сужение пораженных дисков и локальный остеопороз позвонков, позже обнаруживается деструкция кости, что впоследствии приводит к клиновидному перелому позвонка. При поражении грудного отдела позвоночника на рентгенограмме могут быть видны параспинальные (паравертебральиые) абсцессы, а при осмотре больного выявляется и кифоз. В случае поражения нижне-грудного или поясничного отделов абсцессы могут образоваться по бокам поясничной мышцы (псоас-абсцесс) или в подвздошной ямке. Лечение — противотуберкулезная химиотерапия с одновременным дренированием абсцесса.
Пролабирование (протрузия) диска в центральном направлении
Мысль о необходимости срочного нейрохирургического вмешательства должна возникать при двустороннем ишиасе, перинеальной или седловидной анестезии и при нарушении опорожнения кишечника и функции мочевого пузыря.
Для предотвращения паралича обеих ног необходима срочная декомпрессия.
Лекарственная терапия боли в спине должна быть комбинированной, учитывающей вклад ноцицептивного, невропатического и психогенного компонентов; иначе говоря, важнейшее значение имеет не только оценка структурных изменений в позвоночнике, но и выделение ведущих патофизиологических механизмов болей. В практическом плане целесообразно рассмотреть стратегии дифференцированной фармакотерапии в зависимости от структурных изменений, патофизиологии боли, механизмов и мишеней действия лекарственных препаратов и способов их применения.
Стратегия лекарственной терапии в зависимости от структурных изменений
- Необходимо уточнить, вызвана невропатическая боль преходящим сдавлением корешка и его отёком, что проявляется периодическими болями, или имеет место постоянная его компрессия. При преходящей компрессии целесообразно назначить местный анестетик (пластины с лидокаином), опиоидный анальгетик и НПВС. В случае постоянной компрессии нервного корешка наиболее эффективны лидокаиновые пластины, трициклические антидепрессанты и антиконвульсанты.
- При воспалении тканей, окружающих межпозвонковый диск, и при фасеточном синдроме эффективны НПВС. В то же время при воспалении внутренних отделов межпозвонкового диска НПВС малоэффективны, так как практически не проникают из крови в эти отделы (уместно напомнить, что в межпозвонковом диске, равно как и в других хрящевых тканях, кровеносные сосуды отсутствуют). В этом случае наилучшим выбором может быть опиоидный анальгетик, воздействующий на центральные механизмы болей. При переломах позвонков или при процессах восстановления после хирургических операций назначать НПВС нежелательно, так как они угнетают образование костной ткани.
Стратегия лекарственной терапии с учётом патофизиологии боли
Анализ патофизиологических механизмов позволяет более точно подбирать лекарственные препараты.
- При наличии очевидного воспалительного компонента следует рекомендовать НПВС. При явлениях аллодинии показаны пластины с лидокаином, антиконвульсанты и антидепрессанты. Эти же средства можно назначить при симпатических болях.
- При локальном мышечном гипертонусе эффективны миорелаксанты, при миофасциальном болевом синдроме — локальные инъекции местных анестетиков в триггерные точки.
- При постоянной активации NMDA-рецепторов нарушается опосредованное ГАМК-ингибирование. Следовательно, препараты ГАМК-ергического действия потенциально могут быть эффективными для купирования болей. Среди антиконвульсантов к таким средствам относят топирамат и отчасти габапентин. В эту группу можно включить и баклофен, обладающий ГАМК-ергическим действием на спинальном уровне.
Стратегия лекарственной терапии с учётом механизмов действия препаратов
- НПВС и опиоиды более эффективны при периферических поражениях, так как первые воздействуют на каскад провоспалительных реакций, а вторые способны уменьшать выброс субстанции Р.
- Как уже упоминалось, в случае вовлечения в процесс нервных структур за пределами зоны непосредственного поражения могут быть полезны антиконвульсанты. Опиоиды наиболее активно действуют в области задних рогов спинного мозга, но следует помнить, что возможно развитие толерантности, опосредованной активацией NMDA-рецепторов. Для предотвращения развития толерантности к опиоидам можно использовать трициклические антидепрессанты в малых дозах, которые частично блокируют NMDA-рецепторы.
- Агонисты ГАМК-рецепторов можно рекомендовать при повышенной тревожности и нарушениях сна (бензодиазепины, золпидем). Депрессия и тревога — постоянные «спутники» хронической боли, для их купирования можно использовать антидепрессанты (лучшим профилем безопасности обладают сертралин, эсциталопрам, венлафаксин).
Стратегия лекарственной терапии с учётом разных способов введения препаратов
Большинство препаратов для лечения боли назначают перорально. Впрочем, это часто связано с риском системных побочных эффектов, в том числе и со стороны ЦНС. В этом плане преимуществом обладают препараты, применяемые местно (например, пластины с лидокаином). Другой перспективный метод — использование трансдермальных систем с опиоидным анальгетиком (в частности, с фентанилом), обеспечивающих медленное поступление препарата на протяжении длительного времени. Внутримышечное и внутривенное введение лекарств обычно рекомендуют больным, находящимся в стационаре. Иногда имплантируют интратекальные помпы для постоянной инфузии баклофена и/или опиоидных анальгетиков в небольших дозах. Это позволяет избежать нежелательных побочных явлений, однако сама имплантация помпы является хирургической процедурой и может сопровождаться осложнениями. В заключение следует отметить, что в настоящее время главный принцип лекарственной терапии боли в спине — рациональная полифармакотерапия. Купировать боли с помощью только одного препарата удаётся далеко не во всех случаях. При назначении лекарственных препаратов важно соблюдать баланс между их эффективностью и риском нежелательных эффектов, а при комбинированной терапии -учитывать возможность их взаимодействия.
Важно знать!
Причины утреннего болевого синдрома в позвоночном столбе и/или мягких тканях спины после ночного отдыха могут быть разными – от банальных неудобств спального места до серьезных заболеваний. Читать далее…
!
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник