От какой инфекции может болеть спина
Инфекционные заболевания позвоночника могут иметь совершенно разную природу и возникать, как спонтанно образованным самостоятельным очагом, или же как осложнение уже имеющегося заболевания. К счастью, инфекции позвоночника встречаются довольно редко, особенно в развитых странах.
Тем не менее, во всех случаях это – серьезное заболевание, угрожающее здоровью и жизни больного, которое необходимо правильно лечить.
Причины возникновения инфекций позвоночника – кто в группе риска?
Есть определённые предпосылки, которые несут в себе риск инфицирования позвоночника и развития инфекции в его структурах.
Группы людей, у которых чаще возникают инфекционные заражения позвоночника:
- Имеющие избыточный вес, страдающие ожирением.
- Лица с сахарным диабетом, с другой эндокринной патологией.
- Люди с неправильным питанием, недоеданием.
- Имеющие вредные привычки – курение, наркомания, алкоголизм.
- Лица, страдающие артритом.
- Перенесшие операции или какие-либо манипуляции в области позвоночника, люмбальные пункции.
- Хирургические вмешательства вследствие других заболеваний. Особенно, если впоследствии отмечались воспаления или инфицирование хирургических ран.
- Люди, перенесшие трансплантацию органов.
- С состоянием иммунодефицита – СПИД, состояние после радиологического лечения или химиотерапии при онкологии.
- Лица, страдающие онкологическими заболеваниями.
- Перенесшие инвазивные урологические процедуры.
- Имеющие какие-либо воспалительные или инфекционные заболевания (особенно туберкулез, сифилис).
Чаще всего возбудителем инфекционных поражений позвоночника является золотистый стафилококк (Staphylococcusaureus). В последнее время специалисты отмечают рост инфекций позвоночника под воздействием грамотрицательных бактерий, из которых наиболее часто при данном заболевании выделяется синегнойная палочка (Pseudomonas).
Признаки и симптомы инфекционного поражения позвоночника – план диагностики
Инфекционный процесс, возникающий в тканях позвоночника или около него, очень часто «маскируется» под другие заболевания, поэтому важность своевременной и правильной диагностики трудно переоценить.
Симптомы инфекции позвоночника могут иметь отношения к различным её видам, но всё же есть различия, которые зависят от конкретной инфекции.
Что должно насторожить?
-
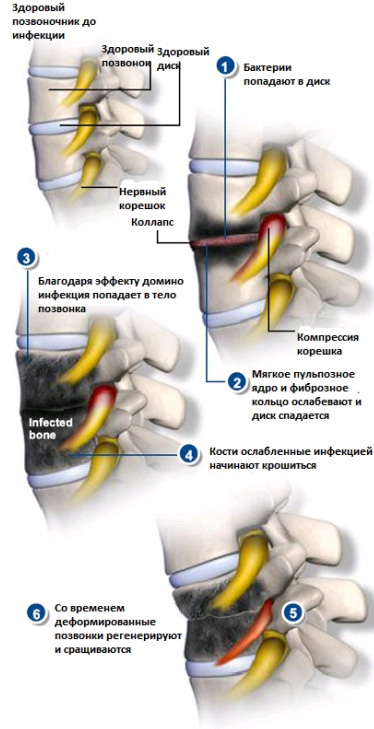 Сильные и постоянные боли в области спины. Особенно, когда они возникают сами по себе, а не как последствие травм или ушибов области позвоночника. Однако стоит помнить, что очень часто боли при инфекции позвоночника отсутствуют или носят непродолжительный, стертый характер.
Сильные и постоянные боли в области спины. Особенно, когда они возникают сами по себе, а не как последствие травм или ушибов области позвоночника. Однако стоит помнить, что очень часто боли при инфекции позвоночника отсутствуют или носят непродолжительный, стертый характер. - Повышения температуры может не быть (лихорадка бывает лишь у 25% заболевших), но в некоторых случаях держится температура до 37,5 градусов без симптомов ОРВИ, простуды. При остром инфекционном процессе температура тела может повышаться до 39-40 градусов.
- Общее недомогание, вялость, сонливость, слабость.
- Иногда отмечается ригидность шейного отдела позвоночника.
- Симптомы интоксикации встречаются лишь в некоторых случаях.
- Признаки воспаления ран после операции, истечение серозного или гнойного содержимого из них.
- Покраснение отдельных участков кожи над позвоночником.
- Утрата чувствительности на отдельных участках тела, ощущение онемения, мурашек в руках и ногах.
- В запущенных случаях больной может потерять контроль над дефекацией и мочеиспусканием.
- Без лечения и при быстром прогрессировании заболевания могут возникать судороги и параличи.
Как видно из списка симптомов, признаков, с точностью указывающих именно на инфекционный процесс в позвоночнике, нет. Именно поэтому как можно раньше необходима точная диагностика, позволяющая выявить природу возникших стертых симптомов.
Лабораторные исследования:
- Общий анализ крови
При воспалении и инфекционном поражении позвоночника в большинстве случаев будет повышена СОЭ. Лейкоцитоз в начале болезни отмечается только у 30% заболевших.
- Посев крови на определение возбудителя.
- Лабораторное исследование тканей, содержимого из ран, абсцессов, взятых при помощи биопсии или пункций, на предмет выявления возбудителя заболевания.
Диагностические методы:
- Рентген позвоночника
Рентгенография показывает обычно сужение промежутков между позвонками, участки повреждения костной ткани – эрозия, деструкция (которые, однако, могут не присутствовать в самом начале заболевания, а появятся гораздо позже)
- Магнитно-резонансная томография
При помощи МРТ можно точно диагностировать заболевание и определить область, который затронут патологическим процессом.
- Компьютерная томография
Этот метод используется сейчас реже, чем МРТ. Однако к нему прибегают, когда у больного отмечаются очень сильные боли в спине, и из-за них МРТ проводить проблематично.
Итак, наиболее результативными диагностическими мерами являются анализ крови на реакцию оседания эритроцитов (СОЭ) и МРТ позвоночника.
Виды инфекционных заболеваний позвоночника – особенности диагностики и лечения
Дисцит
Это – инфекционно-воспалительное поражение диска между позвонками. Чаще всего диагностируется у пациентов детского возраста.
Причина дисцита в подавляющем большинстве случаев остается не выявленной, но большинство специалистов утверждают всё-таки об инфекционной природе заболевания.
- Частым спутником дисцита является боль в спине. Маленькие дети могут отказываться ходить и двигаться. На диагностических мероприятиях ребенок откажется сгибаться или наклоняться из-за сильной боли.
- Тем не менее, температура тела при дисците очень часто остается в пределах нормы, не замечается также лихорадка или признаки интоксикации.
- На рентгенограмме дисцит проявит себя расширением тканей позвоночника. В боковой проекции может быть заметна эрозия концевых пластин на смежных позвонках.
- Как правило, СОЭ в анализе крови будет увеличено.
- Компьютерная томография или МРТ позволят выявить точную локализацию поражения.
- Биопсия для выявления возбудителя заболевания выполняется, если известно, что больной употреблял наркотики внутривенно, или же если заболевание возникло после хирургических или медицинских манипуляций. В других случаях чаще всего возбудитель – золотистый стафилококк.
Лечение дисцита:
- Большинство специалистов сходятся во мнении, что в лечении этого заболевания необходима иммобилизация. Как правило, выполняют гипсовую иммобилизацию.
- Необходима также терапия антибиотиками.
Остеомиелит позвоночника
Инфекционное поражение при данном заболевании затрагивает костные ткани позвонков. Возбудителями остеомиелита позвоночника могут быть и грибки, и бактерии – в этих случаях говорят о бактериальном или пиогенном остеомиелите.
В ряде случаев остеомиелит позвоночника вторичен, когда это — последствия других инфекционных процессов в организме больного, при которых возбудитель заносится в ткани позвоночника гематогенным путем. Как правило, нарастание симптомов очень длительно по времени – от начала заболевания до его диагностирования проходит иногда от 3 до 8 месяцев.
- Остеомиелит позвоночника почти всегда сопровождается болями в спине, часто – очень сильными. Со временем боль увеличивает интенсивность и становится постоянной, не проходит даже в состоянии покоя, в положении лежа.
- Как правило, остеомиелит позвоночника проявляется повышением температуры тела.
- В анализе крови можно увидеть повышение СОЭ и лейкоцитоз.
- При прогрессировании заболевания у больного может развиться нарушение мочеиспускания.
Неврологические симптомы при остиомиелите позвоночника возникают, когда в значительной степени оказываются пораженными костные ткани позвонков, с их распадом и деструкцией.
Возбудителем остиомиелита позвоночника чаще всего является золотистый стафилококк.
Лечение остиомиелита позвоночника:
- Длительный период интенсивной терапии антибиотиками. Как правило, в течении полутора месяцев больному вводят антибиотики внутривенно, а затем в течение следующих полутора месяцев – перорально.
- При туберкулезном поражении и при некоторых других инфекциях позвоночника для лечения остеомиелита иногда требуется оперативное вмешательство.
Эпидуральный абсцесс
Это – гнойный воспалительный процесс в пространстве над твердой оболочкой спинного мозга. Гнойные массы могут инкапсулироваться и сдавливать нервные корешки. Кроме этого, возникает и расплавление самих нервных структур и окружающих тканей, что приводит к необратимым последствиям, выпадению некоторых функций, напрямую угрожает здоровью и жизни больного.
В самом начале заболевания симптомы могут быть незначительные. Может появляться покалывание в месте воспаления или в конечностях по ходу нервных корешков, слабость.
Для того, чтобы заподозрить эпидуральный абсцесс, специалист должен осмотреть спину и определить, нет ли асимметрии, отека, местных выпячиваний, очаговых покраснений кожи. Специалист должен проверить также неврологический статус больного.
- У больного берут образец крови для определения СОЭ (при эпидуральном абсцессе этот показатель будет увеличен), а также для посева – на определение возбудителя.
- МРТ покажет наличие компрессии участков спинного мозга, жидкости в паравертебральном пространстве, остеомиелита и участков разрушения котных тканей, если они имеются. При эпидуральном абсцессе МРТ является самым результативным и точным методом диагностики.
Лечение абсцесса:
- Операция по всткрытию абсцесса и удалению пораженных тканей, если у больного появился стойкий неврологический статус, а боли не купируются даже сильными обезболивающими средствами.
- Дренирование раны.
- Антибиотикотерапия.
Послеоперационные инфекционные поражения позвоночника
При операциях на позвоночнике сегодня всё чаще используют жесткие металлические фиксаторы, обеспечивающие иммобилизацию позвоночного столба в послеоперационный период и более быстрое сращение поврежденных костных тканей.
Но фиксаторы – это, по сути, импланты, которые для организма чужеродны. Очень часто происходит инфицирование зон, где установлены фиксаторы, даже несмотря на антибиотикотерапию.
Инфицирование позвоночника и тяжесть протекания этого осложнения зависят от состояния человека, наличия у него других заболеваний.
Симптомами послеоперационной инфекции являются появление болей в зоне выполненной операции, выделения из хирургических ран, припухлость и покраснение тканей в месте операции, образование гематом или абсцессов.
На возникшее инфекционное поражение организм больного может ответить повышением температуры – от субфебрильной до очень высокой, слабостью, симптомами интоксикации.
- Повышенный показатель СОЭ, лейкоцитоз в анализе крови.
Лечение послеоперационного инфицирования позвоночника:
- Проводят диагностическое оперативное вмешательство для визуализации процесса, с одновременной санацией хирургической раны.
- Хирургическое дренирование раны.
- Введение антибиотиков в рану.
- Терапия антибиотиками широкого спектра действия.
Наиболее часто послеоперационное инфицирование позвоночника бывает вызвано золотистым стафилококком.
Туберкулезный спондилит (болезнь Потта)
Очень часто туберкулезное инфицирование позвоночника протекает скрыто у больного туберкулезом. Заражение происходит из первичного очага в мочеполовой системе или легких.
Туберкулезное поражение позвоночника проявляется вначале незначительными, со временем усиливающимися болями в зоне воспаления. Иногда от начала инфицирования до точной постановки диагноза может пройти несколько месяцев.
Чаще всего туберкулезное инфицирование поражает грудной отдел позвоночника, затем распространяясь на пояснично-крестцовый или шейно-грудной отделы.
Клиническая картина и неврологический статус при туберкулезном инфицировании позвоночника не отличается от любого другого инфекционного поражения.
От других поражений позвоночника, вызванных инфекцией, туберкулезный спондилит отличается наличием нестабильности позвоночника и смещением позвонков, это обусловлено поражением связок и задних элементов позвонков. При запущенном заболевании у больного появляется так называемая триада Потта: абсцесс на позвоночнике, горб в грудном отделе вследствие сильного искривления позвоночного столба, потеря чувствительности, или частичный или полный паралич верхних, нижних конечностей ниже зоны поражения.
Диагностика основывается на:
- Изучении анамнеза – наличие туберкулеза у больного.
- Как правило, анализ крови при туберкулезном спондилите не показателен – обычно СОЭ не более 30.
- Рентгенография поможет визуализировать очаги воспаления на передних углах тел соседних позвонков, скопление жидкости в паравертебральном пространстве с отслойкой передней продольной связки, изменения в тканях дужек позвонков, мягких тканях вокруг позвоночного столба.
- МРТ или КТ поможет выявить точную локализацию очага воспаления или абсцесс.
Лечение:
- Прежде всего, против возбудителя – этиотропная терапия.
- Противовоспалительная терапия, витаминотерапия.
- При абсцессах, большом натеке с компрессией спинного мозга и нервных корешков – хирургическое лечение.
Бруцеллезный спондилит
Заражение происходит от употребления в пищу продуктов от зараженных животных или от контакта в ними. Инкубационный период может быть до 2 месяцев, после чего у больного возникают лихорадка, повышение температуры тела, кожные высыпания.
Заболевание поражает опорно-двигательный аппарат, в результате чего возникают множественные очаги нагноений в мышцах, суставах, связках, в том числе и в позвоночнике.
Симптомы заболевания могут начинаться появлением болей в пояснице и крестце, усиливающимися при любой нагрузке, при вставании, ходьбе, прыжках.
Диагностика:
- Изучение анамнеза – наличие бруцеллеза у больного, подтвержденное лабораторными исследованиями.
- Для определения зоны повреждения позвоночника выполняются рентгенография, МРТ или КТ.
Лечение:
- Антибиотикотерапия.
- Противовоспалительная терапия, обезболивающие препараты.
- Лечебная физкультура.
- Санаторно-курортное лечение в периоде реабилитации.
Источник
Боли в поясничной области причины
 В современной терапевтической практике, пожалуй, одним из самых частых поводов обращений пациентов являются жалобы на боли в области поясницы. Боль в спине может зачастую быть свидетельством достаточно большого количества различных заболеваний, но, тем не менее, в большинстве случаев боли в области поясницы носят характер временный и быстро проходят. Это, в свою очередь, вовсе не говорит о том, что при постоянных болевых ощущениях не нужно обращаться к врачу, рассмотрим тему боли в поясничной области причины их возникновения.
В современной терапевтической практике, пожалуй, одним из самых частых поводов обращений пациентов являются жалобы на боли в области поясницы. Боль в спине может зачастую быть свидетельством достаточно большого количества различных заболеваний, но, тем не менее, в большинстве случаев боли в области поясницы носят характер временный и быстро проходят. Это, в свою очередь, вовсе не говорит о том, что при постоянных болевых ощущениях не нужно обращаться к врачу, рассмотрим тему боли в поясничной области причины их возникновения.
В основном резкая боль в пояснице, которая возникает, на первый взгляд, без всяких видимых причин, происходит из-за чрезмерной физической нагрузки или нагрузки, несвойственной для пациента. Такие болезненные ощущения знакомы практически каждому человеку и время от времени настигают любого: то неудачно поднял какую-нибудь тяжесть, то сделал неправильное, неудачное движение. Иногда боли появляются после длительного неподвижного положения, иногда причины ее – неправильная осанка и т.д.
Резкая боль в спине, может стать причиной временной потери работоспособности, при острых болевых ощущениях становится трудно вести активную жизнь. Иногда сильные боли в поясничной области возникают раз в жизни и проходят без следа и причины ее остаются так и не выясненными. Но часто бывает, что болезненные ощущения возвращаются вновь и вновь, становятся хроническими. Зачастую поясничные боли или люмбалгия становятся настолько привычными, что люди относятся к ней как к чему-то неприятному, но неизбежному. Однако, как и прочие недуги, люмбалгия должна иметь свое лечение, а для этого следует в первую очередь выяснить ее причину.
Первичные боли в поясничной области возникают на фоне патологии позвоночника, ее причины: изменения, происходящие в межпозвонковых дисках, суставах позвонков, связках, сухожилиях, мышцах позвоночника. Все они, за исключением костной ткани, имеют нервные окончания и зачастую становятся источниками болезненных ощущений в области спины.
Вторичные боли в пояснице связаны с травмами позвоночника, опухолями, инфекциями, болезненными процессами, происходящими во внутренних органах. Подобные боли, локализующиеся в поясничной области должны стать тревожным сигналом, поскольку причины, вызвавшие их, могут быть весьма серьезными и свидетельствовать об опасных патологиях, которые требуют немедленного лечения.
Наиболее распространены боли в поясничной области вследствие таких заболеваний у мужчин и женщин, как болезнь почек, воспаления яичников, миома матки, эндометриоз, простатит, заболевания нервной системы и прочее. Одними из самых распространенных причин болей в поясниче является остеохондроз, радикулит, грыжа.
Поясничный остеохондроз характеризуется повреждениями хрящевой ткани позвоночника в пояснично-крестцовой части. При развитии данного заболевания позвонки повреждаются, воспаляются нервные корешки, что становится причиной ноющих, тянущих болей в поясничной области. Во время кашля, чихания, во время поднятия тяжестей боль может обостряться. Остеохондроз не должен оставаться без внимания медиков, поскольку является сигналом заболеваний поясничного отдела.
Боли, локализующиеся в поясничной области, могут стать симптомом грыжи межпозвонкового диска. причины которой – выпадение в позвоночный канал фрагментов дисков. Межпозвонковая грыжа может привести к параличу ног, рук, иногда она может стать причиной развития нарушений работы внутренних органов. Боли при межпозвоночной грыже становятся постоянными, часто немеют на ногах пальцы, паховая область.
Если корешки спинного мозга защемляются, происходит воспаление нервов с сопутствующими болевыми ощущениями в области поясницы – это радикулит. Боль может быть ноющей или острой, усиливаются при наклонах, ходьбе, становятся резкими и невыносимыми при резких движениях.
При миозите мышц поясницы также возникают сильные боли. Заболевание возникает из-за резкого перенапряжения мышц поясничной области, при переохлаждении. Поясничный отдел становится скованным, при движении возникают сильные боли. Миозит мышц поясницы может сочетаться с суставными болями, если у пациента имеются хронические инфекции, которые характеризуются нарушениями обмена веществ.
Боли в спине наиболее часто преследуют людей от 20 до 45 лет, причины могут быть разными, поэтому обратиться к врачу не помешает. Особенно рекомендуется помощь специалиста в случаях, если:
А)Если в недавнем времени вы имели травмы, сильные ушибы позвоночника, либо имело место сильное перенапряжение в области поясницы.
Б)Обратиться к врачу при болях в пояснице следует, если возраст пациента менее 18 лет или больше 45-ти.
В)Обязательно нужна консультация специалиста, если боль в области поясницы становится постоянной и не проходит в течение долгого времени.
Г)При следующих симптомах, сопровождающих поясничные боли нужна медицинская помощь: постоянные запоры, недержание мочи, общее ухудшение состояния организма, высокая температура, слабость в конечностях, потеря чувствительности, проблемы при мочеиспускании.
Для установления причин, вызывающих поясничные боли, важно точно определить их локализацию, при медицинском обследовании сильных и постоянных болей, врачом может быть назначена компьютерная томография, при помощи которой можно будет оценить костную ткань, магнитно-резонансная томография позволит увидеть состояние мягких тканей. Лечение будет зависеть от стадии развития болезненного процесса, ее степени. Методов лечения боли в пояснице достаточно много, и применение их будет обусловлено состоянием больного. Заболевания, которые могут вызывать боли в поясничной области (например, инфекции, болезни внутренних органов), будут иметь свое лечение.

Резкая боль в пояснице появилась внезапно ночью. или после физической нагрузки. Возникает первая мысль: #171;Радикулит!#187; Чаще всего именно пояснично-крестцовый радикулит вызывает боль в пояснице.
Часто он обусловлен врожденными и приобретенными изменениями позвоночника и его связочного аппарата. При любых инфекциях боль в пояснице при радикулите может обостряться.
Боль в пояснице #8212; что это?
Для того, чтобы поставить диагноз и вовремя начать лечение, существует современный точный и самый, на сегодняшний момент, качественный диагностический метод #8212; МРТ позвоночника. Он позволяет безболезненно просмотреть состояние каждого позвонка, что значительно облегчает диагностику. При болях в пояснице необходимо пройти МРТ диагностику нижнего отдела позвоночника.
Если боль в пояснично-крестцовой области на одной стороне, отдает в ягодицу, бедро и голень; усиливается при перемене положения тела, ходьбе, кашле, чихании #8212; скорее всего у вас радикулит. Иногда боль сочетается с онемением, покалыванием, жжением, зудом. Появляется гиперчувствительность кожи, болят мышцы.
Характерным признаком радикулита является наклон туловища вперед и в здоровую сторону при ходьбе. Поднимая предмет с пола приходится присесть на корточки или согнуть больную ногу. На больной стороне заметно напряжение мышц спины.
Если болезнь затягивается, происходит обострение симптомов: слабость мышц, снижение их тонуса. В постели трудно найти удобное положение, возникает похолодание, побледнение или синюшность стоп.
Чтобы не допустить подобную беду, следует при первых же признаках радикулита обратиться к врачу и скурпулезно выполнять его назначения. В этом случае хорошим помощником может оказаться аптека онлайн. благодаря которой можно заказать лекарственные препараты, не выходя из дома.
Другая причина боли в пояснице #8212; остеохондроз. появляющийся в различных отделах позвоночника. Межпозвонковые диски раздражают нервы спинального нервного корешка за счет потери влаги, деформации, сужения межпозвонкового отверстия, а также чрезмерной подвижности позвонка.
Межпозвонковые диски повреждаются при значительной нагрузке на мышцы и связки позвоночника, при поднятии тяжестей, вынужденном положении туловища, тяжелых или небольших повторных травмах. Изменения дисков усугубляется нарушением жирового и солевого обмена.
Чаще остеохондроз поражает диски поясничного отдела позвоночника потому, что он подвергается наиболее интенсивным нагрузкам. Приходится опираться на колено или стул, стараясь уменьшить боль. Также невозможно лечь на живот, не подложив под него подушку.
Профилактикой возникновения остеохондроза является лечебная физкультура, комплекс специальных упражнений, рекомендованных врачем необходимо выполнять регулярно, в течение практически всей жизни.

Люмбаго #171;прострел#187; возникает у людей, занятых физическим трудом, особенно при переохлаждении и инфекциях. При этом заболевании бывают надрывы мышечных пучков, сухожилий, кровоизлияния в мышцы. Боли длятся до 2-3 недель.
При миозите поясничных мышц боли преимущественно ноющие. Мышцы плотные и болезненные. В состоянии покоя болей нет. При хронической инфекции такие боли могу сочетаться с болями в суставах.
При ревматической полимиалгии беспокоят боли в мышцах, в области крупных суставов, которые становятся малоподвижны. Бывает повышение температуры, снижение веса тела.
Ревматический спондилит заявляет о себе упорными болями в позвоночнике и в суставах рук и ног. В дальнейшем ухудшается подвижность суставов.
Боли в пояснице могу оказаться и ранним симптомом болезни Бехтерева.
Женщинам надо помнить о том, что боли в пояснице могут быть при остром или хроническом воспалении органов малого таза. Приступы боли при этом жгучие, пульсирующие. Чаще они бывают с той стороны, где возник воспалительный процесс. Возникает ощущение, что одна сторона поясницы как бы разбухла. Нужно помнить и о болях в пояснице при заболеваниях внутренних органов.
Например при почечной колике боль ощущается не только в пояснице, но и в нижней части живота. Боли, отдающие из внутренних органов могут сопровождаться покраснением или синюшностью кожи. Особенно упорные боли при сочетании заболеваний внутренних органов с радикулитом.
У 25% страдающих язвенной болезньюболи отдают в поясницу и крестец, что часто путают с радикулитом. Отраженная боль в пояснице особенно сильная, сверлящая, мучительная при глубоких язвах желудка. Часто она сопровождается чувством жара или холода.
Боль в пояснице иногда вызывается нефрозом. Ощущение стягивания, покалывания, переливания, ползания под кожей, чувство омертвения, вибрации, внутренней тяжести обычно перемещаются в разные части тела: например с ног на крестец и поясницу, затем на грудь, голову, в область сердца. Такие боли сопровождаются тревогой и страхом за свою жизнь, чувством неполноценности, расстройством сна.
Популярное:
Причины спинных болей во время гриппа и после излечения
Может ли болеть поясница при гриппе, если позвоночник здоров? Почему при температуре и кашле с насморком начинает сильно болеть позвоночник? Какая связь между костями и гриппозными проявлениями?

Боли в спине бывают не только после травм или костных заболеваний позвоночника, они являются непременным спутником простудных явлений и высокой температуры.
Ведь всем знакомо состояние, когда на фоне респираторных инфекций «ломит кости», больно поясницу и шею, сводит мышцы. Обычно неприятные ощущения проходят вместе с симптомами гриппа, но случается, что после гриппа долго болит спина.
Почему возникает болезненность костей при инфекции
Почему при гриппе болит спина? Человеческий организм устроен так, что при попадании вируса в кровеносную систему он отвечает мощной иммунной реакцией.
Для этого использует все имеющиеся у него резервы, забирая часть ресурсов у органов, которые какое-то время могут «посидеть на голодном пайке», таких, как мышцы, суставы. В них снижается скорость кровотока, замедляются обменно-восстановительные процессы.
Во время иммунного ответа происходит усиление кровотока там, куда проник вирус, за счет снижения питания других органов и тканей, что вызывает лихорадку, потерю аппетита, ломоту суставов. Именно поэтому болит шея, возникает боль в пояснице. Отмечается, что:
- Чем выше иммунный ответ организма (высокая температура), тем острее протекают симптомы и тем быстрее проходят все сопровождающие грипп неприятные явления.
- Если заболевание протекает вяло, с лихорадкой до 38°C, длительной слабостью, болезненностью костно-мышечного аппарата, то эти признаки указывают на истощенность иммунной системы, не способной дать полноценный ответ на проникновение вируса в организм.
Чаще всего после вялого длительного течения болезни остаются костно-мышечные боли, проявляются различные осложнения.
О чем говорят боли в спине после излечения
Если все простудные явления излечены, а позвоночник продолжает испытывать болезненные ощущения по непонятной причине, то нужно немедленно обратиться к врачу.
Возможно, это обострение уже имеющегося остеохондроза, а может случиться, что и начало серьезных патологий. Медицинское обследование необходимо пройти, если:

- Долго болит поясница после гриппа. Провоцирует такую болезненность миозит воспалительный процесс в мышцах, вызванный замедленным кровоснабжением мышечной ткни. Он проявляется миоспазмами различной силы с передавливанием нервных корешков. При легких случаях такие проявления лечатся с помощью обезболивающих противовоспалительных мазей («Ибупрофен», «Диклофенак»), более тяжелые требуют комплексной медикаментозной терапии.
- Стала гиперчувствительной и болит кожа на спине. Причиной служит тот же миозит, вызывающий сдавливание нервных окончаний. Структура самой кожи остается без изменений.
- После гриппа болит спина, где расположены легкие. Это местонахождение болей будет наиболее настораживающим признаком: помимо миозита, такие ощущения в области легких могут вызываться начинающейся пневмонией или плевритом. Пациенты с подобными жалобами должны немедленно пройти рентгено-лабораторные исследования для своевременного выявления серьезных осложнений.
Спинные боли при гриппе появляются больше чем у 75% заболевших. Во время острого периода их возникновение считается вариантом течения заболевания.
Но если после выздоровления долгое время отмечается слабость или спазмированность мышц, гиперчувствительность и болезненная реакция кожи, беспричинные позвоночные боли, особенно в грудном отделе, то нужно немедленно пройти медицинское обследование.
Игнорирование подобных сигналов организма может привести к развитию серьезных патологий, таких как:
- Пневмония, когда из-за слабости иммунного ответа присоединяется вторичная инфекция или развивается гриппозная пневмония, отличающаяся тяжелым течением.
- Хроническая форма миозита с дальнейшим поражением костей, суставов позвоночного столба.
- Нарушение кровоснабжения головного мозга. если миозит возник в шейном отделе позвоночника. Спазмированными воспаленными мышцами могут пережиматься питающие мозг артерии, приводя к различным нарушениям, на их фоне повышается вероятность развития инсульта.
Очень важно лечить грипп под наблюдением врача. Тогда можно избежать этих неприятных и опасных осложнений.
Понравилось? Тогда изучите и эти материалы:
Источники: https://www.vashaibolit.ru/3634-boli-v-poyasnichnoy-oblasti-prichiny.html, https://sostinas.com/gimnastika/bol-v-poyasnitse-chto-e-to, https://osteohondrosy.net/prichiny-spinnykh-bolejj-vo-vremya-grippa-i-posle-izlecheniya.html
Комментариев пока нет!
Источник

