Отеки и температура от болей в спине
 Повышенная температура тела, озноб, лихорадка, боль в спине и ломота в костях — все это признаки воспалительного процесса в организме. Эти симптомы характерны для многих инфекционных заболеваний, протекающих во внутренних органах, позвоночнике и суставах.
Повышенная температура тела, озноб, лихорадка, боль в спине и ломота в костях — все это признаки воспалительного процесса в организме. Эти симптомы характерны для многих инфекционных заболеваний, протекающих во внутренних органах, позвоночнике и суставах.
Что предпринять, если болит спина и температура повышена? К какому врачу обратиться за лечением?
Можно ли самостоятельно облегчить свое состояние и в каких случаях необходимо вызывать скорую помощь?
Причины
Чтобы понять, как действовать, необходимо разобраться в причинах боли и воспаления. Рассмотрим самые частые из них и узнаем, что делать в той или иной ситуации.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Грипп
Виновник заболевания — вирус, который передается воздушно-капельным путем и поражает ЛОР-органы человека. Для здоровых людей он не представляет особой опасности. Другое дело — пациенты с хроническими заболеваниями и ослабленным иммунитетом.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Для них грипп может обернуться осложнениями: бронхитом, пневмонией, миалгией, перикардитом.
Симптомы:
- высокая температура (выше 38 °С);
- головная и мышечная боль;
- ломота в костях и суставах, в пояснице;
- насморк;
- боль и першение в горле;
- сухой кашель.
Диагностика. При первых симптомах гриппа следует вызвать на дом врача, который проведет осмотр, прослушивание и опрос, направит на лабораторные исследования мазков на антитела к гриппу.
Лечение. В остром периоде:
- постельный режим;
- диета;
- противовирусные, жаропонижающие и антигистаминные препараты;
- обильное теплое питье;
- витамины.
Соблюдение постельного режима — необходимая мера и неотъемлемая часть лечения гриппа.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
В случаях, когда грипп переносят “на ногах”, значительно выше риск осложнений: воспаления легких, сердечно-сосудистых патологий.
Народная медицина предлагает свои методы борьбы с гриппом:
- максимум свежевыжатых соков, ягодных морсов;
- отвары и настои трав: цветки липы и мать-и-мачехи, плоды шиповника;
- настойки: эвкалиптовая, полынная;
- прогревания (после понижения температуры) горчицей, ингаляциями;
- медовые лепешки на грудь и спину и многое другое.
Острое респираторное заболевание
 Боль в спине и температура при ОРЗ — верные признаки борьбы организма с инфекцией. Иммунная система быстро мобилизуется, ток крови усиливается там, где это необходимо, и уменьшается в “ненужных” местах.
Боль в спине и температура при ОРЗ — верные признаки борьбы организма с инфекцией. Иммунная система быстро мобилизуется, ток крови усиливается там, где это необходимо, и уменьшается в “ненужных” местах.
Отсюда — боль в суставах, мышцах и пояснице.
Симптомы:
- насморк и заложенность носа;
- невысокая температура (до 38 °С), боль в пояснице;
- боль в горле, першение, кашель;
- общая слабость.
Диагностика:
- общий анализ крови;
- бактериальный посев на антитела;
- рентген;
- УЗИ.
Лечение:
- жаропонижающие средства;
- противовоспалительные средства;
- отхаркивающие;
- сосудосуживающие капли;
- поливитаминные препараты.
Помочь справиться с “простудой” могут народные средства:
- чай с медом, с малиной;
- молоко с растопленным в нем маслом;
- отвары и настои лекарственных трав.
После нормализации температуры возможно назначение прогреваний.
Инфекционные заболевания позвоночника
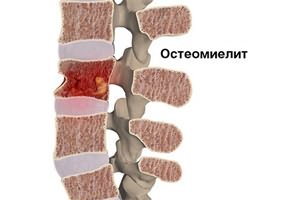 Главный характерный признак спинальной инфекции — болит спина и температура повышена до 37 °С. В остром периоде может присутствовать сильная лихорадка, температура повышается до 40 °С.
Главный характерный признак спинальной инфекции — болит спина и температура повышена до 37 °С. В остром периоде может присутствовать сильная лихорадка, температура повышается до 40 °С.
Дополнительные симптомы:
- недомогание, сонливость;
- воспаление послеоперационных ран (если имеются), их нагноение;
- иногда — признаки интоксикации;
- покраснение кожи в очаге воспаления;
- онемение, снижение чувствительности в конечностях;
- параличи, судороги, непроизвольное мочеиспускание — в запущенных случаях.
Диагностика:
- лабораторные исследования крови и тканей из ран;
- рентгенологическое исследование позвоночника;
- МРТ;
- КТ.
Лечение инфекций позвоночника зависит от поставленного диагноза:
- при дисците — наложение гипса, антибиотики;
- при остеомиелите — несколько курсов антибиотиков, следующих непрерывно один за другим, часто — оперативное вмешательство;
- при эпидуральном абсцессе — операция, дренирование абсцесса, антибактериальные препараты;
- при болезни Потта — этиотропное лечение, витамины, противовоспалительные препараты.
Не рекомендуется заниматься самолечением и пользоваться нетрадиционными средствами при лечении столь опасных заболеваний, как инфекционные поражения позвоночника.
Воспаление шейно-плечевых мышц (миозит)
 Среди причин миозита — грипп, ревматизм, нарушение обменных процессов, тонзиллит, перенапряжение мышц, переохлаждение.
Среди причин миозита — грипп, ревматизм, нарушение обменных процессов, тонзиллит, перенапряжение мышц, переохлаждение.
Симптомы:
- боль в шее, плечах, отдающая в спину и поясничную область;
- ноющие боли, усиливающиеся при прикосновении и движении;
- при присоединении инфекции — повышение температуры, озноб;
- головная боль;
- отек и покраснение кожи.
Диагностика. Основная задача врача — отличить миозит от остеохондроза. Для этого проводят:
- осмотр;
- рентген;
- биопсию;
- электромиографию.
Лечение:
- мази с согревающим эффектом;
- НПВС;
- блокада: новокаиновая или кортикостероидная;
- иногда — антибиотики;
- диета;
- ЛФК;
- иглорефлексотерапия;
- точечный массаж.
В домашних условиях допускается применение средств нетрадиционной медицины:
- втирания и мази на основе лекарственных растений;
- компрессы: медовые, картофельные;
- настойки и отвары трав.
Пиелонефрит
Самой частой причиной воспаления почек являются микроорганизмы, проникшие в почечные лоханки.
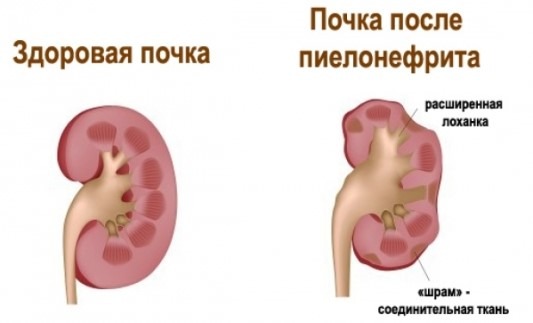
Симптомы:
- ноющие, тупые боли в животе и пояснице, температура;
- примеси крови в моче, которая становится мутной;
- слабость;
- отсутствие аппетита;
- иногда — рвота.
При остром воспалении температура может достигать 40 °С.
Проявления пиелонефрита легко спутать с симптомами других заболеваний, поэтому, прежде чем предпринимать меры по его лечению, необходимо проконсультироваться со специалистом.
Диагностика:
- анализ мочи и крови;
- бакпосев мочи;
- УЗИ почек.
Лечение:
- антибиотики;
- диета;
- постельный режим;
- повышение иммунитета.
При пиелонефрите хорошим терапевтическим эффектом обладают лечебные грязи, минеральные воды, тепловые процедуры и бальнеолечение, проводимые в условиях оздоровительных санаториев.
Мышечные травмы
Чрезмерная нагрузка на мышцы во время тренировок или выполнения тяжелой физической работы часто вызывает растяжение мышц спины.
При этом отмечается боль в травмированной мышце в виде спазмов.
Другие симптомы:
- отек, опухание мышцы;
- кровоподтек;
- головокружение;
- повышение общей температуры тела.
Диагностика:
- осмотр травматологом;
- рентген;
- иногда — ультразвуковое исследование.
Лечение:
- исключение нагрузки;
- холодные компрессы;
- давящая повязка или эластичный бинт;
- обезболивание;
- нестероидные противовоспалительные средства (наружно);
- массаж;
- гимнастика;
- физиолечение.
Ускорить выздоровление можно при помощи подручных средств:
- растирки на основе чеснока;
- компрессы с репешком и бузиной;
- примочки из репчатого лука.
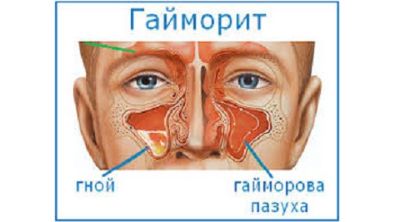
Тонзиллиты, трахеиты, гайморит
Воспаления горла, носа, бронхов часто сопровождаются болью в спине, ломотой в суставах.
Симптомы зависят от основного заболевания и могут проявляться:
- болью в горле, носовых пазухах;
- головной болью;
- болью в пояснице и температурой 37-39 °С;
- кашлем;
- слабостью.
Диагностика:
- бакпосев мазка с миндалин, зева, из носа;
- анализы крови и мочи;
- рентген;
- спирография.
 Лечение:
Лечение:
- антибиотики;
- орошение горла антисептическими растворами;
- промывание носа;
- сосудосуживающие капли;
- противовирусные препараты;
- муколитические средства;
- ингаляции.
В домашних условиях можно применить прогревания ног, горла (после снижения температуры), боль в спине помогут снять противовоспалительные мази с согревающим эффектом.
Воспаления подчелюстных лимфоузлов
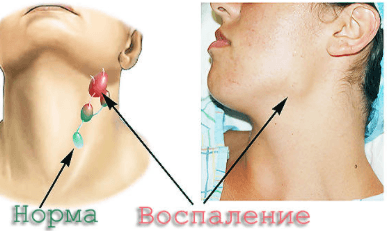 Подчелюстные лимфоузлы остро реагируют на малейшие нарушения в работе организма. Воспаление может быть вызвано проникновением инфекции, ослаблением иммунитета, наличием опухолей.
Подчелюстные лимфоузлы остро реагируют на малейшие нарушения в работе организма. Воспаление может быть вызвано проникновением инфекции, ослаблением иммунитета, наличием опухолей.
Симптомы:
- отек шеи, лица, покраснение кожи;
- болезненность лимфоузла;
- повышение температуры, болит спина, ломит суставы;
- слабость, головная боль.
Диагностика:
- анализ крови;
- биопсия;
- рентген груди;
- УЗИ.
Лечение:
- антибиотики;
- физиотерапия;
- НПВС местно;
- при отсутствии результатов — хирургическое удаление гноя.
При лимфодените рекомендуется повышать иммунитет при помощи природных биостимуляторов — алоэ, фруктов, меда, каланхоэ.
Следует также стараться избегать переохлаждения и простуд, своевременно лечить воспалительно-инфекционные заболевания.
Категорически запрещено самолечение, особенно прогревание лимфоузлов и прикладывание к ним льда.
Менингит
 При воспалении оболочек спинного и головного мозга часто наблюдается боль в спине, суставах и повышение температуры.
При воспалении оболочек спинного и головного мозга часто наблюдается боль в спине, суставах и повышение температуры.
Другие симптомы:
- рвота;
- интенсивная головная боль;
- сыпь;
- судороги.
Диагностика: поясничная пункция с целью исследования цереброспинальной жидкости.
Лечение стационарное:
- сульфаниламиды или антибиотики;
- общеукрепляющие средства;
- кортикостероиды;
- мочегонные препараты.
Профилактика менингитов заключается в проведении закаливающих процедур, стимулировании иммунитета, недопущении воспалительных заболеваний и своевременном их лечении.
Бронхолегочные инфекции: пневмонии, бронхиты, плевриты
Воспалительные заболевания легких и бронхов характеризуются, в числе прочих симптомов, мышечной болью в спине и высокой температурой (выше 38 °С).
Другие симптомы:
- боль в груди;
- слабость;
- головная боль;
- кашель;
- одышка.
Для аллергического бронхита повышение температуры не характерно; симптомы исчезают после прекращения контакта с аллергеном.
Диагностика:
- рентген;
- анализы мокроты и крови;
- спирометрия;
- бронхоскопия;
- эхокардиография;
- биохимический анализ крови;
- УЗИ плевры;
- торакоскопия.
Лечение:
- антибактериальные, противовирусные и противогрибковые препараты;
- противокашлевые и отхаркивающие средства, ингаляции;
- массаж, ЛФК, физиотерапия.
Иногда при бронхите целесообразно промывание бронхов специальными лекарственными составами; при дыхательной недостаточности из-за пневмонии показана кислородная терапия; при плеврите — удаление пораженных участков хирургическим путем.
Перикардит, миокардит
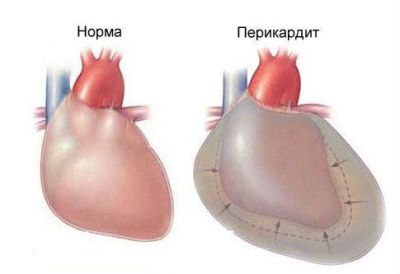 Воспалительные заболевания околосердечной сумки, или миокарда, вызывают боли в области сердца (от умеренных до очень сильных), которые отдают в спину, под лопатку и сопровождаются повышенной температурой тела.
Воспалительные заболевания околосердечной сумки, или миокарда, вызывают боли в области сердца (от умеренных до очень сильных), которые отдают в спину, под лопатку и сопровождаются повышенной температурой тела.
Другие симптомы:
- одышка;
- перебои в сердечном ритме;
- потливость;
- суставная боль;
- учащенный пульс;
- недомогание;
- кашель.
Главное отличие сердечных воспалений от бронхолегочных — усиление болевых ощущений при кашле, движении, глотании.
Диагностика:
- анализы крови;
- электрокардиография;
- фонокардиография;
- рентген легких;
- эхо-КГ;
- пункция перикарда;
- посев крови на бактерии;
- МРТ сердца;
- сцинтиграфия.
Лечение:
- госпитализация или постельный режим;
- нестероидные противовоспалительные средства;
- анальгетики;
- препараты калия;
- иммуносупрессивные и антигистаминные средства;
- иногда — антибиотики, противовирусные препараты;
- глюкокортикоиды;
- диета;
- санация очагов хронической инфекции;
- хирургическая операция.
Вакцинация, своевременное лечение воспалений, предохранение от укусов клещей, здоровый образ жизни и адекватная физическая нагрузка помогают избежать опасных сердечных патологий.
Эндометриты
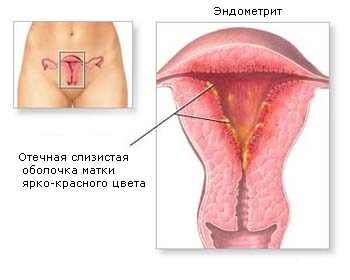 В результате проникновения в матку бактерий возникает воспаление ее мышечного или слизистого слоя.
В результате проникновения в матку бактерий возникает воспаление ее мышечного или слизистого слоя.
Симптомы:
- боли внизу живота, которые могут отдавать в спину, выше крестца;
- повышение температуры;
- выделения, имеющие неприятный запах;
- боль при мочеиспускании;
- частый пульс.
При переходе заболевания в хроническую форму — нарушения менструального цикла, маточные кровотечения, боль при половом акте.
Диагностика:
- гинекологический осмотр;
- анализы крови и мазка;
- гистологическое исследование;
- УЗИ;
- гистероскопия.
Лечение:
- диета, покой, питьевой режим;
- антибиотики;
- дезинтоксикация;
- поливитамины;
- антигистаминные, противогрибковые средства.
При эндометритах хороший терапевтический эффект оказывают методы физиотерапии и лечение медицинскими пиявками (гирудотерапия).
Цистит
Воспалительные процессы в мочевом пузыре возникают чаще всего из-за кишечных бактерий, попавших в мочеиспускательный канал.
Симптомы:
- жжение и боль при мочеиспускании;
- мутная, неприятно пахнущая моча с примесью крови;
- слабость, разбитость;
- повышенная температура;
- ноющая, постоянная боль в пояснице;
- тошнота, боль в животе внизу.
Диагностика:
- анализ крови, мочи;
- анализ на половые инфекции;
- урофлоуметрия;
- УЗИ почек и мочевого пузыря;
- биопсия;
- цитоскопия.
Лечение:
- диета;
- мочегонные препараты;
- антибиотики;
- антисептические промывания мочевых путей;
- обезболивание;
- иногда — операция.
Народная медицина предлагает дополнительные меры борьбы с циститом:
- сидячие ванночки с противовоспалительными травами — календулой, ромашкой, шалфеем;
- теплая грелка на мочевой пузырь;
- свежевыжатый клюквенный сок;
- отвары трав: эхинацеи, зверобоя, сосновых почек, хвоща полевого.
Другие причины
 Боль в спине различной интенсивности, сопровождающаяся повышенной температурой тела, может наблюдаться и при других заболеваниях:
Боль в спине различной интенсивности, сопровождающаяся повышенной температурой тела, может наблюдаться и при других заболеваниях:
- болезни желудочно-кишечного тракта — холецистит, язва, панкреатит;
- туберкулезный спондилит;
- камни в почках;
- тромб в почечной артерии;
- опоясывающий лишай;
- стенокардия;
- аневризма аорты;
- инфаркт;
- флегмона спинных мышц;
- у мужчин — простатит.
Какова бы ни была причина боли в спине и температуры, лечение должно проходить под врачебным контролем.
Первая помощь
Если нет возможности немедленно обратиться к врачу при боли в спине и температуре, стоит попробовать:
- принять обезболивающее, жаропонижающее;
- ненадолго приложить лед;
- использовать нестероидное противовоспалительное средство.
Не стоит увлекаться самолечением!
Установить истинную причину воспаления, устранить его и назначить правильное лечение способен только специалист.
В каких случаях нужно срочно обратиться к врачу?
 Если боли в спине сопутствует температура, даже невысокая, следует сразу вызывать скорую помощь или как можно скорее обратиться к врачу. Не пытайтесь отлежаться, когда одновременно с болью и температурой присутствуют:
Если боли в спине сопутствует температура, даже невысокая, следует сразу вызывать скорую помощь или как можно скорее обратиться к врачу. Не пытайтесь отлежаться, когда одновременно с болью и температурой присутствуют:
- рвота;
- боль в животе;
- боль или дискомфорт в левом подреберье;
- сильная боль с одной стороны спины;
- проблемы с мочеиспусканием;
- снижение потенции.
Чем точнее будут описаны все симптомы врачу, тем больше шансов на своевременное и полное излечение.
Шпаргалка
- Боль в спине и температура – признаки воспалительного процесса.
- ОРЗ, ОРВИ, грипп: высокая температура, ломота в теле, насморк, боль в горле, головная и мышечная боль.
- Инфекционные заболевания позвоночника (дисцит, остеомиелит, эпидуральный абсцесс): недомогание, слабость, температура, покраснение очага боли, онемение конечностей.
- Миозит: ноющая боль в шее и плечах, отдающая в спину, усиливается при прикосновении, температура, слабость, недомогание, головная боль, гиперемия участка.
- Пиелонефрит: тупые, ноющие боли в животе и пояснице, слабость, мутная моча, высокая температура.
- Мышечные травмы: спастическая боль в пораженной мышце, отек мышцы, гематома, повышение температуры.
- Тонзиллиты, трахеиты: боль в горле, боль в спине, ломота в суставах и мышцах, температура, слабость.
- Воспаление подчелюстных лимфоузлов: болезненность лимфоузлов, повышение температуры, боль в спине, слабость, головная боль.
- Менингит: боль в спине, суставах, повышение температуры, рвота, головная боль, сыпь, судороги.
- Бронхолегочные заболевания: кашель, боль в груди и спине, одышка, слабость, головная боль, мышечная боль, температура.
- Перикардит, миокардит: боли в области сердца, отдающие в плечо и спину, температура, одышка, нарушение сердечного ритма, потливость, кашель.
- Эндометриты: боли внизу живота, отдающие в спину, температура, патологические выделения.
- Цистит: жжение и боль при мочеиспускании, боль внизу живота и в пояснице, температура, примеси крови в моче, слабость.
- Другие причины: заболевания ЖКТ, мочекаменная болезнь, опоясывающий лишай, простатит, стенокардия, аневризма аорты, инфаркт.
Источник
Содержание:
- Основные заболевания, сопровождающиеся отеками
- Варикозная болезнь
- Отеки при заболевании почек
- Отеки при заболевании сердца
- Отеки при заболеваниях печени
- Аллергические отеки
- Эндокринные заболевания
- Лимфостаз
- Подведем итог
- Видео по теме: «Основные причины отеков»
Как часто нам приходится сталкиваться с подобными явлениями! А ведь эти симптомы не всегда безопасны, потому что это первые признаки отечного синдрома. Отеки, особенно явные, всегда являются проявлением заболевания какого-либо внутреннего органа или сосудов. Сами они не пройдут, а если не обращать на них внимания, то впоследствии могут возникнуть серьезные проблемы со здоровьем.
Итак, с чего же начать? Сначала необходимо выяснить причину, почему стали отекать ноги и/или лицо. Есть множество заболеваний и состояний, которые сопровождаются отеками, поэтому дифференциальную диагностику должен проводить специалист — врач.
Основные заболевания, сопровождающиеся отеками
- Варикозная болезнь нижних конечностей.
- Заболевания почек (пиелонефрит, гломерулонефрит и т.д.).
- Заболевания сердца (ишемическая болезнь сердца, пороки, кардиомиопатии и т.д.).
- Заболевания печени (цирроз).
- Аллергия.
- Заболевания эндокринной системы.
- Нарушения оттока лимфы, так называемая слоновость.
Варикозная болезнь
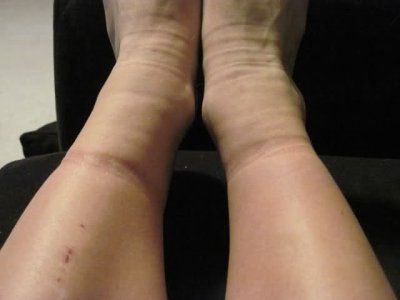 Варикозная болезнь нижних конечностей — одна из главных причин, почему отекают ноги. Наиболее часто встречается у женщин. В норме вены участвуют в кровообращении, их стенки обладают некоторой «силой» — тонусом, благодаря которому кровь возвращается обратно к сердцу против гидростатического давления, на высоту человеческого роста. Клапаны внутри вен также не пускают кровь вниз. При варикозной болезни вены имеют несколько более слабые стенки, и при некоторых условиях (например, длительная работа стоя на ногах, беременность и пр.) не выдерживают давления и расширяются, приобретают вид «мешочков», узлов, жгутов. Возврат крови уменьшается, она застаивается в венах, и ее жидкая часть выходит в ткани — возникает отек. Чем дольше времени человек проводит на ногах — тем сильнее отеки. Возникают они в основном на ногах и сопровождаются тяжестью, болью в ногах (или одной ноге). Отеки нарастают к вечеру, уходят или уменьшаются за ночь. Если варикозная болезнь существует уже какое-то время, то меняется цвет и влажность кожи, могут появиться пятна, выпасть волосы. Не всегда расширенные вены просвечивают сквозь кожу. Бывает поражение глубоких вен, которые не видны.
Варикозная болезнь нижних конечностей — одна из главных причин, почему отекают ноги. Наиболее часто встречается у женщин. В норме вены участвуют в кровообращении, их стенки обладают некоторой «силой» — тонусом, благодаря которому кровь возвращается обратно к сердцу против гидростатического давления, на высоту человеческого роста. Клапаны внутри вен также не пускают кровь вниз. При варикозной болезни вены имеют несколько более слабые стенки, и при некоторых условиях (например, длительная работа стоя на ногах, беременность и пр.) не выдерживают давления и расширяются, приобретают вид «мешочков», узлов, жгутов. Возврат крови уменьшается, она застаивается в венах, и ее жидкая часть выходит в ткани — возникает отек. Чем дольше времени человек проводит на ногах — тем сильнее отеки. Возникают они в основном на ногах и сопровождаются тяжестью, болью в ногах (или одной ноге). Отеки нарастают к вечеру, уходят или уменьшаются за ночь. Если варикозная болезнь существует уже какое-то время, то меняется цвет и влажность кожи, могут появиться пятна, выпасть волосы. Не всегда расширенные вены просвечивают сквозь кожу. Бывает поражение глубоких вен, которые не видны.
Опасна варикозная болезнь присоединением тромбофлебита — воспаления вены с образованием внутри нее тромба — сгустка крови. Тромбы могут отрываться от стенки вены и заноситься током крови в легкие — там они закупоривают сосуд и получается инфаркт легкого. Лучше не допускать этого и вовремя лечиться (или оперироваться) у ангиохирурга (хирург по сосудам).
Отеки при заболевании почек
Из всех болезней почек чаще встречается пиелонефрит и гломерулонефрит.
Пиелонефрит — воспаление почечной ткани, вызванное патогенными бактериями или грибами. Обычно он проявляется повышением температуры, болями в пояснице и резями при мочеиспускании (дизурия).
Гломерулонефрит — более серьезное заболевание, которое приводит к почечной недостаточности. При нем также бывают боли в пояснице, недомогание, слабость. Дизурия отсутствует, но в моче обнаруживают много белка, эритроцитов (красная моча), повышается артериальное давление.
Отеки при почечных заболеваниях могут сначала появиться на лице, особенно веках, а затем на лодыжках, голенях и даже выше: руках, животе. Причем появляются и утром, к концу дня усиливаются на ногах. Кожа не изменена, теплая, может чуть бледноватая. Возникновение их связано с затруднением выделения больными почками солей и воды (лишняя вода остается в организме), а также потерями белка через почки (белок в норме удерживает воду в кровеносном русле, не дает ей просачиваться через сосудистую стенку в ткани). Довольно часто отеки — первый симптом заболевания почек, так как и пиелонефрит, и гломерулонефрит могут течь скрыто (латентно) несколько лет.
Отеки при заболевании сердца
Артериальная гипертония и ишемическая болезнь (стенокардия) — бич нашего времени. Их распространенность — огромна. А еще есть пороки сердца, кардиомиопатии… Любая болезнь, повреждающая сердечную мышцу (миокард), вызывает уменьшение сократительной способности сердца, ослабляет его и через какое-то время способствует появлению сердечной недостаточности. Т.е. возникает ситуация, при которой сердцу становится тяжело перекачивать весь объем крови и часть ее остается, так сказать, на периферии (чаще в нижних конечностях). Жидкая ее часть просачивается в ткани — появляется отек. Обычно при сердечной недостаточности нарушается и функция почек (обратимо), они не выводят лишние жидкость и соли, что усиливает отеки.
Отеки при сердечной недостаточности нарастают в течение нескольких дней и недель, кожа обычно бледная, прохладная, иногда с синюшным оттеком. Сопутствуют им такие симптомы как слабость, сердцебиение при нагрузке, одышка, изменение давления, могут быть боли и перебои в работе сердца (неравномерный пульс).
 Отеки при заболеваниях печени
Отеки при заболеваниях печени
Заболеваниям печени характерна отечность живота
Сами по себе заболевания печени (гепатиты, гепатозы) не приводят к появлению отеков. Отеки появляются на стадии осложнений, если болезнь переходит в цирроз. При циррозе также задерживается вода в организме, к тому же страдающая печень производит недостаточно белка, падает так называемое онкотическое давление крови, жидкость не удерживается в кровеносном русле.
Отекать могут стопы, голени, бедра, живот (особенно характерно!). Им сопутствуют желтушность кожи и глаз, синячки на коже, слабость, тяжесть в правом боку, похудание, иногда значительное увеличение печени.
Аллергические отеки
Имеют довольно характерную картину и обычно сопровождаются покраснением кожи, зудом и часто сыпью. При этом отекает кожа на лице, шее, в тяжелых случаях отек кожи распространяется на все тело. При этом также возможны осиплость голоса, заложенность носа, слезотечение. Эти симптомы возникают после контакта с аллергеном: определенный пищевой продукт (цитрусовые, рыба и пр.), лекарство, аэрозоли и др.
Эндокринные заболевания
Плотный отек микседема проявляется при гипотиреозе
В первую очередь — это патология щитовидной железы с недостаточностью ее функции — гипотиреоз. Он может быть разного происхождения: аутоиммунный, послеоперационный, в результате дефицита йода в пище и т.д., но независимо от причины щитовидная железа вырабатывает мало гормонов. Одним из проявлений гипотиреоза является плотный отек — микседема. Наиболее заметна микседема на лице, однако распространяется она на все тело. Помимо отека присутствуют и другие симптомы: медлительность, сонливость, снижение памяти, зябкость, урежение пульса, нарушения менструального цикла, снижение температуры тела и т.д. Щитовидная железа может быть, как увеличена, так и уменьшена.
Лимфостаз
Также является причиной возникновения отеков. Проявиться могут в принципе на любой части тела (лицо, молочная железа, рука), но чаще все-таки на нижних конечностях (или на одной ноге). Помимо вен и артерий у человека в организме есть лимфатические сосуды, по ним в частности, осуществляется обмен и отток жидкости из тканей. При нарушении этого оттока лимфа постепенно застаивается все больше, пораженная часть тела значительно увеличивается в объеме, контуры ее деформируются, затрудняется подвижность. Отек стойкий, после отдыха не проходит. Ранний характерный симптом лимфостаза — невозможность собрать в складку кожу над пораженной областью, когда отек еще небольшой.
Подведем итог
Перечисленные здесь состояния — далеко не полный перечень тех заболеваний, которые могут являться причинами отеков. Важно помнить, что отек всего лишь симптом нездоровья того или иного органа, и единого рецепта излечения их — не существует. Болезни почек, печени, сердца, щитовидной железы, сосудов — лечатся по-разному, и даже терапия одной и той же болезни у двух разных человек может отличаться.
Поэтому, если у вас вдруг появились отеки — не полагайтесь на советы «бывалых» людей — сходите в поликлинику, лабораторию и сдайте простейший набор анализов:
- общий анализ крови,
- общий анализ мочи,
- биохимию: общий белок, мочевина, креатинин, АЛАТ, АСАТ, билирубин, сахар крови, холестерин;
- УЗИ внутренних органов.
Обратитесь к специалисту, он разберется и назначит правильное лечение. И помните: самостоятельный прием лекарственных средств может быть опасен. Например, неправильный прием в течение длительного времени мочегонных средств (некорректные дозировки, интервалы между приемами, длительность курса) подчас приводит к необратимой утрате функции почек. Не рискуйте своим здоровьем, обращайтесь к специалистам!
Будьте здоровы!
Видео по теме: «Основные причины отеков»
Источник


