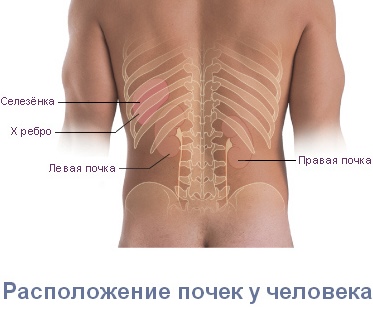
По ночам бросает в жар и болит спина
Достаточно часто в последние годы врачебным диагнозом становятся ВСД и шейный остеохондроз, симптомы которых наблюдаются у многих людей. Наиболее часто ВСД заболевают женщины разных возрастов. Нередко недостаточно квалифицированные специалисты неверно определяют диагноз. Только после проведения множества диагностических процедур определяется настоящая первопричина — остеохондроз шейного отдела позвоночника. А ведь у 90% больных основной причиной ВСД становится остеохондроз.
Шейный остеохондроз и ВСД довольно часто наблюдаются одновременно у одного пациента. Сказать, какое из заболеваний является первопричиной и ведет к появлению второго, достаточно сложно. Главная опасность остеохондроза — это его длительная незаметность, когда симптомы долго и скрытно развиваются. Вегетососудистая дистония же достаточно опасна своей непредсказуемостью.
Дистония по вегетососудистому типу — это различные нарушения работы вегетативной системы. Эта система несет ответственность за нормальное функционирование всех внутренних органов и систем. Нарушение вегетативной системы проявляется в разобщенном протекании таких нервных процессов, как возбуждение и торможение.
Остеохондроз характеризуется уменьшением пространства между позвонками и сжатием межпозвоночных сосудов, и, как следствие, недостаточным поступлением питательных веществ с кровью к головному мозгу.
Спутать ВСД с шейным остеохондрозом довольно просто даже профессионалу, не говоря о пациентах. При остеохондрозе разрушаются ткани хрящей и костей, образующих позвоночник в шейном отделе. Это ухудшает проходимость кровотока, что обуславливает появление ВСД.
Причинами появления ВСД на фоне шейного остеохондроза являются:
- сжатие нервов;
- пережатие сосудов;
- ослабление мышц плечевого пояса и шеи.
К причинам появления этих проблем относят низкую физическую активность, нарушение осанки, перегрузку позвоночника.
Шейный остеохондроз и ВСД имеют 4 общие стадии развития:
- Мышцы спины быстро утомляются, ощущается дискомфорт.
- Возникают сильные боли, невозможность переносить длительную физическую нагрузку.
- Боли усиливаются, становятся более частыми, чувствительность пораженной области нарушается.
- Боль становится хронической, поражаются другие участки позвоночника.
Остеохондроз и ВСД, симптомы которых имеют свойство маскироваться под другие заболевания, классифицируются по симптоматике в зависимости от системы организма, в которой проявляются:
- Симптомы в сердечно-сосудистой системе. Это могут быть учащение или замедление пульса, дискомфорт в грудине, чувство пульсирования сосудов. При приступах паники, вызванных ВСД, появляется риск остановки сердца.
- Симптомы в пищеварительной системе. Появляются проблемы с пищеварительной системой, среди которых могут быть изжога, вздутие, диарея, возможны рвотные позывы, дискомфорт в животе, частые походы в туалет.
- Симптомы дыхательной системы. Больному не хватает воздуха, часто появляются трудности со вздохом, одышка в покое, невозможность набрать больше воздуха в грудь. При панических атаках появляется ощущение тяжести в груди, страх задохнуться.
- Неврологические симптомы. Человек становится раздражительным, излишне эмоциональным. Более остро реагирует на перемены погоды, порой сонлив, апатичен, либо, наоборот, пациента мучает бессонница.
- Другие проявления. Сюда можно отнести изменение температуры тела, перепады артериального давления, повышенное потоотделение. Человека бросает в жар или в холод, он ощущает прилив тепла к лицу и конечностям.
Часто при ВСД и шейном остеохондрозе возникают головные боли, обмороки, это происходит вследствие нарушения венозного оттока крови.
По этой же причине возникает шум в ушах, потемнение в глазах, депрессия, апатичность. Появляются неадекватные чувства тревоги и страха. Защемление нервов проявляет себя в онемении конечностей, нарушении их чувствительности, понижении тонуса мышц и упадком сил. В запущенных случаях у женщин может нарушаться менструальный цикл, у мужчин появляются проблемы с потенцией.
Оба заболевания относятся к ряду неврологических, поэтому для эффективного лечения необходимо обратиться к грамотному неврологу. Также важно самостоятельно изучить и применять базовые знания по лечению, чтобы не допустить появления таких заболеваний, как ВСД и остеохондроз. Для лечения данных заболеваний необходим комплексный и грамотный подход. В первую очередь, нужно понять, что основной причиной появления симптомов ВСД является остеохондроз. Больному следует осознать это и то, что главная его проблема не панические атаки, тахикардия или головные боли, а именно защемление нервов в шейно-грудном отделе и гипертонус мышц плечевого пояса и шеи.
В терапии и профилактике шейного остеохондроза используются лечебная физкультура, мануальная терапия, применяется массаж, занятия в бассейне. В основном лечение сводится к нормализации физической активности и укреплению и поддержанию нормального состояния мышц плечевого пояса и шеи, а также снижении напряженности в них. Среди лекарственных средств используют анальгетики, противовоспалительные препараты, снижающие боль при обострении. Стандартный набор методов лечения можно дополнить электрофорезом, применение которого повышает кровообращение в области «воротника» и расслабляет мышечный каркас. При сильных панических атаках и других симптомах вегето сосудистой дистонии используются седативные препараты, различные антидепрессанты и транквилизаторы. Однако необходимо помнить, что применение этих препаратов лишь маскирует главную проблему, а именно шейный остеохондроз и его последствия.
Может ли быть температура при остеохондрозе? Остеохондроз (синоним ДДПП) — это заболевание, сопровождающие болевыми ощущениями в спине. Боль в спине появляется из-за того, что в дисках позвоночника происходят разрушительные процессы. При этом хрящевые структуры становятся дефектными, а как известно, именно они обеспечивают подвижность, а также гибкость позвоночника. Дополнительно в позвонках возможны изменения.
Остеохондроз влияет на работу следующих органов: сердце, почки, легкие и желудочно-кишечный тракт.
Заболевание может развиваться незаметно долгое время и дать о себе знать в любой момент. Как правило, это заболевание возникает в возрасте от 30 лет, но иногда развитие остеохондроза происходит гораздо раньше. И к сожалению, с каждым годом развитие в раннем возрасте набирает обороты. Разницы в половой принадлежности нет.
Данное заболевание может возникнуть по разным причинам:
- серьезная травма позвоночника;
- физические сильные нагрузки;
- слабые мышцы спины;
- постоянное нахождение в неудобном положении.
Виды остеохондроза бывают следующими: шейный остеохондроз, поясничный, грудной, совместный остеохондроз. Каждая форма заболевания характеризуется определенными симптомами.
Симптомы болезни в поясничном отделе:
- боли в пояснице;
- боль при движении;
- ограничение подвижности;
- болевые синдромы определенных участков ног;
- боль в пояснице.
Симптомы болезни в грудном отделе:
- болевые ощущения в груди;
- боли между лопатками;
- боли в сердце.
Симптомы болезни в шейном отделе:
- головные боли;
- болевые ощущения в руках;
- болевые ощущения в пальцах рук;
- неподвижность языка.

Многих людей, столкнувшихся с этой проблемой, волнует такой вопрос, бывает ли температура при остеохондрозе и если да, то с чем это связано?
Так как при остеохондрозе многие симптомы сбивают с толку как больного, так и врача, то проводится полное обследование организма, чтобы правильно выявить причины появившихся симптомов.

В некоторых случаях возможно повышение температуры, так как происходит травмирование мышц и связок, а также нервных окончаний.
Бывает незначительное повышение, а в некоторых случаях повышение температуры достигает высоких градусов.
Большинство специалистов считают, что температура является следствием не самой болезни, а сопутствующих воспалительных процессов. Необходимо запомнить, что только регулярные посещения врача приведут к хорошему результату. Опытный специалист подберет нужные медикаменты, необходимую программу лечения.
Остеохондроз шейного отдела сопровождается как болевыми ощущениями, частым головокружением, так и повышением температуры. На первоначальном этапе заболевания человек чувствует ослабление организма, сонливость, апатию, боли при поворачивании шеи в разные стороны, немного повышается температура.
Температура при остеохондрозе шейного отдела бывает 2 видов:
- нормальной — 36,6-37,2ºС, если температура остается в норме, то очаг еще не воспалился или уже пошел на спад;
- повышенной — это означает, что внутри позвонков есть очаги инфекции или заражения.
При отклонении от нормы нужно сразу же обратиться к врачу, который назначит необходимые анализы: МРТ позвоночника и взятие биохимии на анализ.
Как и при остеохондрозе шейного отдела позвоночника, температуру можно разделить на:
- нормальную, очаг пошел на свой спад, или очаг только назревает;
- отклонение от нормы, необходимо срочное принятие таблеток, которые уменьшат боль и снизят температуру.
Нужно обратить внимание, если при остеохондрозе грудного отдела поднимается высокая температура, то это может быть сигналом того, что, возможно, развиваются такие заболевания, как:
- инфаркт миокарда;
- воспаление легких (пневмония);
- туберкулез.
При остеохондрозе температура повышается от дополнительных очагов воспаления. При протрузии возникает боль в конечностях тела или межреберье. А воспалительные процессы становятся причиной повышения температуры.
При синдроме позвоночной артерии сдавливаются артерии нервных сплетений в мягких тканях шейного отдела, которые могут вызвать в мозге нарушение кровообращения. Поэтому, если мучают головные боли, которые при ходьбе или запрокидывании головы усиливаются, если появляется тошнота или нарушается зрение и ухудшается слух, то моментально обратитесь к врачу.
Если не лечить стеноз, то в позвоночнике возникают изменения. При увеличении давления на нервные окончания чувствуются боли и возникают воспаления.
Также на повышение температуры могут повлиять:
- невротическое расстройство;
- фибромиалгия (мышечно-скелетная боль);
- неврологические заболевания, которые развиваются на фоне воспаления во внутричерепных структурах;
- миофасциальный болевой синдром (спазм мышц).
Температура означает, что заболевание уже в запущенной форме. В связи с этим недуг не терпит самолечения, чтобы не развились новые заболевания. Доверьтесь профессионалу, так как данная болезнь приводит к кислородному голоданию головного мозга. необходимо следовать наставлениям врачей. Если принимать стандартные жаропонижающие, то это может быть опасно, так как они могут нанести вред здоровью организма. Если вы решили попробовать народные средства, то сначала посоветуйтесь со своим врачом.
Практически каждый человек сталкивался когда-либо с проблемой жара в области спины. У кого-то жжение почти не заметно и появляется достаточно редко, другие же мучаются из-за этого состояния систематически, а сами проявления недомогания очень болезненны.
Большинство больных за помощью в больницу не спешит, считая это лишь переутомлением и перенапряжением мышц.
Однако причины ощущения жара в спине могут быть самыми разными, начиная болезнями позвоночника и заканчивая сахарным диабетом и ветрянкой.
Сразу обратиться желательно к терапевту общей направленности, а затем, определив причину болезни, тот вас перенаправит к нужному специалисту.
Рассмотрим основные причины, являющиеся наиболее распространенными:
- Судорожное сокращение мышц, которое происходит из-за чрезмерных спортивных нагрузок, физического труда. Сильнейшая боль из-за этого длится достаточно долго.
- Из-за переохлаждения часто бросает в жар и болит спина. Может также наблюдаться нарушение подвижности позвоночного столба.
- различных отделов позвоночника жжение чувствуется слабо, но регулярно. В основном неприятные ощущения концентрируются в районе грудного отдела.
- Опоясывающий герпес проявляется в виде водяных подкожных пузырей в области спины. На первых порах симптоматика болезни может проявляться в покалывании и жаре. Поводом для возникновения опоясывающего герпеса является вирус Varicella zoster, который присутствует в организме у каждого переболевшего ветрянкой, а дает о себе знать только при снижении иммунитета.
- При сахарном диабете нарушается работа большинства систем организма, включая нервную, отчего и возникает чувство жжения. Помимо этого, признаками сахарной болезни считаются учащенное мочеиспускание, слабость, падение остроты зрения, сыпь на коже, ожирение либо недостаточность веса, долгое заживление порезов, царапин.
- Причиной жара в спине может стать . Ощущение жжения сопровождается болью при наклонах, кашле, чихании. В положении больного лежа симптоматика не выражена.
- При сколиозе могут воспаляться мышечные волокна, что становится поводом для возникновения жжения.
- Излишняя подвижность позвонков, во многих случаях дополняющаяся постоянным чувством утомления. Распространенные причины данного заболевания – травмы, лишний вес, физические нагрузки сверх меры.
- поясничного отдела позвоночника. Повод для его возникновения – повышенная нагрузка на спину.
- Отклонения в работе сердечной мышцы. При таких патологиях наблюдается жар в спине и области лопаток, в поясничном отделе позвоночника.
- Из-за инсульта циркуляция крови в головном мозге ухудшается, что является причиной микротравм, случившихся из-за отсутствия поступления крови и питательных веществ. Как симптом возможен жар в спине.
- При сужении позвоночного канала чувство боли сопровождает каждую принятую позу.
- как следствие повышенной нагрузки на нервы позвоночного столба.
- Повреждение ребер или позвоночника, микротрещины в костях.
- Рефлюкс – заболевание, при котором содержимое желудка поступает назад в пищевод. Человек ощущает жар в груди, на спине и между лопатками.
- Аллергические реакции.
Для начала необходимо определить причину приливов жара в спине, руках. Несмотря на неудобства, которые доставляет жжение в спине, важно обратиться к терапевту или врачу общей практики, чтобы избежать появления осложнений.
По результатам осмотра вас могут перенаправить к неврологу, урологу, гинекологу. Для избавления от жара в спине доктор должен выяснить причину при подробном осмотре:
- При переохлаждении позвоночника применяются спазмолитики в виде таблеток, гелей, инъекций. Мази не просто утоляют боль, а разогревают нездоровый участок, улучшая циркуляцию крови в нем.
- Для устранения боли врач может назначить .
Если жар появился в результате растяжения мышечных волокон и связок, защемления нервных окончаний, смещения позвоночных дисков, используются сначала обезболивающие препараты, затем средства от воспаления.
Лечение сопровождается физиопроцедурами, ношением бандажа, иглоукалыванием (), лечебно-оздоровительной физкультурой (ЛФК). Пациенту в этот отрезок времени необходимо соблюдать покой и, по возможности, постельный режим.
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями ????
Здравствуйте, у меня всд и шейный
Остеохондроз
. Два дня назад, когда лежала, бросило в жар и началась тряска. Бывает небольшое онемение левой руки и ноги. После засыпания, бывает просыпаюсь. Кидает в жар и наступает какой-то страх. Подскажите что поделать можно. До этого проколола
Пикамилон
10 дней. Сейчас пью пикамилон в таблетках, можно ли к нему добавить
Омез
? (бывают проблемы с желудком:
Гастрит
)
Отвечать на вопросы могут только пользователи прошедшие регистрацию и подтвердившие профиль «Врач»
Уважаемая Екатерина! Для подробного ответа мне недостаточно информации — сколько Вам лет, сопутствующие заболевания? По приведенной Вами информации могу сказать, что такие ощущения не связаны с
Остеохондрозом
и нужно провести обследования у
Эндокринолога
и
Кардиолога
. Это может быть нарушение функции щитовидной железы и нарушение сердечного ритма. С уважением, Жигалова Е. Н.
Здравствуйте. Помогите чем можете, в 16 лет поставили остеохондроз шейного отдела , спустя пол года началось давление , головные боли. Пошел в невропатологу, выписали мильгамму( по… Всего ответов (1)
Заключение: МРТ-картина кифоза, остеохондроза грудного отдела позвоночника. Гемангиома ТН10 позвонка. Проблемы обостряются в период с декабря по февраль месяцы. Хотелось бы получит… Всего ответов (1)
Источник
Боли и анестетики
17 июля 2019 в 19:16
Автор статьи: Екатерина Баранова
4692
0
Когда спина кажется более горячей, чем остальные участки тела, это может быть серьёзным поводом для беспокойства, особенно если данный симптом возникает внезапно и не сопровождается другими проблемами.
Единичные случаи развития повышенной температуры в области спины обычно не указывают на серьёзные расстройства. Некоторые люди просто являются более чувствительными к теплу по сравнению с другими. Однако беспокойство следует проявлять, если такая проблема тревожит человека часто или возникает вместе с другими симптомами.
Во многих случаях чувство жара возникает при развитии проблем с кожей или нервами в спине или позвоночнике. Такие проблемы обычно поддаются лечению.
В текущей статье мы объясним, почему спина может казаться тёплой или горячей, а также рассмотрим сопутствующие симптомы связанных медицинских состояний и приведём методы их лечения.
Симптомы

Когда спина кажется горячей, могут развиваться и другие симптомы, например лихорадка, отёчность и боль
Иногда спина становится горячей в ответ на прикосновения. В таких случаях врачи, как правило, диагностируют у людей проблемы с кожей. При этом могут наблюдаться другие симптомы, например:
- раздражённая, красная кожа;
- кожа необычного цвета;
- отёчность и шелушение кожи;
- сильная боль в коже или под ней;
- лихорадка;
- мышечные боли.
Некоторые люди описывают боль в спине как пекущее, жгучее или колющее чувство дискомфорта. Такая боль может быть единственным симптомом, но иногда она возникает наряду со следующими трудностями:
- онемением;
- ощущением жара или электрического тока, которое распространяется в другие части тела, например в руки или ноги;
- болью в животе, грудной клетке или горле.
Причины
Ниже перечислены наиболее распространённые причины чувства жара в спине.
Боль, связанная с нервами
Боль, связанная с нервами — самая распространённая причина чувства жжения, покалывания или потепления в спине.
Притом что мышечная боль вызывает напряжение, чувствительность и часто носит ноющий характер, нервная боль может вызывать необычные ощущения, например:
- чувство жара;
- покалывание;
- онемение;
- стреляющую боль;
- внезапные толчки, которые по своему характеру напоминают чувства, возникающие при поражении электрическим током.
Нарастающее чувство тепла представляет собой один из видов неврологической боли. Повреждённые или защемлённые нервы не могут передавать нормальные сигналы, и поэтому организм может интерпретировать ощущения как жар.
У людей с диабетом может развиваться вид нервной боли, которая имеет название диабетическая нейропатия. Высокий уровень глюкозы и триглицеридов в крови может со временем повреждать нервы и вызывать необычные или болезненные ощущения, в том числе онемение, покалывание или жжение.
Наиболее распространённый вид нейропатии — периферическая нейропатия, которая затрагивает стопы и кисти. Однако некоторые люди сталкиваются с фокальной нейропатией, при которой поражаются или защемляются единичные нервы, чаще в туловище, руках, ногах и голове.
Радикулопатия — это боль, которая становится результатом сдавливания, воспаления или повреждения нервов спинного мозга. Радикулопатия может вызывать боль в любой части спины. Такая боль обычно имеет специфический и стабильный характер, хотя со временем она может обостряться.
Ишиас — распространённый вид радикулопатии, при котором сдавливается седалищный нерв, проходящий от задней стороны бёдер в ноги.
Ишиас может вызывать боль в пояснице, а также электрические ощущения или жжение, которое распространяется в ягодицы и ноги.
Солнечные ожоги

Солнечные ожоги могут вызывать жгучую и колющую боль
Когда на улице стоит жаркая и солнечная погода, ультрафиолетовые лучи могут обжигать кожу. Спина и плечи легко обгорают, когда люди долго находятся на солнце в купальниках или майках.
Солнечные ожоги обычно провоцируют сильное чувство жара, когда люди прикасаются к поражённым местам. Кожа в таких ситуациях, как правило, становится красной, а со временем она начинает шелушиться.
Некоторые лекарственные средства могут повышать риск развития солнечных ожогов. К их числу относятся ретиноиды, салициловая кислота, сульфаниламиды, нестероидные противовоспалительные средства (НПВС) и отдельные диуретики. В большинстве случаев ожоги от солнца заживают без какого-либо лечения, однако они могут вызывать сильную боль и повышать риск развития рака кожи.
Сильные ожоги провоцируют появление волдырей, а также обезвоживание, лихорадку, озноб и другие серьёзные симптомы. При таких проблемах люди могут нуждаться в медицинской помощи.
Инфекции кожи
Инфекции кожи могут вызывать ощущение жара при прикосновении к отдельным участкам тела. Такой симптом развивается в связи с воспалением, поскольку организм пытается бороться с инфекцией.
При инфекции кожи люди могут наблюдать отёчность, боль в затронутой области и покраснение. Серьёзные инфекционные заболевания могут вызывать лихорадку или другие симптомы гриппа.
Целлюлит (не следует путать с липодистрофией) — это инфекция глубоких слоёв кожи, которая часто приводит к тому, что люди начинают чувствовать аномальное тепло. Данное состояние развивается, когда бактерии проникают в раны, причём такие раны могут быть не только крупными, но и небольшими, например после укусов насекомых или бритья. Во многих случаях от инфицированных ран отходят красные или тёмные полосы.
Без лечения целлюлит способен нести серьёзную угрозу для здоровья. Это заболевание может перерастать в системную инфекцию, которую в медицинской практике принято называть сепсисом.
Люди, страдающие целлюлитом, нуждаются в медикаментозном лечении, которое обычно предусматривает приём антибиотиков. Некоторым пациентам при такой проблеме требуется госпитализация.
Изжога
Изжога возникает, когда содержимое желудка, в частности желудочный сок, выходит в пищевод. Такое отклонение может наблюдаться при потреблении значительных объёмов пищи или очень кислых блюд. Изжога также может быть симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая приводит к тому, что содержимое желудка регулярно поднимается вверх.
Обычно люди наблюдают связанный с изжогой дискомфорт в области грудной клетки или в горле, однако в особенно тяжёлых случаях изжога также может вызывать боль и жжение, которые распространяются в спину. Как правило, чувство жжения возникает в средней или верхней части спины.
Камни в почках
Камни формируются в почках, когда в моче повышается уровень минералов, например кальция. Некоторые люди сталкиваются с такой проблемой на фоне инфекций мочевыводящих путей (ИМВП).
Камни могут вызвать очень сильную и резкую боль в пояснице, причём в большинстве случаев с одной стороны туловища. У некоторых людей при такой проблеме также развивается чувство жара.
Боль от камней в почках может распространяться в пах. Когда камни проходят через мочевыделительную систему, люди могут сталкиваться с чувством жжения в нижней части спины или в паховой области. Кроме того, в таких ситуациях нередко возникают интенсивные спазмы.
Лечение

К врачу нужно обращаться, если чувство боли в спине и другие симптомы становятся труднопереносимыми
Выбор лечения при чувстве жара в спине зависит от причины, вызывающей проблему. В больницу необходимо направляться в обязательном порядке, когда боль имеет интенсивный и непреодолимый характер. Кроме того, поддержку врачей необходимо искать, если болевые ощущения возникают наряду с другими проблемными симптомами, например лихорадкой или общим недомоганием.
Неотложную медицинскую помощь рекомендуется вызывать при развитии симптомов следующих состояний:
- камней в почках;
- целлюлита или инфицированных ран;
- сильных солнечных ожогов.
Для лечения инфекции врачи обычно выписывают антибиотики. При сильных солнечных ожогах люди иногда нуждаются в постановке капельниц. Врач также может выписать лекарственные средства для помощи в ослаблении боли.
Изжога, как правило, хорошо реагирует на безрецептурные лекарственные средства. Некоторые люди обнаруживают, что частоту развития изжоги удаётся снижать путём потребления мелких порций пищи или отказа от слишком кислых блюд.
Однако если изжога проявляется в тяжёлой форме или возникает регулярно, то в такой ситуации людям следует обращаться к врачу, поскольку данная проблема может указывать на наличие более серьёзных заболеваний, например ГЭРБ. В борьбе с хроническими симптомами обычно помогают рецептурные препараты от ГЭРБ.
Камни в почках часто не требуют лечения, но когда они выходят из организма, врач может назначить препараты для ослабления боли. Если камни не выходят или боль не поддаётся управлению, то врач может порекомендовать операцию для удаления камней.
Примерно от 80 до 90% пациентов с ишиасом обходятся без хирургического вмешательства. Лечение холодом и теплом, а также физическая активность позволяют организму быстрее восстанавливаться. Растяжки и физиотерапия также могут приходить в помощь. Если человеку трудно выносить боль, то врач может предложить спинальные инъекции.
К сожалению, у некоторых людей ишиас трудно поддаётся лечению. Если симптомы наблюдаются дольше трёх месяцев или постоянно усиливаются, то врач может порекомендовать операцию для ослабления давления на защемлённый нерв.
Лечение диабетической нейропатии начинается с попыток установить контроль над уровнем глюкозы в крови пациента. Некоторые лекарственные средства позволяют бороться с болью и онемением. Кроме того, люди могут обнаруживать, что ослабление симптомов обеспечивает физиотерапия.
Заключение
Жгучая боль в спине может становиться поводом для беспокойства, однако в большинстве случаев она хорошо поддаётся лечению. Причину проблемы сложно самостоятельно определить только на основании одного симптома, поэтому если чувство жара в спине наблюдается регулярно, то в такой ситуации людям следует обращаться к врачу.
Своевременное начало лечения почти всегда улучшает результаты терапевтических мер и повышает шансы на полное восстановление организма.
Загрузка…
Источник