Почему болит спина лечение
При появлении болей в спине сразу возникает мысль о радикулите. На самом деле причиной дискомфортных ощущений в пояснице могут стать даже патологии желудочно-кишечного тракта. Поэтому перед составлением терапевтической схемы медики тщательно обследуют пациента. Когда болит спина в области поясницы, чем лечить патологию, может решить только невропатолог. Нередко к проведению терапии подключаются врачи узких специализаций — гастроэнтеролог, эндокринолог, онколог, гинеколог, уролог. В зависимости от диагностированных заболеваний, дальнейшее лечение осуществляется в домашних условиях или в стационаре.
Основные принципы лечения
Боли, затрагивающие поясничный отдел позвоночного столба, могут носить тянущий, ноющий характер или проявляться сильными и резкими приступами. Если при обследовании у пациента не обнаружены патологии органов других систем жизнедеятельности, то в терапевтическую схему включаются следующие мероприятия:
- прием фармакологических препаратов для купирования воспалительных процессов, устранения болей, восстановления поврежденных костных и суставных тканей;
- проведение физиотерапевтических процедур для ускорения регенерации позвонков и скелетных мышц;
- занятия лечебной физкультурой или гимнастикой.
При резких и сильных болях, ограничивающих движение, пациентам назначаются препараты для внутримышечного введения. Как правило, в этом случае проводится госпитализация в стационар. После улучшения состояния больного выписывают для дальнейшего восстановления в домашних условиях.
Правильный подход к лечению
Основная причина болей в пояснице — деструктивно-дегенеративные повреждения позвонков или сформировавшаяся межпозвоночная грыжа. Как бы успешно ни проходило лечение, врачи рекомендуют пациентам устранить из привычного образа жизни спровоцировавший патологию фактор. Иначе заболевание вернется через некоторое время или перейдет в хроническую форму, опасную своими рецидивами.
Начинать лечить острую или тянущую боль в пояснице следует с соблюдением постельного режима. Когда причиной патологии становится воспалительный процесс, то даже незначительная двигательная активность способствует его распространению. Невропатологи советуют приобрести ортопедические подушку и матрас. Они снизят нагрузку на больную спину, предотвратят сдавливание и защемление мышц и нервных корешков. Если нет возможности купить специальные приспособления, то нужно выбрать для сна матрас и подушку средней жесткости.
Для ускорения выздоровления следует в процессе лечения придерживаться таких врачебных рекомендаций:
- избегать любых физических нагрузок и занятий активными видами спорта. На этапе реабилитации можно заниматься йогой, плаванием или просто долго гулять на свежем воздухе;
- исключить из рациона питания жирные и жареные продукты. Они негативно влияют на состояние кровеносных сосудов, расположенных в поясничном отделе позвоночника, способствуют отложению вредного холестерина. Дефицит питательных и биологически активных веществ — одна из причин разрушения костных тканей;
- не пить и не курить. Если не получается побороть вредную зависимость совсем, то хотя бы на время лечения следует о ней забыть. Ядовитые смолы, никотин, этанол пагубно воздействуют на вены, артерии и капилляры, замедляют восстановление костных, суставных и хрящевых тканей у мужчин и женщин.
Ускорить выздоровление поможет прием сбалансированных комплексов витаминов и микроэлементов. Некоторые из них содержат повышенное количество кальция, но такие препараты можно принимать только по назначению врача. Поэтому целесообразно приобрести простые лекарственные средства — Компливит, Пиковит, Супрадин, Витрум, Макровит.

При частых болях в пояснице следует заменить активные занятия спортом, прогулками на свежем воздухе
Фармакологические препараты
Несмотря на эффективность народных средств и физиотерапевтических процедур, сильную боль в спине способны быстро устранить только аптечные препараты. Если дискомфортные ощущения выражены слабо, поможет курсовой прием капсул, драже и таблеток. А при интенсивных болях невропатологи назначают для облегчения состояния пациента внутривенные и внутримышечные инъекции. Многие из препаратов, используемых для лечения поясницы, проявляют серьезные побочные эффекты и имеют много противопоказаний. Избежать негативных последствий позволит строгое соблюдение врачебных рекомендаций, касающихся применяемых дозировок и продолжительности курсового приема.
Растворы для инъекций
Для лечения поясничных болей практически всегда применяются инъекционные формы препаратов, содержащих витамины группы B. Они проявляют нейротропную активность:
- нормализуют иннервацию скелетной мускулатуры;
- восстанавливают передачу нервных импульсов;
- способствуют регенерации пораженных нервных волокон;
- ускоряют метаболизм веществ;
- повышают функциональную активность центральной и периферической нервной системы.
В состав препаратов входят также анальгетики (Лидокаин, Новокаин), поэтому препараты витаминов группы B обладают умеренными обезболивающими свойствами. Наибольшую эффективность в терапии болей в спине показывают такие уколы:
- Мильгамма,
- Комбилипен,
- Нейробион,
- Тригамма.
Препараты для инъекций назначаются при острых болях, которые нередко называют «прострелами». А при хронизации патологии их применение не приносит ожидаемого результата. Витамины используются как отдельное лекарственное средство, так и в комбинации с противовоспалительными нестероидными препаратами. Именно НПВП становятся средствами первого выбора в терапии болей в пояснице. Растворы для внутримышечного введения в течение нескольких минут купируют воспаление, снижают выраженность дискомфортных ощущений, устраняют отечность мягких тканей.
Препараты, которые чаще всего назначает лечащий невропатолог:
- Диклофенак,
- Мелоксикам,
- Кетопрофен,
- Ксефокам,
- Кетонал,
- Артрозилен,
- Мовалис,
- Ортофен,
- Фламакс,
- Вольтарен.
Некоторые из вышеперечисленных препаратов являются структурными аналогами, но могут различаться по интенсивности лечебного воздействия и количеству побочных эффектов. При выборе нестероидных противовоспалительных средств врач учитывает множество факторов. Например, препараты, содержащие Индометацин, оказывают выраженное обезболивающее действие, но при этом сильно повреждают суставы и хрящи. А Мелоксикам, в отличие от Ацеклофенака, не нарушает работу желудочно-кишечного тракта.

Нестероидные противовоспалительные препараты в инъекциях быстро устраняют боль в поясничной области спины
Несмотря на эффективность НПВП в терапии болей в спине, невропатологи назначают их с осторожностью, особенно в инъекционных формах. Дело в том, что даже однократное внутримышечное введение раствора может стать причиной изъязвления слизистых оболочек пищеварительного тракта. Категорически запрещено использовать НПВП в инъекциях или таблетках людям, у которых диагностированы гастриты, а также язвенные поражения желудка и двенадцатиперстной кишки. Лечение болей в пояснице у мужчин и женщин нестероидными противовоспалительными препаратами должно сочетаться с приемом любых ингибиторов протонной помпы — Омепразола, Пантопразола, Рабепразола –или их импортных аналогов.
Таблетки, капсулы, драже
НПВП и витамины группы B после курса инъекций пациент принимает в таблетках или капсулах для закрепления результата терапии. Если болит поясница, а нестероидные противовоспалительные препараты в инъекциях противопоказаны, то врач назначает таблетки с такими действующими веществами. Обычно используются такие лекарственные средства:
- Найз,
- Целебрекс,
- Аркоксиа,
- Тексамен,
- Быструмкапс,
- Ибупрофен,
- Нимесулид,
- Кеторол,
- Нурофен.
Для лечения патологий позвоночного столба нередко применяются препараты с комбинированным составом. Например, Нейродикловит содержит Диклофенак и комплекс витаминов группы B. А в составе Некст Ибупрофен сочетается с Парацетамолом.
Боли в поясничной области спины возникают при мышечном спазме.
Натягиваются корешки нервов, провоцируя развитие вторичного корешкового синдрома. Нормализовать иннервацию нервных импульсов и купировать спазм помогают миорелаксанты. При острых болях проводится короткий курс инъекций, а затем пациент продолжает лечение таблетками:
- Мидокалмом,
- Сирдалудом,
- Толперизон,
- Баклофеном.
В период реабилитации рекомендован прием хондропротекторов, к которым относится Артра, Терафлекс, Дона, Структум. В состав таблеток обычно входят глюкозамин, хондроитин, экстракты из хрящей акулы и целебных растений, помогающие восстанавливать костные структуры позвоночника. Перед тем как лечить боль в пояснице хондропротекторами, доктор оценивает степень повреждения суставных и хрящевых тканей. При диагностировании серьезных деструктивных изменений терапия этими препаратами может продолжаться более года.

Миорелаксанты в таблетках и инъекциях купируют спазмы — частую причину острых болей в пояснице
Мази, гели, кремы, бальзамы
Одновременно с препаратами для парентерального и перорального применения невропатологи назначают средства для наружного использования. Их наносят на область поясницы несколько раз в день до полного устранения болезненных ощущений. Некоторые мази (Капсикам, Финалгон, Апизартрон, Наятокс, Випросал) содержат пчелиный и змеиный яд, экстракт стручкового красного перца, эфирные масла.
Все эти органические вещества оказывают разогревающее действие. У пациентов с чувствительной кожей могут возникнуть ожоги и симптомы аллергических реакций. А перед лечением боли в пояснице, спровоцированной воспалительным процессом, следует проконсультироваться с врачом о безопасности применения таких наружных средств. Как правило, невропатологи назначают следующие мази и гели:
- гомеопатические — Цель Т, Траумель С. Они содержат растительные экстракты и химические соединения, улучшающие обмен веществ и оказывающие анальгезирующее действие. Многие врачи относятся к гомеопатии достаточно скептически, но пациенты, которые не считают ее лженаукой, способны излечиться. Один из серьезных минусов таких мазей — длительный срок терапии;
- НПВП — Вольтарен, Ибупрофен, Быструмгель, Долобене. Мазь с нестероидными противовоспалительными средствами хорошо впитывается кожей и быстро проникает в область повреждения. После однократного нанесения снижается выраженность болевого синдрома, восстанавливается подвижность позвонков.
Эффективная стимуляция нормализации тканевого обмена и купирование дистрофических изменений происходит после курсового использования наружных средств с хондропротекторами:
- Софья с хондроитином,
- Терафлекс,
- Хонда.
Не имеет значения, заболел один позвонок или воспаление затронуло весь поясничный отдел, — мази с хондропротекторами помогают восстановить поврежденные патологическим процессом суставные и хрящевые ткани.
Физиотерапевтические процедуры
Большинство таких лечебных мероприятий не назначается пациентам с болями, вызванными острым воспалительным процессом. К процедурам приступают после его купирования фармакологическими препаратами. Физиотерапия используется для нормализации тканевого обмена, регенерации тканей, предупреждения дальнейших дегенеративных изменений в поясничном отделе позвоночного столба. С помощью какой физиотерапевтической процедуры можно избавиться от болей в спине:
- электрофорез. Лечебная манипуляция предназначена для обеспечения быстро доставки препаратов (НПВП, анальгетиков, анестетиков, хондропротекторов) в поврежденные участки поясницы. В процессе проведения электрофореза на спине у пациента располагают ватные тампоны, смоченные в лекарственном растворе. Сверху накладываются специальные пластины, через которые пропускается ток. Под действием электрических импульсов молекулы химических веществ быстро проникают в область воспаления;
- ультразвуковая терапия. Колебание ультразвуковых волн стимулируют кровообращение в пояснице. В поврежденные ткани начинают проникать питательные и биологически активные вещества, а также молекулярный кислород. После проведения 5-10 процедур у пациента исчезают боли в результате снятия спазма мышц и усиления метаболизма;
- лазеротерапия. Лазерный поляризованный свет применяется в лечении деструктивных изменений в поясничных межпозвоночных дисках. Под действием инфракрасного излучения восстанавливается кровоснабжение суставных и хрящевых тканей, нормализуется обмен веществ. Физиопроцедура способствует выведению из позвоночного столба шлаков, токсинов, конечных продуктов воспалительного процесса;
- магнитотерапия. Во время процедуры на пациента воздействует волновое магнитное поле для стимуляции кровообращения в поврежденных тканях.
Лечебная манипуляция назначается для купирования дальнейшего повреждения поясничных позвонков и предотвращения распространения воспаления на здоровые ткани. Результатом становится исчезновение болезненных ощущений и восстановление полного объема движений.
Для лечения сильной боли, которая может отдавать в ногу, руку, копчик, физиопроцедуры сочетаются с приемом фармакологических препаратов. А в реабилитационный период или во время ремиссии хронических патологий позвоночника пациентам рекомендованы грязелечение, ванны с минеральной водой, классический и точный массаж, акупунктура.

Электрофорез назначается пациентам для лечения болей в пояснице и купирования воспалительного процесса
Рецепты народных целителей
Для лечения болей в пояснице народные целители рекомендуют пить много жидкости. Чистая вода, чай из ромашки и шиповника, компоты из ягод и фруктов помогут быстро вывести из позвоночника конечные продукты воспаления, шлаки и токсины. В качестве обильного питья в народной медицине используются настои и отвары лекарственных трав. Полезные растения содержат биологически активные вещества с противовоспалительными, анальгезирующими и антисептическими свойствами.
Как можно вылечить боли в спине целебными настоями:
- в термос всыпать по 3 ст. ложки брусничных листьев, зверобоя и ноготков, залить литром кипятка и настаивать около часа. Процедить, пить ароматный настой вместо кофе и чая;
- в эмалированную или стеклянную емкость поместить по горсти сухих ягод шиповника, черники и можжевельника, залить 2 л горячей воды. Томить на водяной бане 30-40 минут, процедить и пить по 0,5 стакана настоя перед каждым приемом пищи.
Боль в спине можно устранить компрессом или мазью из натуральных продуктов. Как приготовить снадобье:
- Растопить на водяной бане 3 ст. ложки натурального меда, охладить и смешать с 2 ст. ложками аптечного спирта.
- В смесь аккуратно ввести 100 мл вазелина и втереть в поврежденные участки поясницы.
Такое средство используется и для лечебных компрессов от болей в спине. Для этого смесь следует не втирать, а распределять тонким слоем на коже. Сверху нужно наложить полиэтиленовую пленку, а затем обмотаться теплым шарфом. Продолжительность процедуры составляет 3-4 часа.
Лечение болей в пояснице обычно проходит в домашних условиях. Только при диагностировании острого воспалительного процесса пациент госпитализируется в стационар. В зависимости от причины патологии терапия занимает от двух недель до нескольких месяцев. Но при соблюдении врачебных рекомендаций существенно ускоряется выздоровление, о чем свидетельствуют отзывы излечившихся пациентов.

Настои лекарственных трав избавляют человека от болей в пояснице, очищают позвоночник от шлаков и токсинов
Владимир, Самара:
«Однажды утром просто не смог встать с постели, даже подумал, что меня парализовало. Но боль опровергала такое предположение, она была такой сильной, что отдавала в ноги. Лечили в стационаре уколами Мовалиса и Мидокалма, а потом пил их дома около недели. Боль ушла уже на второй день, но доктор велел лечиться до победного выздоровления».
Марина, Москва:
«У меня боль усиливалась постепенно, как я подозреваю, после купания в холодной речке. Поясница просто не разгибалась, пришлось уйти на больничный. Выполняла все советы врача, пила Ибупрофен и Сирдалуд, мазалась Вольтареном, клеила горчичники на спину. Вылечилась за пять дней».
Валерий, Сальск:
«Доктор предупредил, что боль — это не самое страшное. При диагностике выяснилось, что мои позвонки быстро разрушаются. Около года принимал Терафлекс и втирал в спину Хонду. При болях пил Найз с Омепразолом. После нового обследования невропатолог порадовал, что новых повреждений не обнаружено».
Источник
Содержание статьи:
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Причины болей в спине
Боли в спине означают не только серьезные патологии. Например, боль при кашле или ходьбе может быть вызвана простым перенапряжением. Однако часто это симптом различных болезней, проявления которых зависят от многих факторов.
Почему болит спина после сна?
Возможные причины, почему по утрам после сна ощущается боль в спине:
- переохлаждение;
- резкий подъем тяжестей днем (или за 3-4 дня), вызывающий ночные боли;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела, когда лежишь;
- неправильно подобранный матрац;
- у женщин среди причин – беременность;
- искривление позвоночника, влекущее асимметричное сокращение мышц;
- избыточный вес и слабость мышц;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Боли в спине означают в данном случае, что могут присутствовать:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
Болезни, связанные с мускулатурой
Почему болят мышцы спины?
Очень часто мышечные боли связаны с большой нагрузкой, усталостью, переохлаждением. Могут возникать спазмы и уплотнения, а также снижение подвижности и болезненность (фибромиалгия). Кроме того, спина может болеть при следующих мышечных патологиях:
- болезнь Шарко, или БАС;
- дерматомиозит (дополнительно проявляется сыпью);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани, абсцесс;
- ревматическая полимиалгия.
Патологии спинного мозга
Спинной мозг – орган, обеспечивающий связь между организмом и головным мозгом. Через отверстия между позвонками от спинного мозга отходят пары спинномозговых нервов – их 31. Каждый нерв иннервирует определенный участок тела. Если вы обнаруживаете онемение кожного покрова (локально), слабость мышц, конечностей, возможно поврежден спинной мозг или какой-то нерв.
Еще заболевания:
- компрессия спинного мозга (например, при переломе или шейном спондилезе, абсцессе, гематоме);
- травмирование позвоночника;
- полости, наполненные жидкостью;
- воспалительный процесс, вызванный, например, острым поперечным миелитом;
- нарушенное снабжение органа кровью;
- ВИЧ;
- абсцесс;
- дефицит меди, витамина В;
- сифилис;
- добро- или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Боль в спине по причине психосоматики
Психологические причины официально признаны медициной. Психогенные факторы могут влиять на процессы, вызывающие дисфункцию в определенном месте. Так, хронический стресс и длительная депрессия, неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в области поясницы.
Виды болей в спине
Различные заболевания вызывают разные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
| Характер боли | Болезни, которые ее вызывают |
Ноющая боль в спине (острая и хроническая) | Люмбаго (стреляющая в пояснице). Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней. |
Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы. | |
Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке. | |
Острая, отдающая в конечности | Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении. |
Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении. | |
Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге. | |
Пульсирующая боль, сильная, может не проходить после приема анальгетика | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
Распирающая | В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз. |
Давящая | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
По локализации
Рассмотрим возможные причины болей в различных отделах спины.
Боль в правой части
Боль в спине справа может возникать при проблемах с почками, иногда она говорит о воспалении аппендикса. Кроме того, есть перечень заболеваний, для которых характерна боль в правом боку со стороны спины:
- искривление позвоночника – самая частая причина того, почему болят бока;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра, в живот);
- ожирение;
- гинекологические болезни, чаще всего – воспалительные;
- болезни дыхательной системы (если болит справа вверху), при ноющей и тупой боли возможен переход патологии в хроническую стадию;
- нарушение функции периферической нервной системы;
- травмы;
- болезни мышц, расположенных около позвоночника;
- слишком сильные физические нагрузки;
- внематочная беременность.
Боль в левой части
Если боли локализуются в спине в боку слева, под ребрами или в области поясницы, возможно это:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в левом боку со спины в нижней части говорит о патологиях половой системы.
Боль в области поясницы
Если болит спина в области поясницы, подобный дискомфорт характерен для остеохондроза, грыжи, радикулита. Боли в мышцах спины в области поясницы возникают по причине травм, чрезмерной нагрузки.
Другие причины поясничной боли в спине:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоль;
- защемление нерва;
- остеохондроз;
- люмбоишиалгия;
- остеопороз.
В области лопаток
Боль в верхней части спины (в области лопаток) слева:
- болезни опорно-двигательного аппарата;
- проблемы с легкими (пневмония, абсцесс, плеврит);
- нарушение функции желудка;
- патологии по кардиологическому профилю (стенокардия, инфаркт миокарда);
- болезни позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспаление мышц;
- болезни селезенки.
Боль под правой лопаткой со спины:
- травма;
- инфекции;
- остеомиелит;
- холецистит;
- печеночная колика;
- панкреатит;
- желчнокаменная болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберная невралгия;
- вегетососудистая дистония.
Боли вдоль позвоночника и в спине
Одна из главных причин, почему болит позвоночник, – это компрессия нервных отростков. Может сопровождаться грыжей, сколиозом, смещением позвонков. Другие причины:
- остеоартроз;
- миалгия;
- остеохондроз (боль в позвоночнике может возникать в середине спины, в шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии позвоночника;
- перелом, травма позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Причины боли ниже поясницы
Немалый процент случаев болей внизу спины – это:
- спондилоартроз;
- остеохондроз.
Другие причины:
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- воспаления неинфекционного характера;
- болезни ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли, даже усиливающиеся при нагрузке, неопасны. Однако если в течение 3-5 дней нет улучшений, а боль в спине усиливается, нужно срочно обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
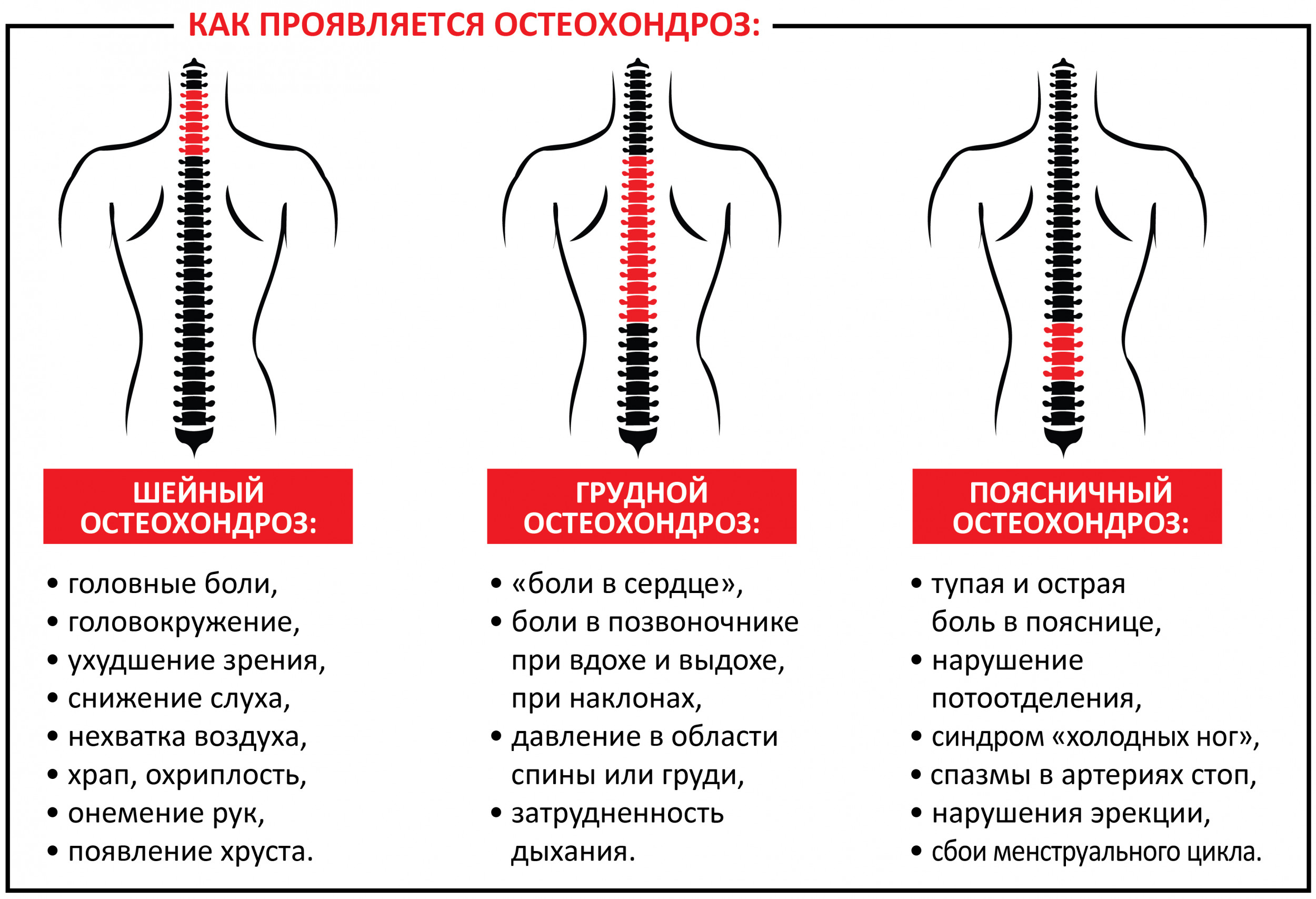
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног, пальцев стоп, стоп;
- учащенное мочеиспускание либо, наоборот, очень редкое;
- снижение чувствительности при дефекации и мочеиспускании.
Признаки боли спины в шейном отделе:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- повышенное или пониженное артериальное давление;
- онемение и болезненность в руках, плечах, пальцах рук, кистях.
Грудной отдел:
- болезненность под лопаткой (возможно обострение боли при движении);
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, если она не связана с серьезными патологиями, проходит за 3-4 дня. Если этого не происходит, нужно обязательно посетить врача. Кроме того, причинами для срочного обращения к специалисту являются:
- очень интенсивная болезненность;
- боль, которая усиливается в ночное время;
- когда болит в любом положении тела и нельзя принять позу, в которой наступает облегчение;
- боль, возникшая внезапно и впервые в жизни;
- когда от болевого синдрома страдает человек либо моложе 20 лет, либо старше 55;
- недавняя травма спины;
- лихорадка;
- снижение массы тела без видимых причин;
- прогрессирующие расстройства по профилю неврологии;
- общая слабость;
- изменение походки;
- длительный прием кортикостероидов;
- нарастание болезненности в течение месяца, отсутствие улучшений на фоне терапии;
- болезненность иррадиирует в ногу, особенно ниже колена;
- в одной или обеих ногах возникает слабость, онемение кожных покровов, покалывание.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки. Только важно не перегревать больное место.
Что еще помогает?
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
Медицина против боли: методы врачебного вмешательства
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяже


