При наклоне головы болит почка
Лечение боли в почках
Народные средства лечения боли в почках
1.
При болях в почках поможет 120-180 г меда в сутки с соком лимона либо шиповника. От болезни печени поможет 100-150 г вареной столовой свеклы. Для этого необходимо утром готовить салат из вареной свеклы и заправлять растительным маслом.
2.
Чем лечить если почки болят? Если вы не любитель тыквы, тогда можете приготовить из свежих ягод земляники сок. Его необходимо пить перед едой по 50-100 мл. Не менее полезным окажется и клюквенный сок с чаем или кипяченой водой, а также клюквенный морс.
3.
Также при лечении боли в почках стоит употреблять натощак свежие ягоды можжевельника. Для начала стоит съедать по две – три ягодки, а потом постепенно увеличивать дозу до четырнадцати, а потом в обратном порядке.
4.
При заболеваниях печени помогут ядра грецких орехов. Их необходимо потолочь и перемешать в равных количествах с медом. Принимать для лечения почек и печени до ста грамм смеси три – четыре раза на день.
Симптомы боли в почках
Какими симптомами боль в почках проявляется?
Жалуясь на боль в почках многие показывают на место на спине, где почек нет, – как правило, это поясница или чуть выше ее, сбоку от позвоночника, на несколько пальцев ниже ребер. И болит в основном не там – болят мышцы вдоль позвоночника, как правило, длинные мышцы спины, особенно если они хорошо развиты (например, у спортсменов). У таких людей, как правило, истерты межпозвонковые диски, зажаты корешки. При раздражении корешков происходит защитная реакция: отключаются межпозвонковые мышцы, которые как бы растягивают позвонки, и благодаря этому к дискам поступает лимфа, а вышележащие мышцы включаются на всю глубину и стягивают весь корсет, окружающий позвоночник.
При этом сдавливаются сосуды, несущие кровь к корешкам, спинному мозгу и позвонкам. Начинает страдать питание спинного мозга, ганглиев, межпозвонковых корешков. Этот длительный спазм мышц приводит к сдавливанию капилляров. В них перестает поступать свежая кровь, а следовательно, и кислород. Получается так, что в мышцу попадает только лимфа (она превращается в рубцовую ткань, так как лимфатические сосуды прорастают очень активно и быстро), и только она питает эти ткани.
Это, конечно, защитная, спасительная реакция. Если бы этих симптомов не было, то произошел бы некроз – гибель этой мышцы. Но в лимфе мало кислорода, питание мышцы обедненное, в результате возникают микроспайки, а затем рубцовая ткань. Таким образом, вдоль спинного мозга образуются плотные фиброзно‑спаечные конгломераты, которые вызывают болевые корешковые ощущения – корешковые синдромы. Они могут быть локальными или распространяться по всему позвоночнику.
Боль в почках в этом случае может начинаться с симптомов среднегрудного отдела позвоночника (видимо, потому что мышечный корсет там больше всего развит) и доходить до копчика. Эти сильнейшая боль в почках стягивают позвоночник, корешки, скручивают человека. На основе этих изменений в последующем развивается симптом торсионного синдрома – в результате раздражения корешков и нарушений проводников спинного мозга по ходу всего позвоночника тело начинает скручивать все мышцы, и человек даже не может ходить.
Раз мы говорим о простудных заболеваниях, нужно отметить, что все, о чем было рассказано выше, часто вызвано инфекционным поражением межпозвонковых корешков. Когда вокруг них происходит фиброзно‑спаечный процесс (сначала микроспаечный, потом макроспаечный), фиброзно‑рубцовые изменения, то возникает такая клиника: локальные боли в области почек и ниже них.
Чем раньше будут убраны симптомы болей в почках, тем меньше будет осложнений, в том числе тяжелых вторичных, когда начинают страдать почки, потому что в результате сдавливания корешков нарушаются их иннервация и питание. А так как рефлекторно поражаются сосуды, из которых состоит почечный клубочек, то поражается и он тоже. Возникает гломерулонефрит, который сегодня считается одним из самых тяжелых и опасных заболеваний почек.
Какой бывает боль в почках?
Боль в почках вначале возникает в поясничной области. Затем распространяются в подреберье, живот, по ходу мочеточника в сторону мочевого пузыря, мошонки у мужчин, половых губ у женщин, на бедра. Боль в почках режущая, с периодами затишья и обострения, сопровождается учащенными позывами к мочеиспусканию и режущей болью в уретре. Эта сильная боль в почках (их еще называют «морфинными», поскольку купируются только наркотиками или сильнодействующими анальгетиками) заставляют больного метаться в поисках облегчения. Во время почечной калики могут быть также тошнота, рвота, позывы к дефекации.
При воспалении мочевого пузыря больные жалуются на боль над лобком. Головная боль часто бывает вызвана повышением артериального давления при заболеваниях почек. Нередко она появляется и при развитии почечной недостаточности с накоплением азотистых шлаков в крови (мочевины, индикана и др.). Больные также жалуются на головокружения, ухудшение зрения и рвоту. Эти жалобы могут быть предвестником эклампсии на почве отека мозга.
Боль в почках — симптом почечно-каменной болезни
При сборе анамнеза болезни пациента с предполагаемым заболеванием почек особое внимание уделяется изучению начала болезни, особенностей ее проявления и течения. Важно знать, когда впервые возникло заболевание и как часто оно рецидивировало.
Для этого необходимо уточнить, не было ли у больного в прошлом симптомов отеков, красной мочи, болей в почках и пояснице. Это необходимо для определения, острое это заболевание почек или хроническое. Известно, что при многих хронических заболеваниях почек (например, почечно-каменная болезнь, амилоидоз почек) имеется длительный скрытый период, т.е. от их возникновения и до момента яркого клинического проявления проходит значительный срок.
Воспоминания о приступах почечной колики могут помочь в диагностике почечно-каменной болезни. При расспросе уточняют связь между заболеваниями почек и другими болезнями – ангиной, туберкулезом, гипертонической болезнью и т.д. Необходимо уточнить, не связано ли появление почечных симптомов с охлаждением, аллергическими реакциями, лечением препаратами золота, антибиотиками и сульфаниламидами, с употреблением алкоголя и др.
Нужно выяснить также, не было ли в прошлом симптомов хронических заболеваний кишечника, мочевых путей, что может явиться причиной восходящей инфекции почек. У женщин необходимо собирать подробный анамнез в отношении беременностей. При беременности могут возникать затруднения оттока мочи и нередко развиваются пиелиты и пиелонефриты беременных. Обязательно следует спросить об отеках и повышении артериального давления во время беременности (нефропатия беременных может быть началом хронического нефрита). Значительную роль могут играть и воспаления женской половой сферы.
Почечно-каменная болезнь чаще встречается у полных людей; при значительном снижении веса можно думать о туберкулезе почек, опухоли. Следует определенное внимание уделить профессии больного. Необходимо выяснить, не находился ли больной по роду своей работы в контакте с ионизирующей радиацией, углеводородами и органическими растворителями, тяжелыми металлами, аминоазосоединениями бензола, с гемолитическими ядами. Профессия, связанная с частыми простудами, может быть одним из факторов риска при заболеваниях почек, особенно нефритах. Тщательно собирают аллергологический анамнез, уточняют, не было ли крапивницы, отека Квинке или лекарственной аллергии.
Боль в почках — симптом гломерулонефрита
Гломерулонефрит – это воспаление почек при преимущественном поражении сосудов клубочков. Он протекает в виде острого или хронического процесса с повторными обострениями и ремиссиями. Симптомы острого гломерулонефрита могут развиться в любом возрасте, однако большинство больных составляют лица до 40 лет. Боль в почках возникает чаще всего на фоне острых простудных заболеваний – после ангин, тонзиллитов, инфекций верхних дыхательных путей, скарлатины.
Важную роль при возникновении гломерулонефрита играет стрептококк. Заболевание может также развиваться после пневмоний (в том числе стафилококковых), дифтерии, сыпного и брюшного тифа, бруцеллеза, малярии и некоторых других инфекций. Возможно возникновение гломерулонефрита под влиянием вирусной инфекции, после введения вакцин, сывороток (сывороточный, вакцинный нефрит). Гломерулонефрит может возникнуть при охлаждении организма во влажной среде (окопный нефрит), но все это возможно при наличии компрессионного, корешкового синдрома.
Острый гломерулонефрит характеризуется тремя основными симптомами – это отеки, повышение артериального давления и изменения в моче. В моче находят главным образом белок и эритроциты. Один из первых симптомов острого нефрита – уменьшение количества мочи до 400–700мл в сутки. В некоторых случаях в течение нескольких дней наблюдается отсутствие мочи. Большое значение в клинической картине острого гломерулонефрита имеют отеки, которые служат ранним признаком заболевания у 80–90% больных. Проявляются они преимущественно на лице и вместе с бледностью кожи создают характерное «лицо нефритика». Часто жидкость накапливается в полостях (плевральной, брюшной и полости перикарда).
В трети случаев острый гломерулонефрит переходит в хронический, а вернее, его переводят из острого в хронический в поликлинике. Хронический гломерулонефрит – длительно (не менее года) протекающее двустороннее заболевание почек, которое заканчивается (иногда спустя многие годы) сморщиванием почек и смертью больных от хронической почечной недостаточности. Хронический гломерулонефрит может развиваться после острого гломерулонефрита. Все формы хронического гломерулонефрита могут периодически обостряться. Особенно часто наблюдаются обострения осенью и весной. При любом течении хронический диффузный гломерулонефрит имеет одну и ту же последнею стадию, то есть приводит к сморщенной почке.
Почему это боли в почках могут возникнуть именно на фоне острой простуды? Потому что инфекция, проникшая в организм в результате острого простудного заболевания, начинает свободно «гулять» по крови, поражая сосуды и ткани. В результате на фоне корешкового синдрома развивается гломерулонефрит. Если нет корешкового синдрома, то иннервация и питание почек, а также почечных клубочков, не нарушены, и никакой грипп, никакая инфекция до почек не доберутся. Они поражаются уже тогда, когда имеют место осложнения острого простудного заболевания в виде нарушения иннервации, воспаления мелких сосудов почки. Если добавляется воздействие инфекции, то мы получаем гломерулонефрит или пиелонефрит.
Болят почки после алкоголя
Нередко к докторам обращаются после употребления алкогольных напитков, чтобы узнать, почему болят почки. Алкоголь может привести к появлению тянущей боли в районе печени и почек. Чтобы выяснить конкретные причины появления болевых ощущений нужно уточнить, что перед этим ел и пил пациент.
Могут ли болеть почки от алкоголя?
Алкоголь негативно воздействует на весь организм, что в первую очередь сказывается на почках, так как они являются санитарами организма и отвечают за его очищение от вредных веществ. Поэтому почки и получают первостепенное негативное влияние алкоголя, если человека имеет привычку его употреблять регулярно.
Среди алкогольных напитков наиболее коварным является пиво для почек. После его приема как раз чаще всего и болят почки. Хотя в нем содержится алкоголь в небольшом количестве, но пиво, тем не менее, намного сильнее воздействует на почечные ткани. Многие знают, что после употребления пива, даже в незначительном объеме, приходиться довольно часто наведываться в туалет. Во время этого процесса с организма вымывается много солей и минералов, в которых очень нуждается организм. По этой причине следующее утро характеризуется нехваткой сил и общей слабостью, но кроме этого в области почек появляется боль после употребления алкоголя. Одной из основополагающих причин болей почек после алкоголя у таких пациентов является склероз почек. Алкоголь, повреждая почечные сосуды, приводит к этому заболеванию. Также возможно возникновение таких болей по причине возникновения камней в почках.
Почему после алкоголя болят почки?
Если долго употреблять алкоголь, то это приводит к интенсивному вымыванию из костей фосфора, кальция и магния. Из них и сформировываются камни в почках. Напитки с большим содержанием алкоголя, то есть более крепкие, хоть и оказывают не такое большое влияние на почки, но все равно отрицательно воздействуют на них, а тем более на печень.
Когда болят почки, алкоголь категорически противопоказан. Кроме того, алкогольные напитки также плохо оказывают влияние не только лишь на почки и печень, но и плохо переносится поджелудочной железой, так как из-за влияния алкоголя ее ферменты теряют силу. По утрам человека начинает мучить жажда, потому что организм интенсивно использует всю воду.
К сожалению, люди не всегда сразу замечают, что их страсть к алкоголю приводит к ряду серьезных заболеваний почек и других органов. Многие полагают, что ничего страшного не произойдет, если выпить бутылку вина или литр пива в день, но на самом деле в результате это может очень негативно сказаться на здоровье.
Болят почки после антибиотиков
Совсем не удивительно, что болят почки после антибиотиков, ведь одна доза этого лекарственного препарата убивает сотни полезных для организма бактерий. Очень часто больной самостоятельно приписывает себе антибиотики, не задумываясь о последствиях. Полезные бактерии оберегают организм человека от разнообразных инфекций, а также выполняют массу важных функций, тем самым, воздействуя на все органы и общую систему организма. Поэтому, существует немалое количество болезней, связанных с ними.
Почему болят почки после антибиотиков?
Благодаря проведенным анализам установлено, что большинство людей имеют низкое содержание в организме полезных микроорганизмов. Соответственно с этими показателями, можно сделать вывод, что снижается и защитная функция организма, препятствующая прониканию инфекционных заболеваний. Также ухудшается формирование витаминов и необходимых ферментов. Всасывание веществ, а также их усвоение заметно снижается. Как же в таком случае будет себя чувствовать человек?
Факторы, оказывающие отрицательное и даже губительное воздействие на состояние микрофлоры и почек, многообразны. Они в тысячи раз уменьшают количество полезных бактерий и это приводит к снижению иммунитета. К этим факторам относятся:
1.
Экологические загрязнения окружающей среды
2.
Нестабильность погодных условий
3.
Аллергены и разнообразного типа токсины.
4.
Также, благоприятные условия для возбудителей разного рода болезней являются эмоциональные расстройства, стресс, утомление, которые отрицательно воздействуют на микрофлору организма в целом.
Существенным фактором для созревания различных инфекций в почках является прием антибиотиков. После такого курса приема антибиотиков организм истощен, немалое количество нужных бактерий уничтожил препарат, возникает необходимость срочно восстанавливать микробаланс флоры. После антибиотиков почки уязвимы и незащищены, что оказывает содействие для развития всевозможных заболеваний почек. Также, после приема антибиотиков организм почти лишен жидкости, что также приводит, как правило, к болям в области поясницы, то есть начинают болеть почки.
Помните, назначать антибиотики может только лечащий врач. Если же у Вас болят почки после антибиотиков, обратитесь к доктору, а не занимайтесь самолечением, так как это может вызвать серьезные последствия.
Боли в почках при беременности
В последнее время все чаще и чаще акушеры-гинекологи начинают обращать внимание на инфекции мочевыводящих путей, которые зачастую впервые дают о себе знать именно во время беременности. Данная патология встречается очень часто, а диагностика и лечение боли в почках при беременности, являются довольно специфическими. Кроме этого, великий шанс получить, осложнение в течение беременности, родов и послеродового периода.
Симптомы боли в почках при беременности
Самыми распространенными признаками наличия воспалительных заболеваний почек являются боли в боку при беременности, спине, нижней части живота, которые усиливаются при легком прикосновении, озноб, высокая температура, тошнота, рвота, а также частое мочеиспускание.
Нередко бывает и так, что причинами боли при беременности являются далеко не почки. Чтобы это подтвердить или опровергнуть придите на прием к врачу урологу.
Боли в почках при беременности очень часто сопровождаются хроническим пиелонефритом, гломерулонефритом и мочекаменной болезнью. Причем пиелонефрит обнаруживают у каждой пятой пациентки, которая обратилась с жалобой на боли в области почек. У шести-семи процентов беременных впервые проявляется этот недуг во время вынашивания ребенка на двадцать второй — двадцать восьмой неделях, а зачастую он просто обостряется и происходит рецидив. Боль может также возникать при не вынашивании беременности и внутриутробном инфицировании плода.
Причины болей в почках при беременности
Гломерулонефрит встречается в среднем у пяти-шести процентов беременных. Возникает это заболевание в основном после перенесенной ангины или гриппа. Характеризуется гломерулонефрит болями в почках и пояснице, учащенным мочеиспусканием, головными болями, отеками под глазами, а также опухлостями нижних конечностей.
Реже всего у беременных встречается мочекаменная болезнь. Диагностируется она лишь у одной-двух женщин на тысячу родильниц. Получить развитие эта болезнь может в результате изменения фосфатно-кальциевого обмена, нарушения обмена мочевой и щавелевой кислоты, расширения мочеточников, затруднения оттого и повышения концентрации мочи. Резкая боль в почках при беременности возникает внезапно и может отдавать в пах, половые губы, ногу.
Боли в почках при беременности — что делать?
Если у беременной все же диагностировали заболевание почек, то ей при болях в почках во время беременности рекомендуется пить как можно больше жидкости. Желательно, чтобы это был клюквенный морс, с содержанием натрий бензоната, который, превращаясь в гипуровую кислоту, уничтожает бактерии в почках.
Источник
Чтобы точно понять что болит, специалисты рекомендуют пройти полное обследование в больнице или специализированной клинике. От правильного диагноза зависит схема лечения и длительность терапии, поэтому не стоит пренебрегать первыми симптомами болезни.
Боль в пояснице может быть вызвана различными причинами. В первую очередь люди думают о патологии позвоночного столба и болезни почек, которые расположены в районе поясницы по обеим сторонам позвоночника. Самостоятельно узнать тип боли и характер патологии невозможно, для этого потребуется прибегнуть к инструментальным методам анализа.
Возможные причины
Болезненные ощущения в позвоночнике могут быть вызваны следующими причинами:
- микротравмы, переломы и повреждение позвоночного столба;
- возрастные изменения костной ткани;
- поднятие больших весов и тяжестей;
- постоянные физические нагрузки, которые заставляют организм работать на износ;
- наличие дегенеративных патологий спины (межпозвоночные грыжи, остеохондроз, остеопороз);
- инфекционно-воспалительные процессы в структурах позвоночного столба;
- наличие доброкачественных и злокачественных образований (кисты, онкологических опухолей).
Подписывайтесь на наш аккаунт в INSTAGRAM!
Появление патологического процесса в позвоночнике специалисты также связывают с малоподвижным и сидячим образом жизни. Низкий уровень активности приводит к отложению солей в суставах и мышцах спины, низкому обмену веществ и нарушению притока крови к позвоночнику.
Если появление болезненности связано с почечными патологиями, то этому могут предшествовать следующие заболевания:
- Пиелонефрит – воспалительное заболевание, которое сопровождается поражением одной из почечных лоханок. При данной патологии боль возникает в районе правой или левой почки.
- Гломерулонефрит – поражение клубочков почек, которое приводит к дисфункции парного органа. Частыми симптомами данной болезни являются отеки нижних конечностей и резкими скачками артериального давления.
- Мочекаменная болезнь – патология, возникновение которой связано с нарушение обмена веществ в органе. Она характеризуется образованием небольших камней в почках, мочевом пузыре и других структурах мочевыводящей системы.
- Почечная недостаточность – хроническое заболевание, при котором орган утрачивает возможность образовывать и выделять мочу. При почечной недостаточности больной испытывает режущую боль справа и слева от позвоночного столба.
- Нефроптоз или блуждающая почка – патологическое состояние, при котором происходит смещение почки из области поясницы к органам малого таза.
- Злокачественные образования – онкологические опухоли в органах сопровождаются постоянным болевым синдромом.
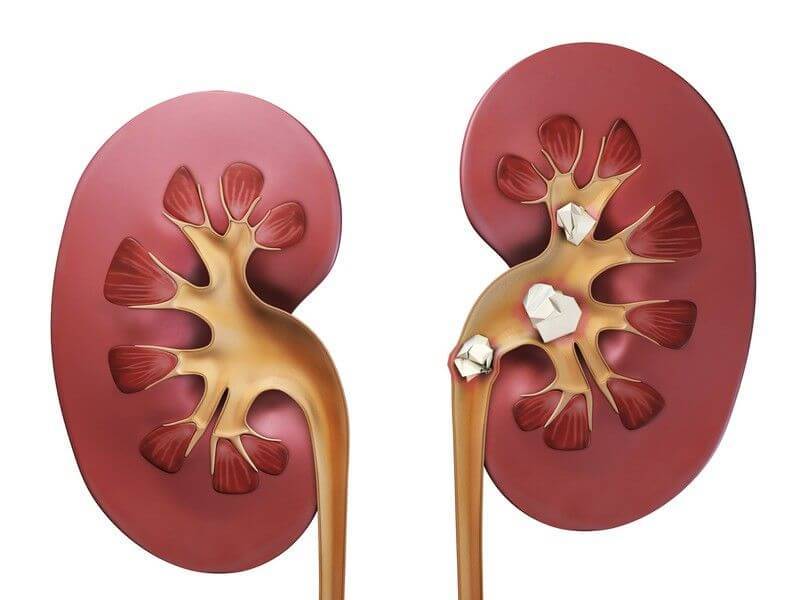 Признаки мочекаменной болезни появляются только через некоторое время, поэтому особое внимание следует уделить на тупые и постоянные боли в поясничной области
Признаки мочекаменной болезни появляются только через некоторое время, поэтому особое внимание следует уделить на тупые и постоянные боли в поясничной области
Особенности боли при болезнях почек
Заболевания почек сопровождаются целым рядом симптомов, указывающих на воспалительный или инфекционный процесс. К основным признакам патологии почек относят:
- тупые, ноющие и режущие боли в районе поясницы;
- если человек принимает положение лежа, интенсивность болевого синдрома не изменяется;
- локализация болей в большинстве случаев односторонняя;
- во время сильного приступа боль отдает в паховую область или во внутреннюю часть бедра;
- начинают отекать нижние конечности человека;
- мочеиспускание становится проблемным и часто сопровождается дискомфортом.
Подписывайтесь на наш канал Яндекс Дзен!
Обезболивающие и противовоспалительные препараты не улучшают самочувствия человека. Облегчение наступает только в случае приема спазмолитиков. Такой признак говорит о наличие мочекаменной болезни и нефритов. При серьезных воспалительных и хронических процессах в больных почках у пациента отмечается повышение температуры тела до субфебрильной и резкие скачки артериального давления.
Особенности боли при заболеваниях спины
Если поясничные боли вызваны диффузно-дегенеративными изменениями позвоночного столба, то они сопровождаются такими симптомами:
- резкие прострелы по всей области спины;
- болезненность усиливается при наклонах и поворотах туловища;
- облегчение наступает после того, как человек принял положение лежа;
- болезненность локализуется по центру позвоночного столба;
- при пальпации можно обнаружить мышечный спазм.
Если дискомфорт и неприятные ощущения уходят в том случае, когда человек отдохнул или воспользовался противовоспалительными мазями, то это говорит о наличии дегенеративных процессов. При болезнях позвоночника можно легко определить, в каком месте возникает патологический процесс. Именно в этом участке отмечаются ярко выраженные симптомы остеохондроза, протрузий и других болезней.
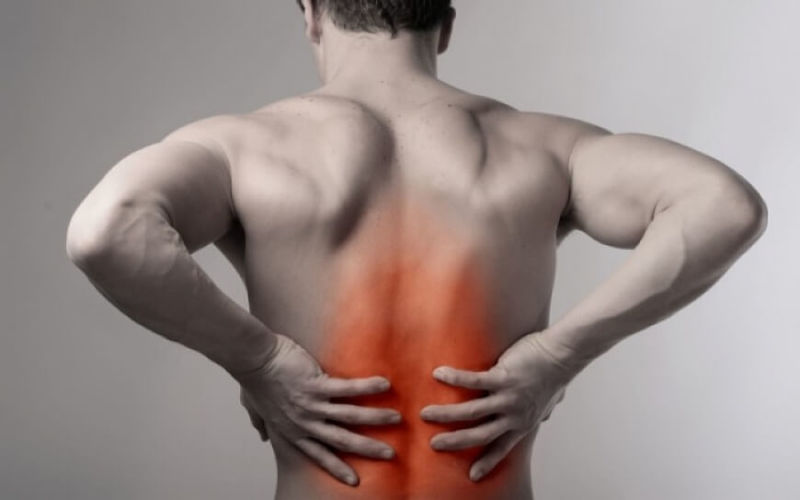
Мышечные спазмы вызывают сильный дискомфорт. Больной начинает ощущать ограниченность в движениях, из-за чего наклоны и повороты туловища вызывают сильную болезненность
Диагностика
Для того чтобы определить, болят почки или спина, лечащий врач направляет пациента на инструментальную диагностику.
Различают несколько видов методик:
- УЗИ (ультразвуковое исследование),
- рентгенография,
- МРТ (магнитно-резонансная томография),
- КТ (компьютерная томография).
С помощью УЗИ выявляют почечные патологии, так как специальный датчик может выявить камни, песок или различные образования в парном органе.
Врачи рекомендуют делать УЗИ на пустой желудок и полный мочевой пузырь, чтобы необходимый орган лучше просматривался. На видео будут просматриваться небольшие частицы песка, остатки крови и конкрементов. В таком случае медицинский работник назначает дополнительную сдачу лабораторных анализов, чтобы подтвердить диагноз.
С помощью рентгенографии, КТ и МРТ исследуют позвоночный столб на выявление структурных, диффузных и дегенеративных изменений. Именно эти методы обследования позволяют получить детализированное изображение костных структур и прилегающих суставов.
Помимо инструментальных методов исследования, назначается сдача лабораторных анализов. Пациент должен сдать анализ мочи и крови, чтобы медицинские работники выявили отклонения от нормы.
Если патологический процесс связан с нарушением работы почек, то в общем анализе крови выявиться повышенное количество лейкоцитов.
Что делать в дальнейшем?
В случае когда болят почки или поясница, человек должен принять меры, которые облегчат его состояние на некоторое время. Начинать самостоятельное лечение не рекомендуется, так как прием определенных медикаментов может усугубить состояние больного. Человек без медицинского образования не сможет отличить основные симптомы и проверить точность диагноза. Так, при болезнях почек нельзя пользоваться разогревающими мазями и гелями, которые эффективно помогут при патологиях позвоночника.
Из повседневного рациона исключаются острые, жирные и жареные блюда, которые несут нагрузку на органы пищеварения. Также запрещены к употреблению соль, специи и мучные изделия. Быстрее вывести из организма патогенные микроорганизмы и токсины поможет большое количество жидкости. Больной должен принимать простую очищенную воду в количестве 2–2,5 литров для нормального функционирования органов. Питьевой режим должен соблюдаться до самого выздоровления пациента.
Если у больного диагностированы диффузно-дегенеративные болезни, то врач может выписать прием следующих медикаментов:
- НПВС (нестероидных противовоспалительных средств) и обезболивающих препаратов – средства, которые действуют на очаг воспаления, снимают отек и снижают выраенность болевого синдрома (Ибупрофен, Диклофенак, Кетопрофен, Финалгон);
- миорелаксанты – средства, снимающие мышечный спазм (Сирдалуд, Мидокалм и другие);
- противоревматические препараты – группа средств, которая оказывает обезболивающее и противовоспалительное действие (Мовалис, Мелоксикам, Ревмоксикам);
- витаминные комплексы и микроэлементы.
Сильные поясничные боли купируются с помощью согревающих и обезболивающих мазей. Мази и гели на основе диклофенака быстро проникают в подкожные слои и оказывают фармакологическое действие. опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
Материалы носят ознакомительный характер. Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов и методов лечения обращайтесь к врачу.
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник


