Спина болит даже не повернуться от боли
Очень часто мы лечим больную спину неправильно. Специалист объясняет, как грамотно восстановиться после ударных майских работ на даче
Елена БАБИЧЕВА
Забудьте любимую позу дачника: склониться над грядкой головой вниз, пятой точкой кверхуФото: Владимир ВЕЛЕНГУРИН
Изменить размер текста:
Что поможет побыстрее привести позвоночник и мышцы в порядок, рассказывают травматолог-ортопед, к.м.н. Ислам Шахабов и врач-невролог Галина Строева.
О ЧЕМ СИГНАЛИТ БОЛЬ
1. Не разогнуться – не повернуться, болит вся спина. Вы перенапрягли мышцы, либо от чрезмерных нагрузок произошло небольшое смещение позвонков.
Что делать? Дать мышцам покой: не делать резких движений, отложить лопаты и ведра, полежать. Подолгу сидеть при больной спине вредно – эта поза слишком напрягает и без того натруженные мышцы. Снять болевые ощущения помогут противовоспалительные препараты. Самые популярные — на основе ибупрофена (нурофен, бруфен), но они плохо действуют на желудок, их не надо пить натощак; или же на основе нимесулида (найз, нимесулид-тева). Если боль сильная, лучше использовать и таблетки, и мази вместе. Одна лишь «мазилка» не поможет, ведь очаг воспаления может находиться глубоко.
Боль в спине — не разогнуться и не повернуться.Фото: Наиль ВАЛИУЛИН
2. Резкая боль в пояснице. Может длиться и полчаса, и несколько дней. Обычно возникает, если резко поднять что-то очень тяжелое или неудачно повернуться. При этом боль отдается в ягодицу, бедро и самое тревожное – если спускается ниже колена или даже до пальцев ног. Это так называемый корешковый синдром (он же люмбаго, ишиас, радикулит).
Что делать? Массаж, и попытки что-то «вправить» просто опасны и могут довести до сильнейшего ущемления нерва. Нужно зафиксировать поясницу. На этот случай хорошо бы купить корсет для спины и надевать на время тяжелой работы. Если его нет, плотно обвяжите поясницу полотенцем или шарфом, но только не шерстяным. Греть мышцы нежелательно, разогревающие мази только вызовут прилив крови к воспаленному месту и могут навредить. Дополнительно протестируйте свое состояние – попробуйте пройтись на носках или на пятках. Не получается, мешает слабость в стопе или вообще не чувствуете ногу? Значит, срочно к врачу. Если этот процесс запустить, то можно довести ногу до пареза (паралича).
Резкая боль в пояснице.Фото: Наиль ВАЛИУЛИН
3. Тянущая ноющая боль в пояснице лишь с одной стороны. Возможно, вы слишком доверились коварному майскому солнышку, и вас продуло на сквозняке. Разгоряченная работой мышца на холоде воспаляется, вызывая боль и скованность движений. Иногда при этом поднимается температура до 37,5 градусов.
Что делать? Если мышцы болят из-за переохлаждения, то больное место можно растереть противоспалительной мазью.
Тянущая ноющая боль с одной стороны.Фото: Наиль ВАЛИУЛИН
КСТАТИ
— Вопреки мифам, кровать при больной спине не должна быть слишком жесткой. Наши спины неидеальны: у кого-то кифоз, у одних изгибы слишком сглажены, у других – выгнуты. Так что если с больной спиной уляжетесь спать на полу или на досках, никакой пользы это спине не принесет. Но и слишком мягкие пышные матрацы противопоказаны: поясница не должна проваливаться.
— При боли в спине не используйте согревающие мази (кроме случаев, когда явно продуло). При растирании такой мазью спазмированной мышцы происходит приток крови, отек тканей усиливается, вместе с ним и боль. Лучше всего пострадавшим от ударного труда мышцам помогает холод. Самый простой вариант — положить кусочки льда из холодильника в пакет, обмотать плотным полотенцем и приложить такой компресс минут на 10-15 к больному месту.
ВАЖНО!
Главные правила здоровой спины
— Начинайте с легкой работы, чтобы разогреть мышцы — это как у спортсменов разминка.
— Не поднимайте тяжести рывком или в согнутом положении – в этом случае во много раз возрастает нагрузка на нижний отдел позвоночника, что может привести к смещению позвонков и образованию грыжи межпозвонкового диска. Тяжелые ведра, мешки поднимайте с прямой спиной, слегка присев, чтобы нагрузка приходилась на всю спину и на ноги. По такой же схеме следует и опускать тяжести на землю.
— Избегайте скручивающих движений: когда ноги на месте, а поворачивается лишь корпус. Если достаете что-то из багажника, переступите ногами в сторону груза. Если вскапываете огород, выбрасывайте землю с лопаты в сторону, а не резко за спину. При каждом движении лопаты вверх спину выпрямляйте полностью.
— Забудьте любимую позу дачника: склониться над грядкой головой вниз, пятой точкой кверху. Так вы можете «разбудить» корешковый синдром (радикулит — воспаление или «зажим» нервов в пояснице). Для работы на грядке заведите низенькую скамеечку, в крайнем случае, можно работать на четвереньках.
— От хорошей работы становится жарко, но не спешите скидывать с себя свитера и футболки – даже небольшой ветерок может вызвать переохлаждение и воспаление мышцы. Лучше сразу перед работой одеться во что-то легкое, чтобы и не вспотеть, и не замерзнуть.
ИСТОЧНИК KP.RU
Источник

Боль в пояснице
Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Причины, частота и факторы риска возникновения боли в пояснице

Поражение поясничного отдела позвоночника- наиболее частая причина боли в пояснице.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
Причины боли в пояснице:

Межпозвонковая грыжа-самая частая причина боли в пояснице.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала

Разрушение поясничного позвонка при туберкулезе — редкая причина боли в пояснице. - Перелом позвоночника после травмы
- Длительное напряжение мышц
- Анатомически узкий позвоночный канал
- Искривление позвоночника (сколиоз, кифоз, кифосколиоз, болезнь Шейермана Мау)
- Аневризма аорты
- Ревматический артрит, псориатический артрит, остеоартрит
- Инфекции позвоночника — остеомиелит, дисцит, туберкулез позвоночника
- Пиелонефрит, мочекаменная болезнь
- Осложненное течение беременности
- Гинекологические заболевания (эндометриоз, киста яичника, рак яичника и т.д.)
Симптомы боли в пояснице (боли в нижней части спины)

Опухоль в просвете позвоночного канала- нередкая причина боли в пояснице.
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Диагностика болей в пояснице
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).

МРТ в 95% случаев позволит установить истинную причину боли в пояснице.
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
Вот некоторые советы о том, что делать при боли в спине:

При боли в пояснице не начинайте обследование с рентгена позвоночника.
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется!!! Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Прогноз:
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
В каких случаях нужно немедленно обратиться к врачу:

Своевременное обращение к врачу позволит избежать тяжелых осложнений болезни.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Автор: доктор медицины Богомолова Наталия Александровна, /руководитель Клиники здорового позвоночника Стайер/
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
Источник
Ïîåäåì äàëüøå? Ñïàñèáî âñåì è âñåì íîâûì ïîäïèñàâøèìñÿ. ß ðàä, ÷òî òåáå íðàâèòñÿ òàêîé ñòèëü ìîåãî ïîâåñòâîâàíèÿ, ïîýòîìó ìû ïîãîâîðèì ïðî îäíó èç ñàìûõ ùåêîòëèâûõ òåì — îñòåîõîíäðîç è âîîáùå ñâÿçàí ëè îí ñ áîëüþ â ñïèíå? À òàê æå îòâåòèì íà âîïðîñ: «×òî äåëàòü?», ÷òîáû ïîñò áûë åùå è ïîëåçíûé.
È, êàê âñåãäà, ìû íà÷íåì èçäàëåêà, ÷òîáû ïîñòåïåííî ïîäîáðàòüñÿ ê ñóòè.
Òåëî ÷åëîâåêà ïîääåðæèâàåò ïîçâîíî÷íèê. Ýòî òàêàÿ äëèííàÿ ïàëêà, ñîñòîÿùàÿ èç ñåãìåíòîâ, êîòîðûå íàçûâàþò ïîçâîíêàìè. Ìåæäó ýòèìè ñåãìåíòàìè ñóùåñòâóåò ïðîêëàäêà — ìåæïîçâîíî÷íûé äèñê. Íà êàðòèíêå íèæå âñå êðàñèâî íàðèñîâàíî.
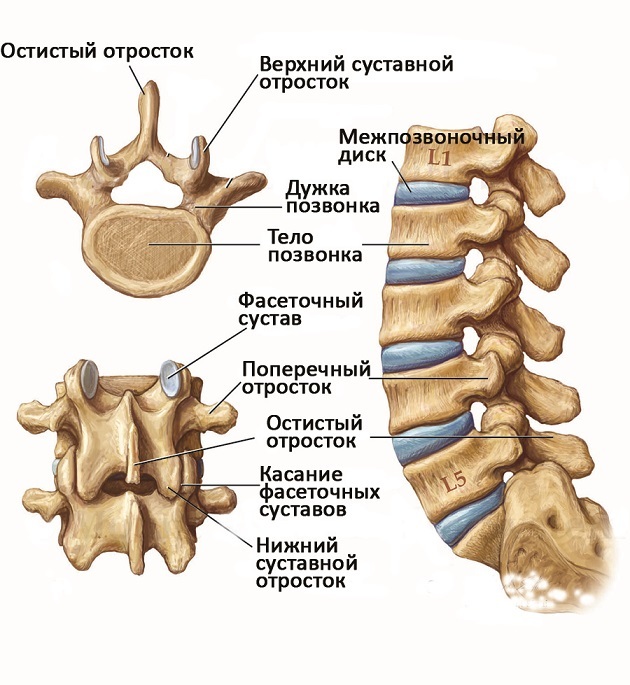
Âîò ýòîò ñàìûé äèñê î÷åíü ïîõîæ íà ðåçèíó. Îí ìÿãêèé, ýëàñòè÷íûé. Ìû ñâîáîäíî äàåì íàãðóçêó íà ïîçâîíî÷íèê è çà ñ÷åò ýòîãî äèñêà ïðîèñõîäèò ñìÿã÷åíèå óäàðîâ (î÷åíü ïîõîæå íà ñèñòåìó àìîðòèçàöèè â ìàøèíå — òàêàÿ ïðóæèíà íàä êîëåñîì). È âîò ìåæïîçâîíî÷íûé äèñê ñî âðåìåíåì ñòàíîâèòñÿ áîëåå æåñòêèé, ìåíåå ýëàñòè÷íûé è íà÷èíàåò êðîøèòüñÿ, òðåñêàòüñÿ, èñòîí÷àòüñÿ (ïðèìåðíî êàê ñ ðåçèíîé, åñëè åå îñòàâèòü äîëãî ëåæàòü íà óëèöå). Âîò òàêîå «ñòàðåíèå» ìåæïîçâîíî÷íîãî äèñêà è íàçûâàåòñÿ îñòåîõîíäðîçîì. Íà÷èíàåòñÿ îíî, ïðèìåðíî, ñ 14 ëåò. Ýòî ñòàðåíèå åñòü ó âñåõ è ýòî âàðèàíò íîðìû. Òî åñòü îñòåîõîíäðîç — ýòî íîðìà, åãî íå âûëå÷èøü. Íà ýòîò ïðîöåññ, âíèìàíèå, ïðåïàðàòàìè íå ïîâëèÿåøü.
Íî ïî÷åìó òîãäà áîëèò ñïèíà?
Âîò íà ýòîò âîïðîñ âñå îñòàâøååñÿ âðåìÿ ìû è áóäåì îòâå÷àòü, è ñàìîå ãëàâíîå, îòâåòèì íà âîïðîñ: «×òî äåëàòü òî?»
Ïåðâàÿ ïðè÷èíà ýòî òû.

Äà, òû íå îñëûøàëñÿ. Ó íàñ îãðîìíîå êîëè÷åñòâî ìûøö, êîòîðûå ïîääåðæèâàþò íàø ïîçâîíî÷íèê. È îíè èìåþò ñâîéñòâî óñòàâàòü. À ïðåäñòàâëÿåøü, åñëè òû ñèäèøü íåïðàâèëüíî, ñîãíóâøèñü èëè ñêðþ÷èâøèñü íà îäèí áîê? Òîãäà ñ îäíîé ñòîðîíû ìûøöû ïåðåíàïðÿãàþòñÿ è íà÷èíàþò áîëåòü. È â áîëüøèíñòâå ñëó÷àåâ èìåííî èç-çà ýòîãî ó òåáÿ áîëèò ñïèíà. Íå çàíèìàåøüñÿ ñïîðòîì, çàáèë íà ðîâíóþ ñïèíó, êîãäà ñèäèøü íà ðàáîòå, ñïèøü íà êîâðèêå â òóàëåòå è.ò.ä. Ïîýòîìó è ïîëó÷è áîëü â ñïèíå.
×òî äåëàòü?
Ïðåïàðàòû, êîòîðûå ðàññëàáëÿþò ìûøöû, íàçûâàþòñÿ ìèîðåëàêñàíòàìè. Îñíîâíûõ èõ òðè: ìèäîêàëì, áàêëîñàí è ñèðäàëóä. Âûáèðàé êàêîé òåáå íðàâèòñÿ, ðàññëàáëÿé ìûøöû, óáèðàé áîëü è âïåðåä çàíèìàòüñÿ ïðîôèëàêòèêîé (ôèòíåñ, ñïîðòçàë, áàññåéí, èãîëêè â ñïèíêó ñòóëà èëè â ñïèíó).
(Íå ðåêëàìà) Åñòü ñïåöèàëèñò, êîòîðûé ðàáîòàåò ñ ìûøöàìè, íàçûâàåòñÿ êèíåçèîëîã. Ñ ïîìîùüþ ñâîèõ ìåòîäèê, îí ñìîæåò ðàçîáðàòüñÿ, ãäå è êàê ïåðåêîñèëî è ÷òî äåëàòü (åñëè ÷åñòíî, îíè óñòðàèâàþò «ìàãèþ» íà ñâîèõ ñåàíñàõ). Âî âñÿêîì ñëó÷àå, õðóñòåòü, âòûêàòü èãîëêè, ñòàâèòü òåáÿ íà ãîëîâó òî÷íî íå áóäåò. Øòóêà êëàññíàÿ, ÿ, íàïðèìåð, óâèäåë êàê ýòî ðàáîòàåò è ó ìåíÿ ñàìîãî îãðîìíîå æåëàíèå íàó÷èòüñÿ ïðèêëàäíîé êèíåçèîëîãèè.
Âòîðàÿ ïðè÷èíà ýòî ñóñòàâû.
Ïîçâîíêè ñòîÿò äðóã íà äðóãå íå òîëüêî íà äèñêàõ, íî è íà ñóñòàâàõ (òàê íàçûâàåìûå ôàñåòî÷íûå).
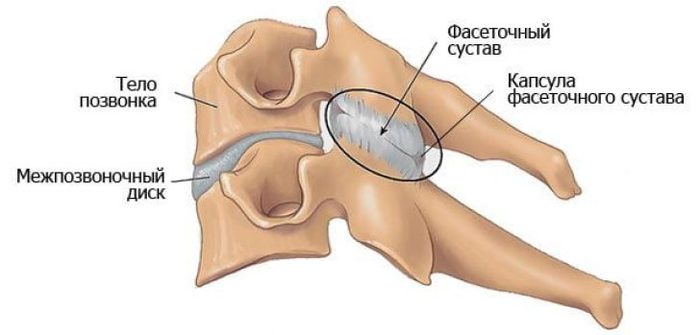
Ýòî î÷åíü ïîõîæå íà òàáóðåòêó ñ òðåìÿ íîæêàìè. Òàê âîò, åñëè âûñîòà äèñêà óìåíüøàåòñÿ (èç-çà ñòàðåíèÿ äèñêà), òî íàãðóçêà èäåò áîëüøå íà ñóñòàâû, êîòîðûå íå âûäåðæèâàþò è íà÷èíàþò âîñïàëÿòüñÿ è äåôîðìèðîâàòüñÿ. Òàêîé ïðîöåññ íàçûâàåòñÿ óìíûì ñëîâîì îñòåîàðòðîç (ïî ñóòè ðàçðóøåíèåì, âîñïàëåíèåì ñóñòàâîâ) è âîò ýòî è ÿâëÿåòñÿ âòîðîé ïðè÷èíîé áîëåâîãî ñèíäðîìà.
×òî äåëàòü?
Åñòü ïðåïàðàòû, êîòîðûå óáèðàþò âîñïàëåíèå è êàê íè ñòðàííî èçáàâëÿþò îò áîëè. Îíè íàçûâàþòñÿ íåñòåðîèäíûå ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû. Òîëüêî, ïîæàëóéñòà, äàâàé íå èñïîëüçîâàòü äèêëîôåíàê. Îí óæå óñòàðåë è ó íåãî êó÷à ïîáî÷íûõ äåéñòâèé. Åñòü æå áîëåå ýôôåêòèâíûå (êñåôîêàì, ìîâàëèñ, äåêñàëãèí, öåëåáðåêñ, àðêîêñèà). Òàê æå ìîæíî äîáàâèòü è ìèîðåëàêñàíòû. Ïîòîìó ÷òî íà ëþáóþ áîëü îðãàíèçì ðåàãèðóåò ñïàçìîì ìûøö.
Òðåòüÿ ïðè÷èíà ýòî ãðûæà èëè ïðîòðóçèÿ äèñêà.
Âû çàìåòèëè ÿ ïîñòàâèë ýòî ïî÷òè â êîíåö, ïîòîìó ÷òî ýòî îòíîñèòåëüíî ðåäêàÿ ïðè÷èíà áîëè â ñïèíå.
Ìû íåìíîãî îòâëå÷åìñÿ îò òåìû è ïîñìîòðèì íà ñòðîåíèå ìåæïîçâîíêîâîãî äèñêà. Ñíàðóæè îí òâåðäûé, à âíóòðè ìÿãêèé. È èç-çà ñèëüíûõ íàãðóçîê (ïîïðîñèëè òåáÿ äîòàùèòü øêàô íà 12 ýòàæ) äèñê ìîæåò íå âûäåðæèâàòü è âûïèðàòü çà ïðåäåëû ïîçâîíêà.
Âûïèðàåò? Ýòî íàçûâàåòñÿ ïðîòðóçèåé. À ìîæåò åùå è ëîïíóòü. È òîãäà ñîäåðæèìîå âûõîäèò íàðóæó, ýòî íàçûâàåòñÿ ãðûæåé (òî åñòü ïî ñóòè, ðàçíèöû ìåæäó ãðûæåé è ïðîòðóçèåé ïî÷òè íåò. Ìîæíî ñêàçàòü ÷òî ïðîòðóçèÿ ïåðâîíà÷àëüíàÿ ñòàäèÿ ãðûæè).
Êîãäà îò ñèëüíûõ íàãðóçîê äèñê ñæèìàåòñÿ, ïðîòðóçèÿ èëè ãðûæà âûïèðàåò è ìîæåò çàäåòü íåðâíûé êîðåøîê, è òîãäà òû áóäåøü âåðåùàòü îò áîëè. Íåóäà÷íî ñëåç ñ ìîòîöèêëà, íåóäà÷íî íàãíóëñÿ, íåóäà÷íî ïîäíÿë ñâîåãî ðåáåíêà/æåíó/òåùó/êîðîáêó è ïîëó÷è.
(Âîí ÷óòü íèæå ãðûæà, ñîäåðæèìîå êîòîðîå âûëåçëî è ñäàâèëî íåðâíûé êîðåøîê)
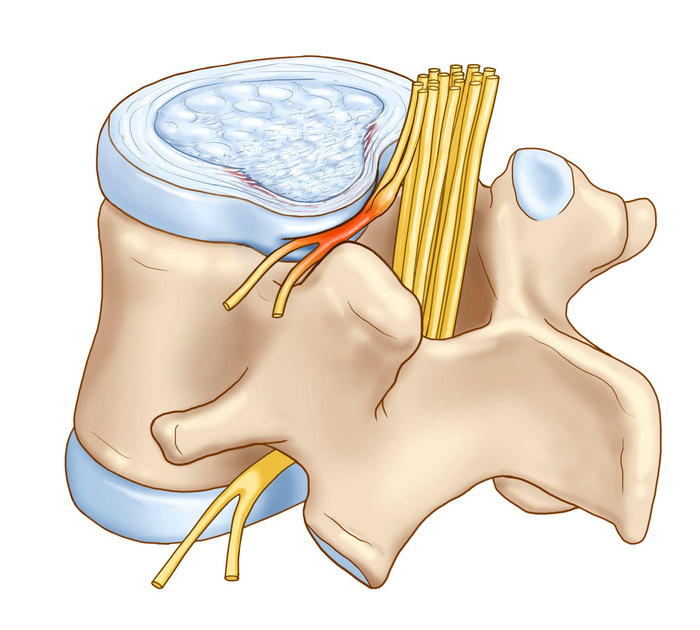
Êàê òîëüêî íàãðóçêà ïðåêðàùàåòñÿ, ãðûæà èëè ïðîòðóçèÿ âîçâðàùàåòñÿ íà ìåñòî. Íî ñïèíà ïðîäîëæàåò áîëåòü. Ïî÷åìó?
Ýòî î÷åíü ïîõîæå íà ìîëîòîê è ïàëåö. Åñëè ìû ñ ðàçìàõó óäàðèì ïî ïàëüöó ìîëîòêîì, îí áóäåò áîëåòü, îïóõíåò è ñòàíåò ñèíèì. Òî æå ñàìîå ïðîèñõîäèò ñ êîðåøêîì íåðâà, êîòîðûé óäàðèëà ãðûæà èëè ïðîòðóçèÿ.
×òî äåëàòü?
Îïÿòü æå âñå êëàññè÷åñêè. Íóæíî óáðàòü îòåê è ìûøå÷íûé ñïàçì, âîçíèêøèé èç-çà áîëè (âñïîìíè ñâîé ïàëåö, êîòîðûé òû óäàðèë ìîëîòêîì. Îí îòå÷åò äà åùå áóäåò áîëåòü èëè åëå ñãèáàòüñÿ). Äëÿ ýòîãî èñïîëüçóåò îáåçáîëèâàþùèå (ÍÏÂÑ), ìèîðåëàêñàíòû, à òàê æå ãîðìîíû, ÷òîá áûñòðåå óáðàòü îòåê ñ íåðâà (äåêñàìåòàçîí èëè ïðîëîíãèðîâàííîãî äåéñòâèÿ äèïðîñïàí). Òàê æå ìîæíî èñïîëüçîâàòü âåíîòîíèêè.
Êñòàòè, ðàçìåð ãðûæè íèêàê íå âëèÿåò íà âûðàæåííîñòü áîëè. Ãðûæà ìîæåò áûòü áîëüøîé, à ó ÷åëîâåêà äàæå ñïèíà íå áîëèò. À ìîæåò áûòü è íàîáîðîò. Íåáîëüøàÿ ïðîòðóçèÿ ìîæåò äàâàòü î÷åíü ñèëüíóþ áîëü. Ýòî ôàêò.
×åòâåðòàÿ ïðè÷èíà ýòî ïîâðåæäåíèå íåðâà.
Åñëè ÷àñòî áèòü ìîëîòêîì ïî îäíîìó è òîìó æå ïàëüöó, òîãäà ïàëåö ïðåâðàòèòñÿ â êàøó. Òî æå ñàìîå ìîæåò ïðîèçîéòè ñ íåðâîì. Íåðâ î÷åíü ïîõîæ íà ïðîâîä. Ìåäíàÿ (èëè àëþìèíèåâàÿ) æèëà ýòî ñàì íåðâ, à âîêðóã íåãî îïëåòêà — ìèåëèíîâàÿ îáîëî÷êà. Èç-çà ÷àñòûõ ïîâðåæäåíèé íåðâà ìèåëèíîâàÿ îáîëî÷êà ìîæåò èñòîí÷àòüñÿ. Æóþùàÿ, íåïðèÿòíàÿ, òÿíóùàÿ (èíîãäà ææåíèå, ãîðåíèå) áîëü, êîòîðàÿ èçìàòûâàåò íåäåëÿìè. È òû ïüåøü îáåçáîëèâàþùèå, à îíè íå ïîìîãàþò.  òàêîì ñëó÷àå ìû ãîâîðèì èìåííî î íåéðîïàòè÷åñêîé áîëè, êîãäà ïðîáëåìà íå â ìûøöàõ/ñóñòàâå/ãðûæå/ïðîòðóçèè à èìåííî â íåðâíîì âîëîêíå. È îáû÷íûå îáåçáîëèâàþùèå íå ïîìîãàþò.
×òî äåëàòü?
Åñòü ãðóïïà ïðåïàðàòîâ àíòèêîíâóëüñàíòû (êàðáàìàçåïèí, ãàáàïåíòèí, ïðåãàáàëèí). Îíè õîðîøî ïîìîãàþò ïðè òàêîì áîëåâîì ñèíäðîìå. È êîíå÷íî æå íå çàáûâàåì ïðî àíòèäåïðåññàíòû è íåêîòîðûå íåéðîëåïòèêè, êîòîðûå òîæå õîðîøî ïîìîãàþò óáðàòü áîëü.
Âû çàìåòèëè, ÿ íè ðàçó íå ðåêîìåíäîâàë âèòàìèíû ãðóïïû  (ìèëüãàììà, êîìáèëèïåí). Îíè áåñïîëåçíûå è ñëóæàò äëÿ óñïîêîåíèÿ, ÷òî «ÿ äåëàþ óêîë è ìíå äîëæíî ñòàòü ëåã÷å».
Îñíîâíîå ÿ îõâàòèë. Òóò íå õâàòèò îäíîãî ïîñòà, ÷òîáû ïîãîâîðèòü ïî âñåìó ïîçâîíî÷íèêó è ïðîáëåì ñ íèì. Îäíà êèíåçèîëîãèÿ ÷åãî ñòîèò.
Åñëè ó òåáÿ âî âðåìÿ ïðî÷òåíèÿ çàáîëåëà ñïèíà, íå ïåðåæèâàé, ýòî ïñèõîñîìàòèêà 🙂
Íàäåþñü, òåáå áûëî èíòåðåñíî è ïîíÿòíî.
À åñëè íåò, çàäàâàé íà ïî÷òó dr.chemordakov@yandex.ru
Ó ìåíÿ åñòü åùå èíñòàãðàì, ìîæåò áóäåò ÷åì-òî ïîëåçåí: dr.chemordakov
Êñòàòè, ðåáÿòà, íàïèøèòå ÷òî Âàì èíòåðåñíî, ñêîðî íîâîãîäíèå ïðàçäíèêè, áóäó ïèñàòü. Ñ íàñòóïàþùèì âñåõ.
Источник


