У кати болит спина
После тренировки, сна в неудобной позе или целого дня на ногах — причин, почему может заболеть спина, очень и очень много. Когда можно просто принять обезболивающее, а когда нужно скорее бежать к врачу, рассказывает врач-невролог клиники доказательной медицины «Рассвет» Юрий Елисеев.
— По статистике, у 84% людей хотя бы раз в жизни болела спина. Позвоночник и окружающие его мышцы — часть опорно-двигательного аппарата. Следовательно, их повреждение часто сопровождается болью, которая может возникать после наклонов или поворотов головы и тела и ослабевать в покое. Анатомически позвоночник представлен чередующимися позвонками и межпозвонковыми дисками. Последние со временем подвержены процессу дегенерации, что приводит к формированию протрузий и грыж. Эти структуры могут сами стать причиной боли, а могут вызывать боль посредством сдавления соседних структур — нервных корешков и связок позвоночника. В ряде случаев они способны вызывать стеноз (сужение) позвоночного канала (пространства, в котором располагается спинной мозг).
Помимо прочего, позвонки соединены парными фасеточными суставами, структурой более жёсткой, чем межпозвонковый диск. Их повреждение в 15—65% случаев вызывает боль в спине. До 30% болей в пояснице обусловлено поражением крестцово-подвздошного сочленения — парной структурой, соединяющей крестец и кости таза. В конечном счёте любое раздражение повышает тонус мышц вокруг, что с течением времени вызывает отдельный миофасциальный синдром.
Как правило, к болям в спине приводит физическая нагрузка, особенно в тех случаях, когда она выражена или интенсивна, или когда она производится в неестественной позе, или когда сопряжена с длительным нахождением в вынужденном положении, например за рулём автомобиля или за рабочим столом. Большое значение имеют вес тела и физическая подготовка человека, так как тяжесть нагрузки всегда относительна.

Фото: shutterstock.com
Чаще всего боль в спине проходит сама и не требует большего лечения, чем приём анальгетиков. Однако желательно на следующем приёме сообщить врачу, что вы испытываете боль, и рассказать, как вы с ней справляетесь. Однако иногда, в сложных случаях, боль сопровождается неврологическим дефицитом, к которому врачи относят слабость или онемение в конечностях, а также нарушения мочеиспускания или стула. В таком случае консультация врача обязательна.
Стоит насторожиться, если боль не связана с движением или не снимается анальгетиками в течение нескольких недель. Такая боль может говорить о серьёзном патологическом процессе, требующем дополнительного обследования.
Довольно много заболеваний могут приводить к болям в спине. Среди них — мочекаменная болезнь, панкреатит, язвенная болезнь и грыжа пищеводного отверстия диафрагмы. Порой установить точную причину нелегко. Если боль возникает после приёма пищи, похода в туалет, сопровождается тошнотой, изменением цвета стула или мочи, патологическими выделениями и не ослабевает в покое, следует подумать о заболевании внутренних органов. Насторожиться нужно, если началась лихорадка, появилась сыпь на коже или незадолго до начала болей произошла травма. Особенно внимательными стоит быть людям с высоким риском переломов и при подозрении на онкологическое заболевание. Если консервативная терапия долго не помогает, это тоже тревожный знак.
Во всех остальных случаях прогноз благоприятный, диагностика минимальна, а лечение стандартно.

Фото: shutterstock.com
Большинство болей в спине могут наблюдать и лечить терапевты. Однако если стандартная терапия не даёт эффекта, а состояние ухудшается, требуются консультации специалистов, например невролога, уролога или гинеколога. В сложных случаях понадобится одновременное участие как узкого профильного специалиста, так и терапевта. Это нужно для оценки рисков непереносимости терапии и лекарственных взаимодействий.
Наиболее информативными исследованиями остаются методы магнитно-резонансной и рентгеновской компьютерной томографии, а также электромиография.
Однажды возникнув, боль в спине даст рецидив. Это обусловлено анатомическими особенностями и современным образом жизни. Наш позвоночник формировался миллионы лет совершенно в других условиях, ему не свойственно длительное нахождение за рабочим столом или за рулём автомобиля. Усугубляет ситуацию и то, что в последнее столетие увеличились средняя масса тела человека и продолжительность его жизни. Кроме того, восприятие боли обостряют стресс, тревога и депрессия.
Лучшая профилактика — укрепление опорно-двигательного аппарата и снижение массы тела. Нужно нормализовать режим дня, высыпаться, учиться справляться со стрессом, вести активный образ жизни и заниматься спортом. Кроме того, важно вовремя обращаться к врачу, чтобы выявлять деформации и нестабильность позвоночника, лечить травмы, инфекции, а также замечать дегенеративные изменения.

Фото: shutterstock.com
Источник
20 Фев04645

Екатерина Осоченко, инструктор перинатальной йоги, мама шестерых детей: Я правша и большинство повседневных дел мне удобней делать правой рукой: писать и рисовать, шить и стругать салаты, чистить раковину, носить ребёнка… Закономерно в этой связи, что мышцы справа и развиты больше, и работают чаще. К этому добавляется давнишняя травма в крестцовом отделе, вызвавшая небольшой перекос таза опять же вправо. Это преобладание «права» над «лево» невольно приводит к общему перекосу тела, и иногда это настолько явно, что начинает причинять боль. Сильнее всего это ощущается в верхней части спины, и в особенности – вечерами. Если боль игнорировать, то к «нытью» грудного отдела подключается поясничный, начинают неметь руки, и я могу совсем превратиться в развалину.
Одно время я начала было винить во всём йогу (и даже на время отказалась от преподавания –рентген показал протрузии и предгрыжевые состояния межпозвонковых дисков в пояснично-крестцовом отделе, и в острый период я могла только ползать на четвереньках). Однако, умнейшая моя остеопат, которая в прямом смысле слова поставила меня на ноги, отговорила: «если бы не йога, ты давно была бы инвалидом». И я просто пересмотрела свой подход к практике, выбрав – на время восстановления – только щадящие упражнения из йога-терапии.
Сейчас, через полтора года после пятых родов на фоне размеренной преподавательской деятельности в режиме «три раза в неделю» вдруг снова начинает заявлять о себе спина. Очень трудным был прошедший месяц – все мои дети переболели ветрянкой, двух младших приходилось много носить на руках, и «спина уставала» — это слишком мягко сказано. Подобные перегрузки всякий раз провоцируют обострение, и чтобы совсем не свалиться, мне нужно вовремя принять меры.
Чем же я спасаюсь в такие дни?
Вечерние процедуры могут быть такими:
1. Тёплая вода. Бывает хорошо встать под горячий душ, наклониться вперёд, «отпустив тело», свесив руки, расслабив шею – и позволить воде прогревать поясницу и крестец. Другой вариант: тёплая (на грани горячей) ванна с пихтовым маслом или ещё лучше – со скипидарной эмульсией. Про волшебное исцеление скипидарными ваннами, которые помогают будто бы от всех болезней, я прочитала в книжке Залманова. Написано убедительно и вдохновляюще; насчёт других болезней – не знаю, но боль в спине эти ванны унимают и общую усталость тоже снимают. После скипидарной ванны важно укутаться и полежать. Вообще, после любых тепловых водных процедур лежать – самое прекрасное. Поэтому я и делаю их по вечерам. Кстати, вот врачи-неврологи и прочие специалисты, тот же Залманов в своей книжке, говорят о нежелательности воздействия высоких температур в острый период. Не знаю – мне почему-то, чем горячее, тем легче.
2. Иглоукалывание. Да-да, опять штуковина из серии «разработки отечественных рационализаторов» — как-то давно в аптеке по совету остеопата купила аппликатор Кузнецова: такой маленький, формата А4 коврик с пластмассовыми иголочками (говорят, есть и другие варианты – мне нравится мой). Ложусь на него голой спиной, и это тоже помогает снять сильную боль. Сначала кладу под проблемный участок спины, потом уделяю внимание и другим отделам. Лежу обязательно на жёсткой поверхности – на мягком матрасе эффект близок к нулю. Очень хорошо делать это на распаренное тело – после тех же ванн.
3. Просто ручной труд переоценить трудно – растирание той же скипидарной (или любой другой согревающей) мазью способно творить чудеса! Особенно, если выполняется любящими руками. И не нужно искать супер-массажиста – достаточно просто попросить супруга или другого близкого человека мягкими втирающими движениями нанести мазь на всю спину. Не «разминать позвоночник» — но растереть кожу и мягкие ткани вокруг него.
4. Шерстяной платок есть у меня. Старенький и мягкий, ещё бабушкин – и от того лично для меня напитанный особой целебной силой. Сразу после ванны, иголочек и растирания укутываю им спину – прямо на голое тело или на тонкую ночную рубашку. Залезть под тёплое одеяло — и баиньки… По возможности – не скакать ночью, а попросить домашних помочь с малышнёй.
Утром будет, конечно, легче, но всё равно не нужно вскакивать сразу в бой, а уделить ещё немного внимания своему восстановлению:
Тот же массаж (но уже без согревающей мази) помогает утром включить чувствительность спины. Если ни массажиста, ни помощника не оказалось рядом – можно попробовать самомассаж. В последнем эпизоде (когда у меня разболелась правая часть спины и плечо) я обнаружила потрясающую вещь: оказывается, всё дело в кистях рук! Это оттуда приходит зажим в область лопатки, а оттуда уже распространяется по спине до самой поясницы.
Вот мой массаж:
Начинаю из центра правой ладони – интенсивно надавливаю на болезненную точку в области подушечки под большим пальцем. Здесь, в центре ладони, я как бы ловлю тот болезненный импульс, который возникает во время напряженной резьбы салата, письма или другой мелкой ручной работы.
«Тяну» этот импульс вверх по руке, разминая, «раскручивая» запястье, и интенсивными растирающими движениями иду вверх по предплечью. На пути встречаются болезненные точки – те самые «пучки напряжения», которое создаёт ощущение болезненной стянутости мышц: растираю их мягко, но настойчиво.
Средоточие болевых точек – локоть. Также «прощупываю» его, разминаю и далее продолжаю такое же движение вверх по мышцам плеча. Массируя своей рукой, легко почувствовать этот непрерывный путь мышечного зажима. Помню, как на курсе перинатальной йоги мне особенно запомнилось это: нам рассказывали, что тело человека едино, и по «кинематической цепи костей, связок и мышц» блокировка передаётся от одного отдела к другому, к третьему, четвёртому и так далее… «У вас может болеть подбородок, а на самом деле проблема начинается в тазу», — сказал нам тогда преподаватель остеопатии Алексей Хейло.
В плечевом суставе, в области ключицы и под лопаткой также прощупываются эти болевые точки – разминая их, не забываю расслабленно дышать через мягкое горло, представляя, как «выдыхаю боль».
1. Иногда полезно бывает утром (или в другое время) просто полежать без движения на полу или на любой жёсткой поверхности. Лежать на спине или на животе, вытянувшись «в струнку» — прямые ноги вместе, прямые руки над головой, ладони соединены. Это мягко возвращает телу симметрию после ночного сна.
2. Упражнения из йога-терапии также помогают мне «собрать себя», когда всё скверно. Они приятны своей ненатужностью. Одно из самых любимых моих упражнений (а также самых безвредных и безопасных) – это… просто лежать на полу с ногами, поднятыми на стену и руками, вытянутыми над головой! Вот так всё просто, но, тем не менее, эффективно невероятно. Почему? Поясница в этот момент плотно прижимается к полу, ноги отдыхают, а главное – идёт приток крови к малому тазу и пояснице. А улучшение кровообращения – это первый шаг на пути к самоисцелению организма! Это (и другие упражнения, показанные при проблемах со спиной) я взяла из книжки Николая Прокунина «Введение в йога-терапию». Очень толково и просто написано. Если мне не удаётся выполнить весь комплекс, то хотя бы с ногами на стену полежать утром – святое дело! И конечно «перекаты счастливой матки» от основоположницы перинатальной йоги Birthlight Франсуазы Фридман – их можно делать в любое время, главное – валяться на твёрдой поверхности: лёжа на спине, согнуть ноги в коленях и развести их на комфортную ширину, прижать ноги руками к туловищу и в такой позе расслабленно перекатываться с боку на бок. Удивительное облегчение пояснице.
А теперь о том, чего я стараюсь НЕ делать, когда болит спина.
1. Кататься на спине взад-вперёд с ногами, согнутыми у груди и коленями, сведёнными вместе у подбородка – этот «ролик» из области йоги я для себя исключила не только на время проблем со спиной, но и насовсем. Травматичный он, да и неприятно мне (субъективно) – не нравится мне хребет царапать. «Перекаты» от Франсуазы позволяют плотнее прижать поясницу к полу и меньше травмируют позвоночник.
2. Глубоко прогибаться назад. Да, я преподаватель йоги, но ни в классах, ни дома я не выполняю ни Дханурасану, ни Бхуджасану, ни Чакрасану, ни Натараджасану… а прогибаясь в Уштрасане или в РаджаКапотанасане я страхую поясницу и делаю акцент на раскрытие грудной клетки в области солнечного сплетения. Впрочем, и это в острый период я не выполняю. Никаких прогибов. В Сурья Намаскар – если во время обострения всё-таки делаю его – то прогиб стоя заменяю простым вытяжением рук вверх, причём – на ширине плеч, когда ладони соединены, у меня возникает большое напряжение между лопаток. В Собаку Мордой Вверх тоже выхожу весьма условно, по ощущениям, больше отдавая вес тела в руки, не «проваливая» таз вниз, а как бы перекатываясь из Собаки Мордой Вверх сразу в Собаку Мордой Вниз. То же, кстати, касается и Пашчимотанасаны – не делаю её тоже, и о наклонах – дальше.
3. Избегаю и глубоких наклонов вперёд (вниз). Если, например, надо поднять что-то с полу – приседаю, сгибая колени. Короче, берегу поясницу как в одном, так и в другом направлении. Боковые вытяжения – если доводится-таки наклоняться вбок – тоже выполняю с осторожностью и вниманием к внутренним ощущениям.
4. Никакой асимметрии и скручиваний позвоночника. Контролирую своё положение в пространстве, время от времени пробегаю вниманием по телу: как я стою (сижулежу)? Нет ли перекоса? Часто «двигательный стереотип» заставляет нас невольно переносить вес тела больше на одну ногу, чем на другую, или неравномерно загружать стопу, стоя, например, больше на внешней её стороне (как бы косолапя)… Подобные вещи стараюсь отмечать в теле и выравниваться. Если пришлось всё же долгое время находиться в неизбежном асимметричном положении (например, лёжа на правом боку, кормить ребёнка), то потом обязательно перевернусь на левый, по возможности «возвращая телу симметрию».
5. Тяжести под запретом. Как бы ни было трудно отказать плачущему малышу – стараюсь не носить детишек на руках. Сама сажусь к ним на пол или мы ложимся вместе и что-то делаем лёжа. Тяжёлые сумки, походы на колодец, за дровами, за мамонтами и т.п. также жизненно необходимо исключить (вообще, любой женщине на протяжении всей жизни хорошо бы научиться отказаться от тяжестей совсем…)
6. Соглашусь с неврологами – переохлаждение, как и экстремальный перегрев тоже нехороши для больной спины. И если горячие ванны я использую как средство для спасения, то в баню в острый период, конечно, временно не хожу. Ну и переохлаждение – исключаю тоже. Утепляюсь больше обычного, не купаюсь в реке, не хожу в бассейн. От ежеутренних обливаний ледяной водой – некогда я очень их уважала – я отказалась уже лет пять как. Обливаюсь только после бани. При моей сухопарой конституции подобные утренние встряски совсем не полезны: чувствую, как они меня пересушивают, излишне ускоряют, и обозляют, и как-то заостряют больше нужного, наверное, делая меня в чём-то похожей на мужчину.
Ну и ещё один момент – прочитала в йога-терапии Прокунина: спазмированную мышцу не надо вытягивать, её надо расслаблять. Так что всякие там висы и интенсивные вытяжения тоже исключаю на время: когда болит спина, я всем существом ощущаю ненужность дополнительных усилий на зажатую мышцу. Вот расслабится – тогда и будем мягко потягивать. Тогда же можно будет и йогой интенсивно заняться, и открыть для себя любые другие новые горизонты.
Время же болезни – как время вынужденной неподвижности, скованности, ограниченности активной жизни – видимо, даётся нам не зря. Я стараюсь – помимо вышеперечисленного – думать ещё и о том, что же привело меня к такой ситуации, что я такого непосильного я опять взвалила на свою спину, зачем, куда и как долго я собираюсь это тащить.
Психосоматический (такой модный нынче) аспект заболевания (и соответственно – исцеления), конечно, нельзя сбрасывать со счетов. Возможно даже, что именно он является решающим в любом лечении. Но об этом потребуется написать отдельную большую статью какому-нибудь другому хорошему эксперту. Я же – как многодетная мама и инструктор перинатальной йоги – рассказала пока о том, как я помогаю себе облегчить боли в спине на физическом уровне.
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
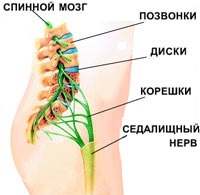
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
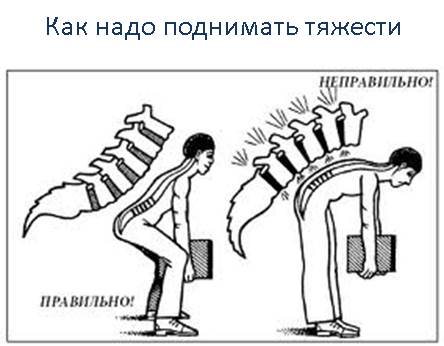
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
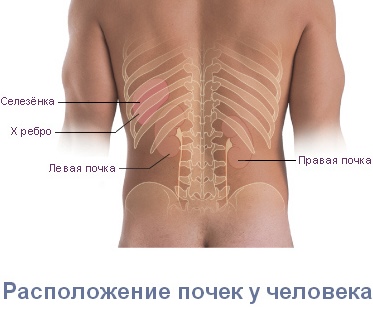
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
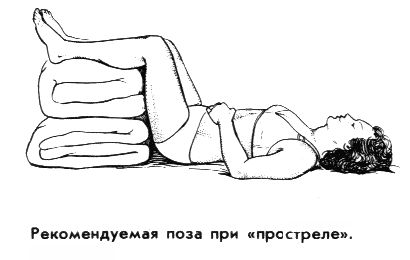
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник

