Европейские рекомендации по лечению болей в спине
1. Острые неспецифические боли в спине Европейские рекомендации
К.м.н. И.Л. Иванова
11 марта 2010 г.
2. Острые неспецифические боли в нижней части спины
•Неспецифические – не связанные со
специфической причиной(перелом, опухоль,
инфекция, спондилоартрит и др.)
•Острые – до 6 недель
•Подострые- 6-12 недель
•Хронические – после 12 недель
3. Симптомы «опасности» при болях в спине ( красные флажки)
• Возраст менее 20 лет
• Недавняя травма
• Независимость интенсивности боли от положения тела и
движений, усиление боли ночью
• Очаговые неврологические нарушения, выходящие за
рамки типичной радикулопатии
• Злокачественное новообразование, резкое похудание
• Лихорадка
• Проявление остеопороза, прием кортикостероидов
• Употребление наркотиков, ВИЧ
• Структурные деформации позвоночника
4. Симптомы риска хронического течения боли, длительной инвалидности ( желтые флажки)
• Представление пациента о большей
опасности, плохом прогнозе, опасности
двигательной активности при острой боли
в нижней части спины
• Неадекватное болевое поведение,
снижение двигательной активности
• Проблемы на работе, рентное отношение к
болезни
• Эмоциональные расстройства (депрессия,
повышенная тревожность, стрессовое
расстройство)
5. Механизм анальгетического действия антидепрессантов
• Уменьшают депрессию, которая усиливает
болевое
ощущение.
Однако,
многими
исследователями показано, что анальгетическая
доза антидепрессантов примерно в два раза
ниже дозы, используемой в психиатрической
практике.
Антидепрессивный
эффект
развивается через 14-21 день от начала лечения,
а болеутоляющий — через 3-7 дней.
• В силу своих собственных анальгезирующих
свойств,
заключающихся
в
активировании антиноцицептивной системы
С.С. Павленко Научный центр клинической и экспериментальной медицины СО РАМН
6.
Велаксин обладает уникальным механизмом
действия в терапии хронического болевого синдрома
Gultekin H., Ahmedov V. The Roles of the Opioidergic System and Nitric Oxide in the Analgesic Effect of Venlafaxine. The Pharmaceutical
Society of Japan 2006
Schreiber S, Backer MM, Pick CA. The antinociceptive effect of venlafaxine in mice is mediated through opioid and adrenergic mechanisms.
Neurosci Lett. 1999;273:85–88.
Markowitz JS, Patrick KS. Venlafaxine-tramadol similarities. Med Hypotheses. 1998;51:167–168.
7.
Велаксин – эффективен в терапии
хронического болевого синдрома различной локализации
n = 197
t – 52 недели
Типы болевых синдромов у
пациентов, участвующих в
исследовании:
-боль в спине
-постоперационная боль
-остеоартрит
-фибромиалгия
-миофасциальная боль
-карпальный туннельный синдром
-мигрень
-невропатическая боль
Ronald H. Bradley et al American Journal of Therapeutics 10, 316-323 (2003)
8.
Велаксин пролонгированного действия – уникальное
предложение от компании «Эгис»
9. Эпидемиология острых болей
острых
•Эпидемиология
Большинство (70%) людей
хотяболей
один
раз в жизни имеют эпизод боли в
спине. В течении года острая боль в
спине отмечается у 15-45% населения.
10. Эпидемиология острых болей в нижней части спины
• При острой боли в нижней
части спины отмечается
наличие опухоли — менее 1%
• Грыжи как причины
боли 1-3%
11. Течение острой боли в нижней части спины
• В течение 6 недель полное
восстановление – 90 %
• Хроническое течение боли – 5-7 %
12. Диагноз при острой боли в нижней части спины основывается при сборе анамнеза и простом обследовании
• Три основные причины болей в спине:
Неспецифические (скелетно-мышечные ) боли в
спине
Радикулопатия (неврологическое обследование, в
общей практике – исследование подьема прямой
ноги)
Специфические заболевания (исключаются на
основе отсутствия симптомов опасности и
результатов дополнительных методов
обследования)
13. Дополнительные методы обследования пациента с болью в спине
• Рентгенография позвоночника в
нескольких проекциях
• КТ или МРТ позвоночника
• Общий анализ крови, биохимический
анализ крови и др.
Направлены на исключение редких причин боли в
спине, МРТ, КТ – выявление размеров и локализации
межпозвоночных грыж
14. Рентген, КТ и МРТ позвоночника
• Показаны при возрасте старше 50 лет,
наличие признаков специфической
причины боли в спине
• Проведение МРТ более информативно, чем
рентгена, но не улучшает результаты
ведения пациентов, увеличивает число
оперативных вмешательств
15.
Выявление
грыжи в
межпозвоноч
ного диска
(магнитно –
резонансная
томография)
увеличивает
количество
людей,
которым
проводиться
операция.
16. Лечение острой неспецифической боли в нижней части спины Информация, разъяснение, успокоение
• Информация пациента о
доброкачественном характере его
заболевания и высокой вероятности его
быстрого разрешения
• Разъяснения причин боли: «боль может
быть следствием повреждения
различных структур: мышц, связок,
капсул межпозвоночных суставов, нет
признаков опасного заболевания»
17. Лечение острой неспецифической боли в нижней части спины Постельный режим
• Влияние постельного режима исследовалось
более чем 10 рандомизированных
контролируемых исследованиях
• При длительном постельном режиме –увеличение
длительности заболевания, уменьшение степени
восстановления двигательной активности
• Постельный режим возможен не более чем 2-4
дня и только при наличии сильной боли в спине
• Не следует рекомендовать пациентам постельный
режим
18. Лечение острой неспецифической боли в нижней части спины Активный образ жизни
• Поддержание активного образа жизни при боли в
нижней части спины исследовалось в 9
рандомизированных контролируемых
исследованиях
• Сохранение активного образа жизни включая
работу (если это возможно) уменьшает
длительность заболевания, вероятность его
хронического течения, улучшает его
фунциональное восстановление
• Рекомендация пациенту активного образа жизни
19. Лечение острой неспецифической боли в нижней части спины. Влияние физических упражнений
• Влияние физических упражнений при боли в
нижней части спины исследовалось в 30
рандомизированных контролируемых
исследованиях
• Не получено преимуществ какого-либо
упражнений, отмечается положительное
влияние на общую активность упражнений на
свежем воздухе
• Не следует рекомендовать пациенту следовать
каким-либо упражнениям
20. Лечение острой неспецифической боли в нижней части спины. Влияние парацетамола и НПВС
• 2 систематических обзора показывают
несомненную эффективность парацетамола
при острых болях в нижней части спины
• 9 плацебо контролируемых исследований
показали эффективность различных НПВС
• Различные НПВС близки по
эффективности, но отличаются по
выраженности побочных эффектов
21. Торговое наименование: КАТАДОЛОН ИНН: флупиртина малеат ATC – N 02 B Неопиоидные анальгетики Флупиртин – прототип нового класса веществ SNEPCO =
Торговое наименование: КАТАДОЛОН
ИНН: флупиртина малеат
ATC – N 02 B Неопиоидные анальгетики
Флупиртин
– прототип нового класса веществ SNEPCO
= Selective NEuronal Potassium Channel Opener
= Селективный Нейрональный Открыватель Калиевых
Каналов
– неопоидный анальгетик центрального действия,
влияющий на ЦНС, обладающий миорелаксирующим
действием, не вызывающий привыкания и толерантности
22. Три основных эффекта:
• Анальгетический
• Нормализующий повышенный
мышечный тонус
• Предупреждает процессы
хронификации боли
3 эффекта – одна цена
23. Показания к применению
Для лечения острой и хронической боли:
• Вызванной повышенным тонусом скелетной
мускулатуры – боль в спине, головная боль
напряжения;
• При новообразованиях;
• После травм, а также после
травматологических/ортопедических
операциях и вмешательствах;
24. Способ применения
Начальная доза (зависит от диагноза и
интенсивности болевого синдрома)
• 2 капсулы (вечером) – 200 мг
Далее
• 1 капсула 3 раза в день через равные
промежутки времени – 300 мг
25.
Хондроитина сульфат 200 мг:
• защищает хрящевую ткань от разрушения
• улучшает подвижность
Глюкозамина гидрохлорид 250 мг
активирует синтез веществ, входящих в
состав суставных оболочек, внутрисуставной
жидкости и хрящевой ткани
Ибупрофен 100 мг
Оказывает болеутоляющее,
противовоспалительное и
жаропонижающие эффекты
26.
cпособ применения и дозы:
взрослые, дети старше 12-ти лет
по 2 капсулы 2-3 раза в день
противопоказания:
• индивидуальная чувствительность к препарату
• эрозивно-язвенные поражения пищеварительного
тракта в фазе обострения
• тяжелые заболевания печени, почек
• беременность/ кормление грудью
• фенилкетонурия
возможные побочные действия :
• умеренная тошнота
• вздутие живота, боль в животе
• аллергические реакции, диарея, запор
Длительность приема не должна превышать 20-ти дней
27. Диклофенак – золотой стандарт в ревматологии
• Диклофенак самый назначаемый НПВС в
течении 30 лет.
• Стандартная терапия – начало лечения.
• Отработанные режимы дозирования 150 мг/сут.
• Разнообразие форм выпуска.
• Доказанная эффективность при РА, ОА и др.
• Удовлетворительная переносимость.
28.
Аэртал имеет широкий спектр
форм выпуска
ТАБЛЕТКИ
100 мг/2 раза в день
КРЕМ
1.5%/3 раза в день
САШЕ
100 мг/2 раза в день
ИНЪЕКЦИИ
150 мг/1-2 раза в день
В России пока зарегистрирована только таблетированная
форма: 100 мг №20 и №60
29. Причины замены диклофенака на другие НПВС.
• Больше половины больных прекращают лечение ДК
• Проблемы с безопасностью при длительном применении
–
–
–
–
–
–
Повреждение верхних отделов ЖКТ
Развитие энтеропатий
Гепатотоксичность (острый лекарственный гепатит)
Острая печеночная недостаточность
Нефротоксичность
Отрицательное влияние на метаболизм хряща
• Недостаточная эффективность
– Вторичная неэффективность
– Максимальная доза ограничена 150 мг.
30. НЕЙРОДИКЛОВИТ эффективная комбинация при различных воспалительных заболеваниях
Диклофенак натрия 50 мг
Тиамина гидрохлорид (витамин В1) – 50 мг
Пиридоксина гидрохлорид (витамин В6) – 50 мг
Цианокобаламин (витамин В12) – 250 мкг
31. Нейродикловит – уникальное взаимодействие компонентов, как достижение современной фармакологии
• Диклофенак натрия – «золотой стандарт» среди
нестероидных противовоспалительных
средств
• Тиамин (В1) – эффективное влияние на сердце,
центральную и периферическую нервную систему
• Пиридоксин (В6) – мобилизация резервных
возможностей организма
• Цианокобаламин (В12) – оптимизация
энергетического обмена и регенерация тканей
32. Нейродикловит в комплексе с витаминами группы «В» эффективность диклофенака повышается
Диклофенак
Противовоспалительное
действие
Обезболивающий
эффект
Улучшение
кровообращения
Витамины В1, В6, В12
Регуляция метаболизма
Нормализация
Иммунологических
реакций
Регенерация тканей
33. Процесс изготовления Нейродикловита
Гранулы
диклофенака
Собственная
кишечнорастворимая
оболочка для
каждой гранулы
Пиридоксина
Тиамина гидрохлорид
гидрохлорид
Цианокобаламин
Собственные гранулы для каждого витамина
капсула Нейродикловита
34. Показания к назначению Нейродикловита
• Болевой синдром при воспалениях неревматической природы
• Воспалительные и дегенеративные заболевания суставов и
позвоночника
• Ревматическое поражение мягких тканей
• Невриты и невралгии
• Воспалительные заболевания
в
оториноларингологии,
в
стоматологии,
в
гинекологии и др.
35. Нейродикловит больше, чем просто свобода движения
• Нейродикловит дольше и в более высокой концентрации
находится в синовиальной
жидкости в синовиальной
ткани.
• Лечебные дозы витаминов усиливают эффективность
диклофенака и уменьшают его негативное влияние.
• Кишечнорастворимая капсула защищает желудок от
раздражения и улучшает переносимость.
• Суточная доза — от 1 капсулы до 2-3 капсул.
36.
Аэртал имеет широкий спектр
форм выпуска
ТАБЛЕТКИ
100 мг/2 раза в день
КРЕМ
1.5%/3 раза в день
САШЕ
100 мг/2 раза в день
ИНЪЕКЦИИ
150 мг/1-2 раза в день
В России пока зарегистрирована только таблетированная
форма: 100 мг №20 и №60
37. Лечение острой неспецифической боли в нижней части спины. Влияние миорелаксантов
• 24 исследования проводились с
использованием миорелаксантов и показали
положительный эффект
• Положительный эффект от комбинации
миорелаксантов с парацетамолом или
НПВС
38. Миорелаксанты (толперизон /Мидокалм/)
Мидокалм
прерывает
порочный круг: «боль
мышечный
спазм-боль».
Миорелаксирующее
действие Мидокалма основывается прежде всего
на стабилизации клеточных мембран нейронов и
блокировке каналов ионов Na+. При
этом
происходит
пресинаптическое ингибирование
спинальных рефлексов.
39. Миорелаксанты (толперизон /Мидокалм/)
В
отличие
от
других
миорелаксантов
центрального действия Мидокалм не обладает
седативным действием, что значительно
расширяет
область
его
применения.
Использование других миорелаксантов, имеющих
седативный эффект, значительно ограничивает их
применение краткосрочным периодом, часто
недостаточным
для
развернутого
терапевтического эффекта.*
*Waddel G, Feder G, McIntosh A, Lawis M: Low Back Pain Evidence Review London: Royal College of
General Practitioners 1996. Rewiew date: April 1988.
40. Преимущества Мидокалма
Обладает комплексным действием: анальгетическое действие,
уменьшение мышечного спазма, улучшение кровоснабжения
Быстрое и эффективное купирование боли и мышечного спазма
Быстрое восстановление подвижности
Не сопровождается мышечной слабостью
Применяется в детской практике с 1 года
Отсутствие седативного эффекта
Разрешено использование у пациентов деятельность которых требует
концентрации внимания и высокой скорости психомоторных реакций, в
т.ч. вождения автомобиля
41.
ФОРМЫ ВЫПУСКА :
• Таблетки
• Ампулы
МИДОКАЛМ® –
ЕДИНСТВЕННЫЙ
ЦЕНТРАЛЬНЫЙ МИОРЕЛАКСАНТ,
ИМЕЮЩИЙ
ГОТОВУЮ ЛЕКАРСТВЕННУЮ ФОРМУ
ДЛЯ ПАРЕНТЕРАЛЬНОГО ПРИМЕНЕНИЯ
ОПТИМАЛЬНАЯ суточная дозировка :
• Внутрь – 150 мг 3 раза 2-3 недели
• Внутримышечно –100 мг 2 раза
• Внутривенно – 100 мг 1 раз
+
42. Лечение острой неспецифичекой боли в нижней части спины Мануальная терапия
• 6 систематических обзора эффективности, 17
рандомизированных контролируемых исследования
• В сравнении с плацебо (или имитацией мануальной
терапии) отмечено уменьшение сроков заболевания,
выраженности боли, но не отличий в функциональной
активности через 6 месяцев
• В сравнении с общепринятыми методами лечения в общей
практике нет достоверных преимуществ
• Рекомендуется в ряде стран(Англия), не рекомендуется в
Германии
• В целом рекомендуется при отсутствии эффективности
других методов лечения
43.
Мануальная терапия при
неспецифической боли в спине –
риск осложнений при манипуляциях
на шейном отделе позвоночника
44. Лечение острой неспецифичекой боли в нижней части спины Другие методы лечения
• Школа боли в спине – эффективна для
предупреждения повторных обострений, но
не помогает при острой боли
• Поведенческая терапия – эффективность не
доказана
• Вытяжение – не рекомендуется
• Массаж – эффективность не доказана
45. Пациент Н., 44 года
• Жалобы на сильную боль в поясничной области,
резкое ограничение движений в поясничном
отделе позвоночника из-за усиления болей
• В течении 4 лет у пациента было три эпизода
болей в поясничной области. Каждый из
эпизодов продолжается 10-20 дней, пациент к
врачам не обращался, местно применял
«Финалгель» и другие мази
• Настоящее обострение возникло 10 дней назад
после интенсивной физической нагрузки
46. Пациент Н., 44 года
• При внешнем обследовании пациента
выявлены в поясничном отделе сколиоз
выпуклостью вправо, сглаженность
поясничного лордоза, значительное
напряжение мышц спины, ограничение
движений в поясничном отделе
позвоночника из-за усиления болей
• Парезов, расстройств чувствительности не
выявлено, ахиллов и коленные рефлексы
живые, патологических рефлексов нет.
47. Пациент Н., 44 года
Диагноз в поликлинике по месту
жительства: Остеохондроз
позвоночника. Пояснично-крестцовый
радикулит.
Рекомендовано:
• 1.Рентген пояснично-крестцового отдела
позвоночника
• 2.Инъекции диклофенака в/м №5
• 3.Физиотерапия
• 4.Массаж поясничной области
48. Пациент Н., 44 года
• Повторная консультация в поликлинике по месту
жительства через 5 дней
• Незначительное уменьшение боли, невозможность
продолжать трудовую деятельность
• Рекомендации врача:
1.Магнитно-резонансная томография поясничного
отдела для выявления возможной межпозвоночной
грыжи
2.Продолжение приема диклофенака,
физиотерапии,массажа
49. Пациент Н., 44 года
• Повторная консультация после МРТ
Рекомендации врача:
1. Консультация нейрохирурга
50. Пациент Н., 44 года Ошибки при ведении
• Постановка диагноза «поясничнокрестцовый радикулит»
• У пациента имела место типичная
клиника неспецифической боли в спине
(мышечно- тонический синдром) без
поражения спинномозгового корешка
51. Пациент Н., 44 года Спорные вопросы при ведении
• Проведение рентгена позвоночника,
затем магнитно- резонансной
томографии поясничного отдела
52. Пациент Н., 44 года Спорные вопросы при ведении
• Консультация нейрохирурга через 10
дней неуспешного лечения
• Утяжеление заболевания, его
прогноза для пациента –
психогенный фактор для
хронического течения боли
53. Консультация невролога
• Информация пациента о доброкачественном
характере его заболевания и высокой вероятности
его быстрого разрешения – неспецифической боли
в спине
• Рекомендации избегать перенапряжения и
чрезмерных нагрузок на позвоночник и мышцы
• Поддержание достаточной физической
активности, возможность пеших прогулок
• Прием внутрь мирлокса(миелоксикама) по7,5мг 2
раза в сутки и мидокалма по 150мг 3 раза в сутки
54. Консультация невролога
• Боли существенно уменьшились через два дня
и полностью прошли через 14 дней
• Пациент вернулся к профессиональной
деятельности, не испытывает каких- либо
ограничений в повседневной жизни
• Даны рекомендации по предупреждению
повторов заболевания
55. Профилактика неспецифической боли в спине
• Ограничение тяжелых
физических нагрузок,
подъема тяжестей без
специальной
подготовки,
длительных
статических нагрузок
• Лечебная гимнастика,
пешие прогулки,
занятия плаванием
56. Школа для пациентов, страдающих болями в спине
• Лечебная гимнастика
• Достаточная двигательная активность
(пешие прогулки, плавание)
• Избегание чрезмерных физических и
статических нагрузок, неудобных
положений
57.
Благодарю за
внимание!
Источник
Высокая распространенность в популяции боли в спине определяет медицинскую и социальную значимость данной проблемы. Боль в спине снижает активность, трудоспособность, ухудшает психоэмоциональное состояние, в отдельных случаях является угрозой для жизни. Согласно статистическим данным, у 15–20% пациентов с острой болью в спине велика вероятность ее хронизации. Это объясняется разными причинами: несвоевременным обращением за медицинской помощью, низким уровнем комплаентности, в отдельных случаях – ошибочными или неадекватными действиями врача. Сложный механизм развития боли в спине, бездоказательное установление причинно-следственной связи между полученными результатами дополнительных методов обследования и клиническими данными, использование традиционных схем лечения независимо от типа боли, недооценка коморбидной патологии затрудняют диагностику и лечение. Все это определяет актуальность проблемы боли в спине в целом и оптимизации диагностических и терапевтических подходов в частности [1–3].
Диагностика
На первом визите на основании детального сбора жалоб, анамнеза, неврологического и, при необходимости, соматического осмотра необходимо определить у пациентов тип боли по этиологии: специфическая, скелетно-мышечная неспецифическая и корешковая.
Причинами специфической боли могут быть заболевание внутренних органов или сосудов (аневризма брюшной аорты), ревматический, воспалительный или инфекционный процесс, первичная или метастатическая опухоль, метаболические нарушения и др. На высокую вероятность данного типа боли указывают симптомы «опасности» («красные флажки»): повышение температуры, травма в анамнезе, изменение веса тела за последний год, утренняя скованность, интенсивная ночная локальная боль, тазовые нарушения. При наличии одного из этих симптомов рекомендуется проводить неврологический и общесоматический осмотр, при необходимости – дополнительные лабораторные и диагностические обследования с привлечением узких специалистов.
После исключения специфической боли рекомендуется проводить дифференциальную диагностику неспецифической и корешковой боли в спине.
Неспецифическая скелетно-мышечная боль обусловлена механическим воздействием на связки, мышцы, сухожилия и фасции (мышечно-тонический или миофасциальный синдром), межпозвонковые диски, фасеточные суставы позвоночника (фасеточный синдром). Корешковая боль развивается в результате компрессии спинномозгового корешка или спинномозговых нервов [1–3]. Для проведения дифференциальной диагностики рекомендуется придерживаться следующего алгоритма обследования.
1. Оценить положение больного, осанку, позу, походку, объем движения.
При болевом синдроме возможно формирование анталгической позы, которая уменьшает интенсивность боли, разгружает компримированный корешок. Анталгические позы бывают самыми разными вследствие уплощения лордоза, увеличения кифоза или формирования сколиотической установки. Анталгическая поза меняет походку – больной может сгибать ногу в суставах, прихрамывать и т. п. Для определения объема движений мы рекомендуем использовать функциональные тесты Минора, Петелина, Попелянского, Отта, Шобера.
2. Определить интенсивность, локализацию и характер боли.
Наиболее чувствительным методом для количественной оценки боли является визуальная аналоговая шкала (ВАШ). Дополнительно используют вербальную шкалу (ВШ). Боль может быть локальной или диффузной с иррадиацией. Мышечно-тонический синдром при неспецифической боли – локальный. При миофасциальном синдроме боль может быть локальной или иррадиировать, но не по корешковому типу. Корешковая боль иррадиирует по ходу нерва. По классификации, предложенной Международной ассоциацией по изучению боли (IAPS, 1994), острая боль продолжается до 12 нед., хроническая – свыше 12 нед. Некоторые авторы выделяют период подострой боли – от 6 до 12 нед. [1–3].
3. Оценить мышечную силу и мышечный тонус.
Мышечная сила оценивается по 5-балльной шкале. Мышечный тонус определяется при пальпации, выделяют 3 степени напряжения мышц. Для мышечно-тонического синдрома характерны боль и повышение мышечного тонуса, который ограничивает объем движения в соответствующем двигательном сегменте. Мышечный тонус может быть локализован во всей мышце, отдельном ее участке или в нескольких мышцах. Боль уменьшается в покое и усиливается при движении. Для миофасциального синдрома характерны боль и наличие в одной или нескольких мышцах триггерных точек, которые представляют собой гипервозбудимую область, болезненную при пальпации. При корешковой боли возможны снижение мышечной силы и повышение мышечного тонуса. Мышечный спазм уменьшает подвижность нервных корешков, снижает их способность к растяжению. Проверяются следующие симптомы натяжения: Ласега, посадки, Бонне, Вассермана – Мацкевича, Нери, Дежерина.
4. Выявить сопутствующие симптомы.
Могут наблюдаться нарушения чувствительности: гиперестезия – повышение чувствительности; гиперпатия – извращенная чувствительность, отсутствует чувство локализации и отмечается неприятный оттенок ощущений; дизестезия – извращение чувствительности, при котором одно раздражение воспринимается как другое; парестезии – неприятные ощущения, возникающие без нанесения раздражений; анестезия – полная утрата того или иного вида чувствительности; сенестопатии (жжение, неприятные ощущения с психоэмоциональными наслоениями). При корешковой боли (при поражении заднего корешка) возможно нарушение всех видов чувствительности в соответствующем дерматоме. При неспецифической боли также могут быть нарушения чувствительности и сенестопатии.
5. Проверить сухожильные и периостальные рефлексы.
Исследование сухожильных и периостальных рефлексов важно для установления уровня поражения корешка или спинного мозга. Чаще отмечают понижение или выпадение рефлексов, но может быть гиперрефлексия, что указывает на симптомы раздражения определенных образований. При корешковом синдроме отмечается комплекс симптомов: боль, расстройство чувствительности, нарушение движения с развитием мышечной слабости вплоть до плегии, изменение тонуса и трофики мышц, снижение или полное отсутствие сухожильных рефлексов [1–3].
Далее для уточнения состояния позвоночника рекомендуется функциональная рентгенография с целью определения расположения позвонков, наличия аномалий и выраженности дегенеративно-дистрофического процесса. Необходимо учитывать, что нет четкой корреляции между выявленными изменениями и клинической картиной. При корешковом синдроме информативно нейровизуализационное исследование – магнитно-резонансная томография позвоночника (МРТ). МРТ отличается безвредностью и возможностью получить изображения с большой точностью, увидеть срезы позвоночного столба и спинного мозга, размеры и расположение грыжи. Алгоритм диагностики представлен на рисунке 1.
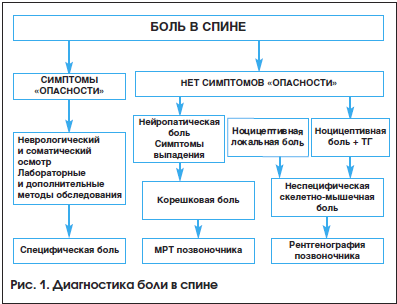
Лечение
В остром периоде важной задачей является купирование боли. Для этого назначаются нестероидные противовоспалительные препараты (НПВП). Они ингибируют циклооксигеназу (ЦОГ) – основной фермент метаболизма арахидоновой кислоты, оказывают противовоспалительное и обезболивающее действие. ЦОГ присутствует в организме в двух изоформах: ЦОГ-1 и -2. ЦОГ-1 находится во всех тканях и регулирует ряд физиологических функций. ЦОГ-2 синтезируется на фоне воспаления. По отношению к ЦОГ все НПВП разделяют на неселективные, или традиционные, селективные и высокоселективные. Неселективные НПВП ингибируют ЦОГ-1 и -2. Эта группа блокирует выработку простагландинов не только в очаге воспаления, но и в здоровых органах и клетках крови. В результате кроме положительного эффекта появляются побочные симптомы. Поскольку простагландины защищают слизистую желудка от агрессивного воздействия кислого желудочного сока, то при назначении традиционных НПВП высока вероятность развития гастропатий, повышен риск кровотечений. Возможны и другие побочные симптомы: снижение диуреза, тенденция к бронхоспазму, головокружение, повышение артериального давления.
Селективные НПВП ингибируют преимущественно ЦОГ-2, поэтому имеют улучшенный профиль безопасности. Производные оксикамов (мелоксикам) имеют ряд преимуществ по сравнению с другими селективными НПВП, не являются гепатотоксичными и не вызывают осложнений со стороны сердечно-сосудистой системы [4]. Мелоксикам имеет большой период полувыведения, максимальная концентрация (Cmax) в плазме после приема 15 мг препарата достигается через 7 ч, время полувыведения составляет 20–24 ч. Это позволяет назначать его 1 р./сут, что значительно повышает комплаентность пациентов. Мелоксикам обладает длительным обезболивающим эффектом. Он не оказывает ингибирующего действия на образование протеогликана и не увеличивает синтез интерлейкина-1, поэтому не влияет негативно на хрящ и считается хондронейтральным препаратом.
С целью оптимизации результатов лечения, усиления анальгезирующего действия рекомендуется в схему терапии включать витамины группы В. Они имеют сложный механизм действия. Витамин В1 (тиамин) улучшает проведение нервного импульса, обладает антиоксидантной активностью, играет роль коэнзима в цикле Кребса – основном цикле утилизации глюкозы с образованием энергии. Самостоятельно или в комбинации с витаминами В6 и В12 способен тормозить прохождение болевой импульсации на уровне задних рогов и таламуса, уменьшает интенсивность боли, парестезий, улучшает температурную и вибрационную чувствительность. Тиамин – это водорастворимая форма В1, она всасывается за счет активного транспорта, легко разрушается тиаминазой, поэтому не накапливается в организме. Жирорастворимая форма тиамина (бенфотиамин) эффективнее водорастворимой. Бенфотиамин всасывается за счет пассивной диффузии и обладает в 120 раз большей внутриклеточной биодоступностью, чем тиамин.
Витамин B6 (пиридоксин) является коферментом в метаболизме аминокислот, регулирует обмен нейромедиаторов норадреналина, дофамина и миелиновой ткани, участвует в синтезе транспортных белков и гамма-аминомасляной кислоты, которая является важнейшим тормозным нейромедиатором ЦНС человека. Витамин B6 оказывает влияние на трофические процессы в нервной ткани, создает условия для более успешной регенерации нервных волокон. Снижает болевые ощущения, связанные с поражением периферической нервной системы.
Витамин В12 (цианокобаламин) в организме метаболизируется в метилкобаламин, который образуется в результате распада гомоцистеина. После активизации реакции трансметилирования из метионина синтезируется промежуточный продукт – S-аденозил-метионин, затем из него – фосфатидилхолин. Фосфатидилхолин – одна из самых распространенных молекул, входящих в состав клеточных мембран. Таким образом, витамин В12 является необходимым веществом, стимулирующим процессы регенерации. Витамин В12 участвует в синтезе ДНК всех делящихся клеток, необходим для синтеза миелина, который входит в состав миелиновой оболочки аксонов ряда нейронов. Миелиновая оболочка выполняет не только защитные функции, но и ускоряет передачу нервных импульсов. Витамин В12 оказывает обезболивающее действие. Доказано, что терапия витаминами В1, В6 и В12 более эффективна, чем монотерапия одним из этих витаминов.
В комплексную терапию боли в спине при мышечном напряжении включают миорелаксанты. При боли на фоне дегенеративно-дистрофического процесса назначаются с первого дня обострения структурно-модифицирующие медленнодействующие препараты. При корешковой невропатический боли рекомендуются антиконвульсанты, среди которых хорошо себя зарекомендовал габапентин. Препарат имеет сложный механизм действия. Он оказывает модулирующее влияние на NMDA-рецепторы, блокирует α2δ-субъединицу кальциевых каналов, снижает высвобождение моноаминов, уменьшает синтез и транспорт глутамата, блокирует потенциалзависимые N-кальциевые каналы, что приводит к снижению боли, аллодинии и механической гиперсенситивности. Габапентин обладает высокой терапевтической эффективностью. При постепенном подборе оптимальной дозы методом титрации хорошо переносится, побочные явления не выражены [5].
При остром болевом синдроме развитие воспалительной реакции приводит к высвобождению провоспалительных цитокинов, местным расстройствам гемодинамики и лимфодинамики, повышению сосудистой проницаемости и, как следствие, – накоплению жидкости в межклеточном пространстве. Отек может вызвать метаболические нарушения, вторичное расстройство кровообращения, местную гипоксию тканей вплоть до некроза [6, 7]. Выраженным и быстрым противоотечным действием обладает препарат L-лизина эсцинат. Он состоит из аминокислоты L–лизина и тритерпеновых сапонинов конского каштана. L–лизина эсцинат оказывает анальгетическое и антиэкссудативное действие посредством нормализации повышенной сосудистой проницаемости. Ингибирование активности аутолитических ферментов предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает. Проявляя антагонизм в отношении брадикинина и серотонина, препарат нормализует капиллярную проницаемость, улучшает микроциркуляцию и лимфоотток, уменьшает выраженность экссудативного и воспалительного процесса [8, 9]. L-лизина эсцинат вводят строго в/в медленно капельно в суточной дозе 5 мл, предварительно разведя в 50–100 мл 0,9% раствора натрия хлорида. Длительность лечения – 5–10 дней в зависимости от динамики терапевтического эффекта.
L-лизина эсцинат также показал свою эффективность в лечении хронического болевого синдрома у пациентов с грыжами одного или нескольких поясничных межпозвонковых дисков (сопровождающихся расширением корешковых вен конского хвоста, эпидуральных вен, центральных вен тела позвонка). Применение препарата способствовало регрессу отека корешков и спинного мозга и связанных с венозным застоем неврологических проявлений [10].
Алгоритм медикаментозного лечения пациентов с болью в спине представлен на рисунке 2.
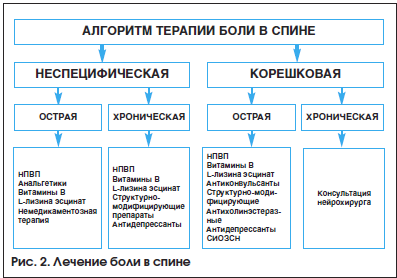
Из немедикаментозной терапии при боли в спине показаны физиотерапия, иглорефлексотерапия, мануальная терапия, массаж и лечебная гимнастика.
Таким образом, боль в спине различна по этиологии. Алгоритм диагностики включает комплексное обследование. Терапия боли в спине должна проводиться с учетом этиологии, патогенеза, стадии заболевания, клинического течения.
Источник

