После амплипульса болит спина
При проблемах с позвоночником успешно используется физиотерапия. Амплипульс при остеохондрозе – один из самых эффективных методов терапевтического воздействия. Для процедуры используется специальный аппарат, который генерирует синусоидальные переменные токи с определенной частотой и амплитудой. Воздействуя на мышцы и нервные окончания, физиотерапевтический метод помогает бороться с болевым синдромом.
Общие сведения
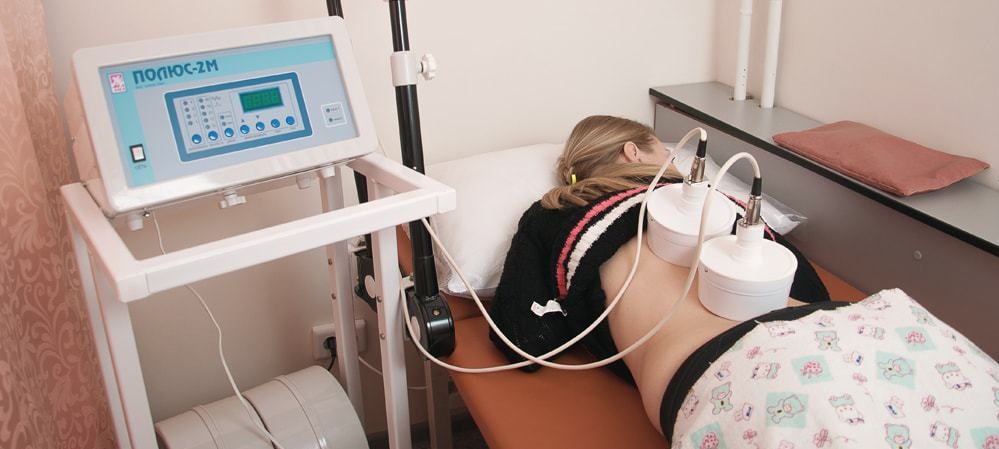
Амплипульстерапия – метод физиолечения, основанный на использовании модулированных синусоидальных токов. Для воздействия на организм человека применяется специальное устройство. Аппарат был разработан в 1963 году русским ученым В.Г. Ясногородским и инженером М.А. Равичем.
Для лечения остеохондроза применяются современные аппараты: «Амплипульс-4», «Амплипульс-8», «Амплипульс-7». Устройство вырабатывает электрические токи с частотой 5 кГЦ и диапазоном модулирования от 150 до 10 Гц. При периодическом уменьшении и увеличении амплитуды переменного тока образуются отдельные серии колебаний (пульсации).
В настоящее время ведется работа над комбинированными устройствами, которые сочетают несколько факторов воздействия на организм (переменное магнитное поле, гальванизация). К аппаратам прилагаются различные электроды: пластинчатые, круглые. Удобный вариант – раздвоенные точечные приспособления с кнопочным прерывателем.
Для одновременного воздействия на организм ультразвука и электрических токов разработана специальная приставка «САУ-1». Аппаратами можно пользоваться не только в специально оборудованном помещении, но и в домашних условиях (класс защиты II).
Применение в лечении остеохондроза
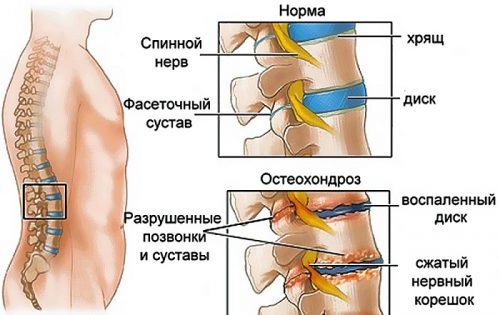
Амплипульстерапия успешно применяется для решения проблем с позвоночником. Остеохондроз представляет собой хроническое заболевание, для которого характерны дегенеративные изменения межпозвонковых дисков.
Хрящи теряют влагу, становятся твердыми и ломкими. При прогрессировании заболевания возможно смещение позвонков. Ущемление нервных корешков приводит к развитию болевого синдрома. Наиболее часто поражается поясничный и пояснично-крестцовый отделы позвоночника.
Сильные боли ведут к утрате трудоспособности. При остеохондрозе шейного отдела позвоночника возможно нарушение мозгового кровообращения из-за сдавления церебральных артерий. Распространенный симптом – постоянные головные боли.
Принцип действия
Рекомендуемая продолжительность курса при остеохондрозе составляет 7-15 процедур. Лечение производится под контролем врача-физиотерапевта. Процедуры в домашних условиях разрешаются только после консультации профессионала.
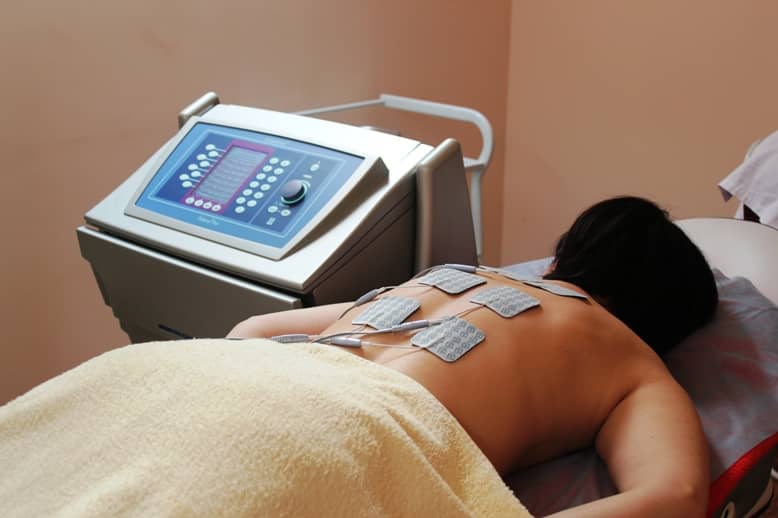
Проходя через пораженный участок, электрические токи воздействуют на кожу, мышцы и кровеносные сосуды. Продолжительность процедуры зависит от анатомических особенностей отдела позвоночника. После небольшого перерыва лечение можно возобновить. Положительный эффект отмечается уже после трех сеансов.
Лечебный эффект процедуры:
- тонизирует сосудодвигательный центр;
- улучшает кровообращение;
- снимает спазм капилляров и артериол;
- способствует усвоению тканями кислорода и питательных веществ;
- активизирует метаболизм;
- устраняет отек;
- вызывает ритмические сокращения мышечных волокон;
- стимулирует регенерацию поврежденных тканей.
Лечение особенно эффективно на ранних стадиях развития остеохондроза. Хороший результат дает сочетание с грязелечением. Также амплипульстерапия применяется для введения лекарственных препаратов. Для этого между гидрофильной прокладкой и кожей больного помещают марлевую салфетку, пропитанную раствором лекарства. Чаще всего используются противовоспалительные средства и препараты с обезболивающим эффектом.
Противопоказания для процедуры:
- гнойники или открытые раны на коже;
- лихорадка;
- тяжелая сердечная недостаточность;
- открытая форма туберкулеза;
- беременность;
- аритмия;
- выраженная брадикардия (ЧСС меньше 50 в минуту);
- злокачественные новообразования;
- повышенная чувствительность к воздействию электротока.
Чтобы полностью исключить развитие осложнений, перед началом лечения необходимо пройти полное обследование. Амплипульстерапию можно назначать в один день с другими физиотерапевтическими процедурами (электрофорезом лекарственных средств, УВЧ, лазеротерапией). Оптимальный промежуток между сеансами составляет 2 часа.
Как проводится сеанс
Процедура осуществляется в кабинете физиотерапии. Больной ложится на кушетку. Физиотерапевт находит наиболее болезненную область позвоночника в шейном, грудном или поясничном отделе. Воздействие подбирается индивидуально для каждого пациента.
При амплипульстерапии используются электроды одинакового размера. Важное условие для успешной стимуляции: мышцы больного должны быть полностью расслаблены. Расстояние между двумя электродами – не менее их диаметра. Параметры подаваемого тока зависят от тяжести патологии: чем сильнее боль, тем больше частота и меньше глубина модуляции.
Плотность тока во время сеанса не должна быть более 0,1 мА на квадратный сантиметр площади тела пациента. Больной должен чувствовать вибрацию мышц под каждым электродом и легкое пощипывание. Правильно выполненная процедура абсолютно безболезненна.
Электроды нужно расположить поперечно по отношению к периферическому нерву или области поражения. При необходимости производится разделение проблемной зоны на несколько небольших частей. В этом случае электростимуляция каждого поля осуществляется поочередно. Рекомендуемое количество сеансов амплипульстерапии – дважды в день, с интервалом не меньше 4 часов. Во время одной процедуры допустима электростимуляция 1-3 полей.
Инструкция по применению аппарата в домашних условиях

Для физиолечения в домашних условиях используется устройство «Амплипульс-7». Аппарат имеет четыре не связанных между собой канала, благодаря чему возможна одновременная стимуляция нескольких зон. Во время процедуры можно регулировать силу тока.
На индикаторе устройства отображается время, которое осталось до конца сеанса. Завершение процедуры сопровождается 30-секундным звуковым сигналом. Аппарат упакован в специальный футляр в форме чемодана-дипломата, что позволяет его переносить.
Перед сеансом необходимо присоединить электроды, затем подключить аппарат к сети переменного тока. Установка параметров производится в строгом соответствии с инструкцией, которая прилагается к устройству.
Правила техники безопасности
- положение ручки аппарата до начала работы должно быть на нулевой отметке;
- амплипульстерапия шеи должна проводиться при минимальной мощности тока;
- плавно и медленно увеличивать напряжение во время сеанса.
Необходимо регулярно проверять состояние оборудования, целостность изоляции, полярность электродов. Все переключения производить при выключенном токе. Переносить «Амплипульс-7» возможно только при неработающем аппарате. Электроды необходимо тщательно закреплять на теле больного.
При малейших нарушениях в работе устройства немедленно прекратить сеанс и выключить устройство из сети. Первые процедуры производятся на минимальных параметрах, в дальнейшем интенсивность тока можно увеличивать. Во время сеанса необходимо контролировать состояние больного.
Отзывы пациентов о применении амплипульстерапии
Анна, г.Самара, 43 года:
Уже полгода меня беспокоят боли в пояснице. Проходила курс амплипульстерапии в частной клинике. Впечатления хорошие: поясница отлично прогревается, после процедуры приятные ощущения. После пяти сеансов спина совсем перестала болеть.
Иван, г.Рязань, 60 лет:
После того как посидел на сквозняке, появились проблемы с шеей. Вертебролог порекомендовал мне пройти курс амплипульстерапии. Положительный результат проявился уже после второй процедуры. Исчезли головные боли. Не доверяю физиотерапии, но амплипульс мне понравился! Нашел в интернете полезное видео про этот метод лечения. Оказывается, процедуры можно делать и на дому!
Алена, г. Москва, 32 года:
Недавно меня скрутило обострение остеохондроза. Лечилась долго: таблетки, уколы, массаж. Из физиолечения мне назначили ультразвук и амплипульс. Улучшение наступило через пять сеансов.
Татьяна, г. Смоленск, 53 года:
У меня шейный остеохондроз. В прошлом году проходила МРТ, обнаружили грыжу. Медики направили на амплипульстерапию. Уже после двух сеансов почти исчезли боли в плече. В отделении беседовала со многими больными, отзывы у всех разные. Кому-то амплипульс помогает хорошо, кому-то нет. Но я очень рада, что открыла для себя этот метод лечения!
Заключение
Амплипульс при остеохондрозе помогает за несколько сеансов снять болевой синдром. Для лечения используется специальный аппарат, который вырабатывает синусоидальные модулированные токи. Регулярные процедуры улучшают кровообращение, устраняют отеки, нормализуют обмен веществ. Рекомендуемый курс лечения – 15 сеансов. Амплипульстерапия может проводиться в домашних условиях.
Источник
Влияние амплипульса на организм человека.
Достаточно часто на фоне остеохондроза, в результате постоянной нагрузки на позвоночный столб, и как следствие получение незначительных, но довольно частых травм, наличия воспаления, нарушении гормонального фона и обмена веществ, возникает такое заболевание как артроз позвоночника. Спондилоартроз – это недуг провоцирующий изменения в диартрозах (фасеточных суставах) позвоночника, которые сопровождаются воспалительным процессом, и в результате приводят к разрушению и деформации, что нарушает работоспособность и сбивает функции.
Этиологию данного заболевания нельзя определить однозначно. К причинам, способствующим развитию артроза позвоночника, можно причислить некоторые типы остеохондропатий, возрастные изменения, сколиоз, воспалительные процессы в суставах, которые являются последствием переохлаждений или перенесённых инфекционных болезней, травмы, нарушившие суставную капсулу или связочный аппарат. Артроз межпозвоночных суставов чаще возникает у женщин, чем у мужчин, как и другие виды артроза.
Артроз позвоночника, как правило, не имеет особо выраженных острых начальных симптомов. Болевые и неприятные ощущения появляются преимущественно после длительной нагрузки, затем быстро проходят, когда человек находиться в состояние недвижимости или покоя. При развитии артроза затрагиваются различные отделы позвоночника. Симптоматика заболевания существенно отличается и характеризует основные признаки, в зависимости от места локализации деструктивных изменений в шейном, грудном или поясничном отделах.
Поясничный отдел позвоночника наиболее подвержен нагрузкам, ведь на него воздействует вся масса тела. К тому же он очень мобилен. Если позвоночный корсет недостаточно развит, то давление на межпозвоночные диски увеличивается в несколько раз. А именно они отвечают за подвижность и гибкость спины.
Так что остеохондроз поясницы, возникающий по разным причинам, довольно распространённое заболевание опорно-двигательного аппарата. Развивается он постепенно и на первые его признаки человек может просто не обратить внимания. Тем не менее при нём требуется серьёзное лечение.
- Как развивается болезнь и её причины
- Симптомы поясничного остеохондроза
- Осложнения при остеохондрозе поясничного отдела позвоночника
- Диагностика остеохондроза поясничного отдела
- Методы лечения заболевания
- Операции при остеохондрозе поясницы
- Дополнительные меры лечения и профилактики
- Народные средства и альтернативные методы
В пояснице соединяются крестец и грудной отдел позвонка. Факторов, провоцирующих поясничный остеохондроз много. Основным считается неправильная и чрезмерная нагрузка на спину.
В процессе недуга расщепляются гликопротеины влияющие на соединительную ткань суставов и делающие её эластичной. Это затрагивает костную и хрящевую структуры позвоночника.
Межпозвоночные диски содержат вещество похожее на гель, которое при болезни поясничного отдела высыхает. Они истощаются, потом становятся плоскими. За счёт чего позвоночник теряет амортизационные функции, его сегменты сближаются, и происходит зажим нервных корешков, сосудов.
При этом идёт растрескивание фиброзного кольца, а в некоторых случаях может быть его разрыв, что приводит к образованию грыжи. Все это провоцирует отёчность, боли в пояснице.
Мышечный каркас защищает позвоночник от негативного влияния и отвечает за правильную осанку. Проблемы с ним тоже могут привести к развитию остеохондроза в поясничном отделе.
Существуют и другие причины возникновения недуга:
- Врождённые изменения, рыхлая структура диска.
- Стрессовое состояние.
- Инфекционные болезни в костных и хрящевых тканях.
- Неудобная обувь.
- Травмы спины.
- Воспаления суставов.
Важны здесь и образ жизни, профессия, возраст. Максимальная нагрузка на позвоночник происходит в положении сидя. Поэтому люди, проводящие в сидячем положении большую часть времени, попадают в группу риска.
Это могут быть офисные работники, водители. Малая физическая активность тоже не лучшим образом сказывается на поясничном отделе. В результате костно-мышечная система становится слабее.
Немалую роль играет и влияние на позвоночник, и особенно поясницу, поднятие тяжестей. Это связано с такими профессиями, как грузчик, строитель, официант или профессиональный спортсмен, то есть люди, постоянно испытывающие нагрузки на спину.
Остеохондроз может возникнуть и в период беременности у женщин. Если есть искривление позвоночника, то повышенное давление на поясничный отдел и неравномерное распределение веса тоже приводит к недугу.
Точно так же влияет на возникновение остеохондроза и плоскостопие. Свод стопы утрачивает свои функции, и вся нагрузка при ходьбе идёт на позвоночный столб. Негативную роль играет и лишний вес. Болезнь может быть осложнение после остеомиелита, туберкулёза.
Неблагоприятными факторами при поясничном остеохондрозе являются и неправильный режим сна, питания, нарушенные обменные процессы в организме либо заболевания внутренних органов:
- желудочно-кишечного тракта и печени;
- малого таза;
- центральной нервной системы.
Подвержены недугу люди разных возрастов.
Одними из первых проявлений обычно бывают боли и дискомфорт в поясничном отделе. При этом может быть затруднительно, нагибаться, поворачиваться, сгибать большой палец на ноге. Иногда появляется чувство холода, или, наоборот, жжения в спине.
Как правило, симптомы проявляются после физической нагрузки, переохлаждения или долгого нахождения в неудобной позе. Часто они проходят после небольшого отдыха. В острой фазе они могут иметь характер прострела и усиливаются от движения, кашля, чихания.
Спазм мышц в спине не даёт человеку принять положение, которое приведёт к усилению боли, это происходит рефлекторно. Помимо этих симптомов, существуют следующие признаки:
- Быстрая утомляемость и слабость.
- Повышенное потоотделение.
- Нарушения сна.
- Варикоз.
- Чувство покалывания и ломота в конечностях.
- Нарушение сухожильных рефлексов.
За счёт спазмов могут мёрзнуть ноги, а также наблюдаться клювовидное разрастание и снижение высоты дисков.
Седалищный нерв, который сформирован крестцовыми корешками спинного мозга тоже может страдать при остеохондрозе поясницы. Это проявляется болями, которые отдают в ногу или отёками.
Если же сдавлены артерии или сосуды это характеризуется потерей чувствительности, а вот боли бывают слабовыраженные. Они локализуются в пояснице, отзываются в бёдрах, ягодицах. Болевой синдром отличается и по времени возникновения. Ноющие ощущения обычно появляются утром, со временем они могут стать постоянными и не зависеть от движения.
Современная медицина может предложить множество способов борьбы с остеохондрозом. Остеохондроз лечится в основном комплексно, с применением различных методик, в том числе и физиотерапии.
Амплипульс – одина из них. Он разработан с учетом специфики остеохондроза и применяется в качестве сопутствующего способа.
Амплипульстерапия воздействует модулированными синусоидальными токами на очаги поражения. Применяется в качестве метода лечения, профилактики и реабилитации остеохондроза.
Широкий спектр его действия позволяет использовать при:
- невралгиях,
- травмах суставов,
- невритах,
- поражении периферических нервов.
Процедуры проводятся аппаратами «Амплипульс» различной модификации. Методика и первые апараты были созданы еще в 1963 году советскими учеными: инженером М. А. Равичем и профессором В. Г. Ясногородским.
Благодаря физиотерапевтическому воздействию данная методика положительно влияет на организм в целом и обеспечивает ряд лечебных эффектов:
- обезболивает;
- активизирует работу сосудодвигательного центра;
- снимает спазмы;
- расширяет сосуды;
- повышает трофику тканей;
- проводит нейростимуляцию.
Амплипульс при остеохондрозе способствует:
- увеличению венозного оттока и артериального притока крови,
- усвоению и доставке питательных веществ,
- активирует метаболизм,
- стимулирует рассасывание и разрушение инфильтратов,
- усиливаются репаративные процессы,
- уменьшаются отеки.
Токи, применяемые в аппаратах, вызывают ритмичное сокращение мышц, при этом повышается тонус кишечника, мочевого пузыря, мочеточника, желчевыводящих путей. В случае диагностирования остеохондроза амплипульстерапия назначается с целью снятия выраженного болевого синдрома и усиления действия медикаментов. В этом случае хрящевая ткань получает питательные вещества в нужном количестве, обменные процессы приходят в норму, и повышается мышечный тонус.
Амплипульстерапия, имеет ряд ограничений для применения, при наличии которых врач должен поставить пациента в известность и отказаться от назначения процедуры:
- вероятность кровотечений;
- приступы стенокардии;
- проблемы с сердечно-сосудистой системой;
- варикоз; желчекаменная болезнь;
- гипертония; туберкулез;
- беременность;
- нарушение целостности мышц;
- индивидуальная непереносимость воздействий тока;
- воспаления любой этиологии;
- высокая температура тела;
- тромбофлебит;
- нарушения кровообращения;
В этой связи врачу важно учесть все факторы, оценив ожидаемые пользу и вред процедуры во избежание развития возможных осложнений.
Процедуру проводят в положении сидя, лежа или стоя в зависимости от локализации пораженных участков.
У аппарата «Амплипульс» имеются электроды, которые прикладываются к больному месту и фиксируются специальными мешочками с песком. Во время процедуры пациенту рекомендуется по возможности полностью расслабить мышцы. Степень воздействия тока регулируется в зависимости от ощущений больного. При работе аппарата человек ощущает сокращения мышц и незначительную вибрацию в местах прикрепления электродов. Обычно курс включает в себя от 10 до 15 процедур.
Правила работы и последовательность действий.
Во время процедуры менять положение клавиш и рычагов нужно лишь при отключенном токе.
При воздействии на области шеи и лица устанавливать минимальные значениях силы тока.
Основываясь на болевых ощущениях больного, напряжение подавать медленно и плавно.
При малейших признаках неисправностей полностью обесточить аппарат.
На регулярной основе проводить контроль и визуальный осмотр изоляции на предмет ее целостности, проверять состояние электродов и их полярность.
Любое техническое обслуживание аппарата производить при условии его отключения от сети электропитания.
Ограничения для применения метода.
Лечение любого заболевания — сложная многогранная процедура, включающая различные виды воздействия на организм человека.
Использование амплипульстерапии имеет противопоказания, которые следует знать:
- сердечно-сосудистые заболевания (нестойкий ритм сердца, синусовая брадикардия, гипертония 2 и 3 степени и др.);
- у него нарушено кровообращение; повышенная температура;
- разрывы сухожилий и мышц;
- плохая проходимость крови по сосудам;
- онкологические заболевания; туберкулез;
- плохое самочувствие; слабость;
- головокружение;
- переломы;
Названные болезни полностью исключают проведение процедуры. Она также противопоказана для беременных женщин и людей, у которых наблюдается непереносимость воздействия током. Существует ряд противопоказаний к амплипульстерапии в области неврологии. Это болезнь в острой стадии, прогредиентные формы инфекционных заболеваний центральной нервной системы, психоз, кахексия, эпилепсия, сопровождающаяся часто повторяющимися приступами, а также различные опухоли мозга.
Проведение амплипульстерапии.
Перед началом процедуры пациента просят принять или лежачее, или сидячее положение (какое конкретно – зависит от основного заболевания), после чего просят максимально расслабиться. Стоя роцедуру проводят крайне редко (как правило, только при лечении мочекаменной болезни).
Далее на пораженный орган накладывают группу электродов, через которые и будут проходить низкочастотные токи. После наложения и закрепления электродов аппарат (амплипульс) настраивают и затем включают на минимальной мощности.
Проведение амплипульстерапии позвоночника
В течении процедуры мощность постепенно увеличивают, обычно до тех пор, пока пациент не ощутит легкие покалывания или вибрацию в том участке тела, где закреплены электроды. Такие симптомы говорят о том, что аппарат достиг максимально приемлемой мощности.
Длительность процедуры строго индивидуальна, но обычно она длится не более 20 минут. В редких случаях в течении одного дня может потребоваться несколько процедур, проводимых с промежутками между друг другом в 4-5 часов.
Классический курс амплипульстерапии подразумевает 10-15 сеансов. Для усиления эффективности лечения рекомендуется сочетать амплипульстерапию с другими физиотерапевтическими методиками (например, с УВЧ лечением).к меню ↑
Подготовка
Специфическая подготовка к амплипульстерапии не требуется. Проводится лишь общая подготовка, в амбулаторных условиях. То есть вся подготовка проводиться дома, а сама процедура в стационаре или поликлинике.
Амплипульстерапия коленных суставов
Основные правила:
- За 24 часа до проведения амплипульстерапии пациента просят прекратить прием любых лекарств, кроме тех, что необходимы по жизненным показаниям.
- Желательно исключить за день до терапии любые продукты, вызывающие метеоризм (повышенное газообразование в кишечнике).
- За несколько часов до процедуры нужно перекусить (без излишеств!) и принять душ.
- Рекомендуется взять с собой бутылку воды, так как уже во время лечения может оказаться, что нужна не одна, а несколько процедур (а это может занять несколько часов).
Если 3-4 процедур для достижения результатов недостаточно, то при последующих сеансах лечения соблюдаются все те же правила подготовки, кроме одного – исключения лекарств. При длительном лечении можно принимать любые лекарственные средства и до, и после каждой процедуры амплипульстерапии.к меню ↑
к меню ↑
Где можно сделать амплипульстерапию? Все зависит от региона проживания. Например, в Москве данную методику выполняют и в стационарах, и в поликлиниках, и в частных кабинетах. В целом же можно просто обращаться в любое медицинское учреждения, где есть нужная аппаратура.
Чаще всего это районные поликлиники или стационары с неврологическим/травматологическим отделением. Занимаются проведением процедуры врачи различных специализаций, но чаще всего терапевты, неврологи и вертебрологи.
Использование в неврологии.
Амплипульстерапия может оказать неоценимую помощь при неврологических заболеваниях, поскольку воздействие токами на нервные клетки позволяет приблизиться непосредственно к источнику болезни и изменить ее характер, минимизируя или исключая дальнейшее ее развитие. Амплипульстерапия полезна на любой стадии заболевания, она помогает справиться с симптомами хронических заболеваний.
Аппарат подтвердил свое положительное влияние при лечении миозитов, невралгии, инсультов, трофических и сосудистых расстройств и других нарушений периферической нервной системы. При возникновении проблем с движением рук или ног во время течения заболеваний нервной системы.
Реабилитация неврологических больных.
Некоторые заболевания нервной системы часто сопровождаются мышечными спазмами, снижением силы мышц или ограничением двигательной функции человека и из физиотерапевтических процедур чаще других прибегают к помощи амплипульса, он стимулирует периферические нервы и восстанавливает работу мышц. При снижении чувствительности и наличии слабости в мышечных тканях рук или ног амплипульс восстанавливает работу пораженных нервных корешков.
При болях в спине, например, при остеохондрозе, радикулопатии, миофасциальном синдроме, а также при невралгии, нейропатии и других заболеваниях в неврологии применяют амплипульстерапию, которая способствует улучшению питания нервных тканей, регулирует в них кровообращение, а значит, ускоряет процесс восстановления после перенесенного заболевания. Программа реабилитации в неврологии включает два основных момента: уменьшение или исключение боли и установление баланса в работе мышц. Импульсные токи низкой частоты получили широкое применение в вертеброневрологии с целью повышения качества реабилитационных мероприятий.
Источник