После мочегонного болит спина
Сразу оговоримся: самостоятельная постановка диагноза, равно как и последующее самолечение, абсолютно недопустима. Все лекарственные препараты, включая витамины, назначаются только врачом-специалистом, он же определяет их дозировку и конкретную схему лечения.
Обезболивание.
Чем интенсивнее боль и чем дольше она продолжается, тем сильнее напряжены мышцы в очаге воспалительного процесса. Поэтому для снятия боли необходимо использовать нестероидные противовоспалительные средства.
Запомните, что их ни в коем случае нельзя принимать на голодный желудок: чтобы не повредить слизистую оболочку, достаточно предварительно выпить немного молока или съесть кусок белого хлеба!
В перечень жизненно необходимых и важнейших лекарственных препаратов входят следующие НПВС: диклофенак (существует очень удачная форма этого препарата — ректальные суппозитории: достигаемый эффект в данном случае лишь немногим ниже, чем при внутривенном введении), кеторолак, лорноксинам, ибупрофен, кетопрофен.
Не стоит также забывать о спазмалитиках: папаверине, дротаверине (ношпе). Их прием, по схеме или однократно, в большинстве случаев снимает резкую спастичность мышечных элементов в зоне, пораженной патологическим процессом.
Прием мочегонных препаратов
Чем сильнее напряжены мышцы, тем больше затруднен венозный отток, как раз по этой причине и возникает стойкий отек пораженной области. Кроме фармакологических препаратов хорошо также использовать мочегонные растительные сборы, вызывающие перераспределение жидкости в организме и уменьшение отечности. Иной раз при терапии заболеваний позвоночника именно эта группа препаратов оказывает решающее действие на уменьшение болевого синдрома.
В зависимости от мощности воздействия диуретики подразделяются на:
- петлевые (фуросемид);
- тиазидные (гидрохлоротиазид);
- тиазидоподобные (индапамид);
- калийсберегающие (спиронолакгон).
Все 4 упомянутых выше препарата также входят в перечень жизненно необходимых и важнейших лекарственных препаратов.
Ни в коем случае не следует злоупотреблять мочегонными: обычно их применяют лишь в течение первых суток болезни, в очень редких случаях — до 3 дней. Кроме того, при приеме диуретиков следует помнить, что их побочные действия значительно усугубляются алкоголем и снотворными препаратами.
Венотоники
Средства, восстанавливающие венозный кровоток, можно и нужно принимать от 2 недель до 1 месяца. Сохранение структуры и эластичности сосудов (артериол, вен и капилляров) — необходимое условие профилактики и лечения не только болезней спины, но и вообще любых патологий. В современной фармакологии существует немало венотоников, но лучший троксерутин — старое доброе проверенное средство, обладающее венотонизирующим, сосудоукрепляющим, противовоспалительным, противотечным и антиоксидантным действием.
Согревание
На этот счет не существует однозначного мнения. Как уже упоминалось, процесс сопровождается возникновением отечности в болевом очаге. Врачи рекомендуют согревающие процедуры и разогревающие кремы и мази, поскольку в результате усиливается приток крови, лимфы и вообще приток жидкости, что резко повышает компрессию нервов и корешков в проблемной зоне. Однако согревание стоп (в том числе при надевании теплых носков) может оказать благотворное воздействие на вегетативные невральные структуры, которые выражены на подошвенной части стопы.
Мануальная терапия, кинезитерапия и физиотерапия для позвоночника
Разумеется, лучше обратиться к услугам профессионала. В центрах реабилитации, кинезитерапии и кинезиологии работают специалисты которые очень хорошо разбираются в проблемах костно-мышечной системы человека. Боль — это сигнал, что в организме идет сбой. Все медикаментозные средства убирают только симптоматику заболевания но не действуют на причину болезни. Комбинацию естественных методов лечения способна выявить причину боли и побороть недуг.
Ортопедические изделия для позвоночника.
Сейчас существует огромный выбор ортопедических изделий для спины, шеи и поясницы: корсеты, бандажи, повязки и различные фиксаторы. Использование их ограничивает движения в пораженной области и в некоторой степени ослабляет боль. Хорошо зарекомендовали себя также корректоры осанки, которые не только предотвращают и исправляют сутулость, но и способствуют скорейшей реабилитации после травм грудного отдела позвоночника.
Психологический настрой.
Ни в коем случае не предавайтесь унынию: помните, что оно считается смертным грехом. Давно замечено, что у оптимистов выздоровление наступает значительно быстрее. Обязательно найдите себе интересное дело, которым возможно заниматься в состоянии покоя.
Соблюдайте осторожность при приеме фуросемида: у некоторых пациентов даже 12 таблетки способна вызывать усиленный диурез и последующее обезвоживание организма!
В качестве мочегонных средств иногда применяют экстракты и настои растений: листья толокнянки, траву хвоща полевого, листья ортосифона (почечного чая).
Источник
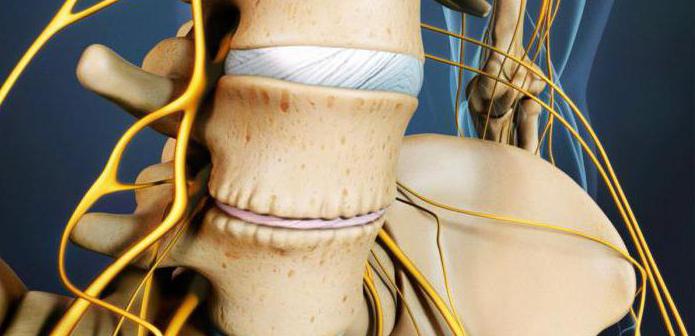
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
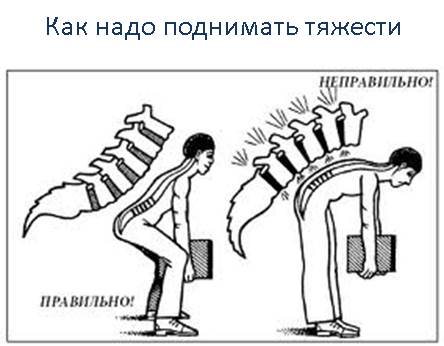
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
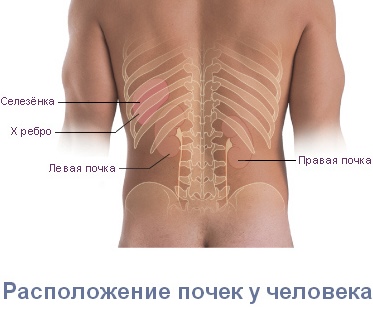
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
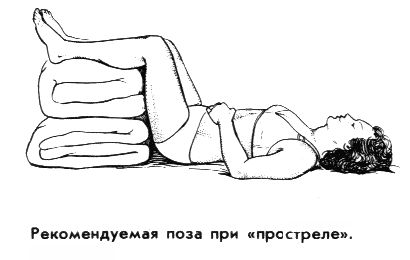
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
- Содержание:
- 1. Признаки того, что боль вызвана проблемой в позвоночнике
- 2. Признаки воспаления почек
- 3. К какому врачу обращаться
- 4. Подходы к лечению
Как отличить, от чего болит поясница: из-за позвоночника, или виноваты почки? Этот вопрос волнует многих людей, у кого боли появились внезапно или впервые. Давайте разберемся, в чем сходство и различие, а также какие подходы к лечению применимы в обеих ситуациях.
И в том и в другом случае боль в пояснице может быть одинаковой, неотличимой для больного человека. Если в истории болезни уже было воспаление почек, либо остеохондроз, то люди склонны думать, что это очередное обострение той же болезни, хотя на самом деле в этот раз причина боли может измениться. Иногда бывает так, что после сильного переохлаждения воспаляются и почки, и мышцы спины, так что боли имеют двойной характер.
Признаки того, что боль вызвана проблемой в позвоночнике
- Боль появилась после физической нагрузки.
- Боль усиливается при наклоне, поворотах в стороны.
- Боль такая сильная, что хочется застыть в одной позе и не двигаться (анталгическая поза).
- Температура тела нормальная.
Признаки воспаления почек
- Нет четкой связи боли и движений. Она может усиливаться при поворотах, но четко отследить эту связь не удается.
- Появление боли не связано с физической нагрузкой.
- Накануне вы купались в холодной воде, переохладились, перемерзли.
- Температура тела повышена более 37,7 градусов.
- Поколачивание рукой по пояснице вызывает резкую боль, отдающую внутрь.
- Есть нарушения мочеиспускания, изменен цвет мочи.
К какому врачу обращаться
Точно сказать, чем вызвана боль в пояснице, сможет врач. В этом ему помогут анализы мочи, крови, УЗИ почек. В неясных случаях доктор может назначить рентген или МРТ. Советуем вам не затягивать время и обращаться к специалисту сразу, как только появилась боль, особенно если она внезапная и раньше не беспокоила. Для начала можно посетить терапевта, либо врача общей практики. Если вы склоняетесь к мысли, что причина все же в позвоночнике, можно смело записывать к остеопату. Если это не подтвердится – при обнаружении проблем в почках, он направит вас к профильному специалисту.
Подходы к лечению
Подходы в лечении той и другой проблемы будут совершенно различны. При болях в позвоночнике применяются обезболивающие, также эффективна будет остеопатия. Из домашних методов можно порекомендовать занятия с Корденом.
При остром воспалении почек (пиелонефрит) необходимы антибиотики, поскольку инфекция может распространиться дальше и вызвать значительные осложнения. С остеопатией в этом случае необходимо подождать, а при высокой температуре с болью она вообще противопоказана, вплоть до ее снижения.
Но при хроническом пиелонефрите, когда обострения случаются часто, а антибиотики не помогают, остеопатия может оказать очень существенную помощь. Причиной хронического пиелонефрита может оказаться опущение почки, пережатие сосудов, дисфункции других органов, мышц. Врач остеопат обнаружит и устранит проблему, после чего почка возвращается в нормальное положение и легко справляется с инфекцией своими силами. То же самое относится и к мочевому пузырю, хроническому циститу, но это уже другая тема.

Автор статьи:
Кутузов Игорь Александрович
Руководитель центра, ведущий остеопат, мануальный терапевт, невролог. Член Российской остеопатической ассоциации. Преподаватель представительства Института остеопатии Санкт-Петербурга в Москве. Руководитель клиники `Центр Остеопат доктора Кутузова`
Уточняйте время приема специалиста
Источник
Боль в почках чаще сопровождается температурой,
Но много других симптомов. чаще хочется в туалет. бывает боль мочиться
Болит в области спины, но при поворотах боль острее не становится скорее почки
при радикулите, повернуться нельзя. в ноги отдает, наклониться вообще острая боль.
В обоих случаях — принять горизонтальное положение
если на спине лежать трудно, и хочется, что бы спина прогнулась, хочется лечь на живот или на бок — тогда точно почки
Если болевую область растереть согревающим феналгоном например. или диклофенак гель и становится на время легче. тогда точно радикулит
Если выпить обезбаливающее типа спазмалгон и становится легче больше похоже на почки.
Но к врачу в любом случае ОБЯЗАТЕЛЬНО
нет только анализы мочи это впервую очередь….
если болят почки, то моча изменяется, как минимум, температура постоянно 37,0-37,3-37,5. А если поясница, то боли при движении усиливаются.
если почки болят — на пиво будет реакция сразу же, ну или че-нить другое мочегонное …
болеть начинают….
При «почках» — при несильном ударе ребром ладони —
отдается боль по бокам. , отекают ноги и лицо.
Если вы лежите в удобном положении, но боли в р-не поясницы все равно испытываете — то это, с большой долей вероятности, почки, а не проблемы с позвоночником. И, соответственно, отсутствие болей в удобном лежачем положении — проблемы с позвоночником.
Может ведь болеть и то и другое, тогда как тут разберешься…
есть такой симптом Пастернацкого. Постучите ребром ладони (не сильно) по спине по краем ребер с обоих сторон от позвоночника к бокам и если будет больно-почки. Может и не сильно больно быть, но разница с двух сторон будет.
Cвязь болей с движениями (наклонами и т. д. ) указывает на связь болей с костно-мышечной системой… При болях в сочетании с частым, болезненным мочеиспусканием, температурой, изменением цвета ипрозрачности мочи, есть смысл обследовать почки… Точнее скажет врач после обследования…
у меня в прошлом году шел камень. ая думала хондроз. сделала узи. камень был уже в мочеточнике. слава БОГУ вышел сам. но в больнице полежала. и все это после ангины. так что сходите но узи. камни бывают разные. другие очень сложно диагносцировать.
<a rel=»nofollow» href=»https://puu.sh/owWbn/5154337d2a.jpg» target=»_blank»>https://puu.sh/owWbn/5154337d2a.jpg</a>
Корешковые боли и правда часто не дают сразу понять, проблема с позвоночником или со внутренними органами. При проблемах в грудном отделе боль может иррадиировать (отдавать) в грудную клетку и брюшную полость, а припроблемах в поясничном отделе может болеть не только поясница, но и органы малого таза, нижние конечности. Про симптом Пастернацкого Вам рассказали. Параллельно можно сделать клинический анализ мочи и посмотреть, есть ли в нем признаки воспаления. Для этого можно почитать справочник, какие есть признаки воспаления. Но не понимаю, зачем пытаться разбираться самой, когда это намного надежнее сделают врачи. Часто рассказываю знакомым, что если лечиться по учебнику, можно умереть от опечатки. Если Вы в Москве, советую обратиться в Европейский центр вертебрологии на Ломоносовском проспекте, 18 (сайт vertebrology.center). Они определятся, позвоночник ли это и полечат эффективно. Если не позвоночник — направят к урологу.
Источник