Распространенность болей в спине
Главная
Библиотека
Боли в спине
Распространенность проблемы болей в спине
Для лучшего представления о вопросах, возникающих в связи с болями в спине, а также их причинах, вначале полезно ознакомиться со строением тела (рис 1).
Необходимо помнить, что боли — это, как правило, сигнал опасности, призывающий к осторожности. Основное — избегать движений или положений тела, причиняющих боль.
Собственно говоря, без активного участия самого человека, страдающего от болей в позвоночнике, лечение не всегда достаточно эффективно, и сам больной в состоянии во многом облегчить свое положение. Внушив себе, что он властелин своего организма, и осознавая, что в дальнейшем иногда может быть и тяжело, и трудно, такой человек имеет неплохие возможности выстоять в борьбе с болезнью.
Как велика проблема?
От болезней позвоночника люди страдали во все времена. Об этом свидетельствуют древние рукописи, рисунки, старые захоронения.
В современном шведском обществе болезни позвоночника — причина 10-15% случаев нетрудоспособности. Как и острые респираторные заболевания, они — одна из наиболее часто встречающихся причин освобождения по болезни. Другими словами, эти болезни распространены в такой степени, что, по-видимому, почти каждый человек страдает от них когда-либо. Трудно подсчитать, во что это обходится обществу в форме медицинского обслуживания, выплат по больничным листам и производственных потерь. В общей сложности речь идет об очень больших материальных затратах.
В результате изучения этой проблемы в 1973 г. установлено, что 20% от общего числа опрошенных страдали в это время от болей в спине. Медицинские работники считают предупреждение и лечение таких болезней одной из своих важнейших задач. Тем не менее, несмотря на значительные успехи в решении данной проблемы, множество таких больных не могут нормально работать, справляться с домашними делами или плодотворно использовать свободное время.
Из тысячи больных, впервые обратившихся к врачу в связи с заболеванием позвоночника, 400 направляются в больницу, 30 из них остаются там для обследования и лечения, причем пятеро оперируются. Каждый год в связи с этими болезнями в Швеции уходят на пенсию по инвалидности 13 тыс. человек, большинство из них — мужчины в возрасте 55-60 лет. Ознакомление с положением дел показывает, что такие заболевания приблизительно равномерно распространены во всех возрастных группах, а рост их числа, обусловленный старением организма, очень незначителен. Другими словами, болезни позвоночника почти так же обычны у молодых, как и у пожилых.
Мужчины страдают ими почти в два раза чаще, чем женщины. Это можно объяснить анатомо-физиологическими причинами или тем, что многие мужчины заняты тяжелым физическим трудом.
Статистика показывает, что болезни позвоночника — важная проблема во всем мире. Экономические последствия в разных странах проявляются все же неодинаково, в зависимости от системы медицинского страхования и социального законодательства. Таким образом, необходимость проведения мероприятий для решения этой проблемы велика. При этом имеются в виду действия как со стороны общества, здравоохранительных органов, организаторов производства, так и, вероятно, не в меньшей степени со стороны отдельного человека. Именно он сам может многое сделать, чтобы улучшить свое здоровье. Автор надеется, что предлагаемая книга поможет в этом читателю, насколько возможно.
Р.Нордемар
«Распространенность проблемы болей в спине» и другие статьи из раздела Боли в спине
Читайте также:
- Правила поведения при болях в спине
- Вся информация по этому вопросу
Сегодня 26.12.2019
с 10:00 до 19:00 на звонки
отвечает врач.
Источник
Благодаря курсу процедур из иглорефлексотерапии, массажа и физиотерапии можно достичь снижения боли, улучшения подвижности, нормализации общего состояния.
Где можно пройти курс?
Проходить восстановительное лечение рекомендуется в профильных стационарах и реабилитационных центрах, специализирующихся на комплексной реабилитации и консервативном лечении болей в спине.
Узнать cтоимость реабилитации…
Остеохондроз может доставить немало неприятных ощущений и способен заметно снизить качество жизни, а потому требует обязательного и специализированного лечения.
Лечение остеохондроза…
Боль в спине, или дорсалгия, – второй по распространенности болевой синдром после мигрени. Боли в области спины случаются у 70-90 % населения, из которых лишь 20-30 % прибегает к помощи докторов, чтобы избавиться от мучений. К сожалению, вовремя не вылеченная острая боль переходит в хроническую (25 % случаев), а с этой проблемой справиться уже гораздо сложнее. Нужны и лекарства, и лечебные процедуры вместе с гимнастикой, и, конечно, грамотные врачи, которые проведут действенную терапию и реабилитацию.
Распространенные причины сильной боли в области спины
Чаще всего проблема берет начало в искривлении позвоночника и неравномерности нагрузок из-за неправильной осанки, малой двигательной активности. Боль в спине может также быть следствием травм и разного рода заболеваний, как опорно-двигательной системы, так и внутренних органов.
Основные причины, по которым болит спина:
- Заболевания позвоночника (остеохондроз – поражение межпозвоночных дисков, хрящей; спондилолистез – смещение позвонка вперед или назад; болезнь Бехтерева, или анкилозирующий спондилоартрит – прогрессирующее генетическое заболевание, при котором поражаются тазобедренные, плечевые и кистевые суставы, связки суставов с позвоночником; остеомиелит – гнойное инфекционное воспаление костного мозга; грыжа (выпячивание в спинномозговой канал) межпозвоночного диска и другие).
- Болезни мышц спины (фибромиалгия – болезненность и малоподвижность мышц, миофасциальный синдром – спазмы мышц с образованием уплотнений – триггерных точек).
- Повреждение органов грудной и брюшной полостей (аневризма (патологическое расширение) аорты; воспаление почек – пиелонефрит; болезни половых органов; язвенная болезнь желудка и двенадцатиперстной кишки; панкреатит (воспаление поджелудочной железы); мочекаменная болезнь или почечная колика).
- Злокачественные опухоли.
- Малоподвижная работа (за рулем, за компьютером).
- Перенесение сильных физических нагрузок (при занятиях спортом, подъеме и перетаскивании тяжелых предметов).
Методы лечения болей в спине
Если установлено заболевание, явившееся первопричиной боли в области спины, следует начать терапию боли именно с устранения выявленного недуга. При этом нередко требуется сопутствующая терапия для снятия болевого синдрома. Кроме того, если речь идет о хронической боли в спине, то она может продолжать доставлять человеку страдания и после излечения основного заболевания, то есть становится самостоятельной болезнью, требующей особого лечения.
- Лекарства. Если болит спина, для снятия воспалительного процесса, снижения температуры и обезболивания назначаются, как правило, анальгетики: парацетамол, анальгин, НПВС: ибупрофен, диклофенак, индометацин, напроксен и др.
Применяют данные препараты в таблетках и инъекциях, а также в виде мазей и гелей, наносимых на болезненные участки спины.
Очень сильная боль в спине иногда может быть снята только за счет наркотических анальгетиков (морфина, промедола, кодеина, фентанила и подобных). Обычно доктора решаются на назначение таких препаратов в случае, если боль провоцируется злокачественной опухолью, если от применения более безопасных средств нет должного эффекта.
Как бы то ни было, любые анальгетики при длительном применении могут вызвать привыкание и начать действовать более слабо, а также приводят к воспалительным процессам в слизистой оболочке желудка и кишечника. Обычно курс приема анальгетиков составляет 10 дней, при более длительном применении ведется дополнительная терапия органов ЖКТ.
Витамины группы B (В6, B12 В1) применяются при болях в спине как умеренные обезболивающие, так как, являясь нейротропами, благоприятно воздействуют на нервные клетки, снимают воспаление.
Кроме обезболивающих лекарств значительную помощь в лечении болей в спине оказывают миорелаксанты – препараты для расслабления мышц. Как уже говорилось, болезни мышц, в том числе образование триггерных узлов, могут быть причиной острой боли в спине. Более того, постоянное напряжение мышц приводит к ухудшению подвижности позвоночника. Из миорелаксантов при болях в спине чаще всего назначают «Мидокалм» (толперизон), «Сирдалуд» (тизанидин), баклофен, «Седуксен» (диазепам) и другие. - Ношение фиксирующего пояса или воротника (при болях в шее), постельный режим. Такие методы бывают необходимы после получения травм или перенесения операций, но не показано продолжать такую терапию длительное время, так как происходящее при этом ослабление мышц спины может способствовать переходу острой боли в хроническую форму. Напротив, рекомендуется как можно скорее (по мере возможности) начинать заниматься двигательными упражнениями.
- Рефлексотерапия:
- чрескожная электронейростимуляция – метод, призванный за счет электрических импульсов «перехватывать» болевой сигнал от рецепторов больных органов к головному мозгу;
- акупунктура – уколы специальных игл в биологические точки на коже (отдельный вид – на ушных раковинах), отвечающие за больной орган;
- электоакупунктура – воздействие прерывистыми электрическими импульсами через акупунктурные иглы.
- Физиотерапия и ее разнообразные методики.
- Лекарственный электрофорез основан на введении в организм лекарственных веществ с помощью малых электрических импульсов. Такое лечение помогает снять боль в спине надолго, так как усвоенные с помощью электротока лекарства более продолжительно действуют на организм.
- Фонофорез – тоже один из альтернативных способов введения лекарств, в данном случае – путем воздействия ультразвука. Препарат всасывается в капилляры, благодаря чему воздействует более целенаправленно и эффективно.
- Лазерная терапия – использование световых пучков инфракрасного, красного и ультрафиолетового спектров – приносит облегчение от боли, снимает воспаление и отечность. Лазеротерапия действенна в лечении многих заболеваний позвоночника, вызывающих дорсалгию: остеохондроза, артроза, сколиоза, межпозвоночной грыжи.
- Магнитная терапия полезна при многих заболеваниях организма, низкочастотное магнитное поле оказывает воздействие на клеточном уровне, производит благоприятные изменения: купирует болевой синдром и воспаление, восстанавливает подвижность, снижает отечность.
- Лечебная физкультура, кинезиотерапия, массаж – другая, не менее эффективная, сторона физиотерапии. Эти методы неизменно сопровождают лечение боли в спине, возникающей из-за болезней позвоночника и мышц спины, а также являются хорошим средством реабилитации после травм. Самостоятельный выбор физических упражнений и их неправильное выполнение могут сильно навредить больному, поэтому назначать подобное лечение должен специалист, и проводить занятия следует под чутким руководством квалифицированного тренера.
- Хирургическое лечение боли в спине – это, как правило, операция по удалению грыжи межпозвоночного диска. Проводится она не при любых грыжах, а в случаях, когда диск сдавливает спинной мозг (миелопатия) или спинномозговой корешок (радикулопатия), если болезнь осложняется парезом и не устраняется консервативным лечением.
Обычно, чтобы убрать боль в спине, лечение требуется комплексное: это и лекарственная терапия, и ЛФК, и мануальное воздействие, методы рефлексотерапии.
Уколы от боли в спине
Если болит спина, значительную помощь окажут уколы анальгетиков и глюкокортикоидных гормонов: внутримышечные, внутривенные и выполняемые в виде блокад.
Инъекции-блокады, проводимые только в условиях профессиональных медучреждений, связаны с направленным воздействием на источник боли, их задача – «перехватить» и подавить передачу болевого импульса от места поражения к головному мозгу.
Лечебные блокады – введение лекарства непосредственно в патологический очаг – более действенны, чем другие способы медикаментозного воздействия, и обладают более продолжительным терапевтическим эффектом.
В триггерные точки производятся новокаиновые и лидокаиновые инъекции, они приводят к расслаблению мышц, восстановлению их тонуса.
Паравертебральные – проводимые близко к позвоночнику – блокады вводят при заболеваниях позвоночника, в том числе связанных с неврологическими расстройствами. Делаются такие инъекции внутрикожно, подкожно, мышечно, а также через катетер в межпозвоночное пространство. Естественно, нужен высокий профессионализм врачей для безопасности и достижения наибольшей эффективности таких уколов.
Все виды инъекций при болях в спине качественно выполняют в специализированных реабилитационных центрах, которые предлагают своим клиентам разнообразные программы реабилитации. Здесь можно пройти курс восстановления после перенесенных заболеваний любой тяжести.
Травмы, тяжелые болезни внутренних органов или позвоночника, мышц спины даже после лечения могут оставить сильную боль в спине и спазмы. Специалисты реабилитационных центров подбирают каждому обратившемуся индивидуальную программу восстановления после спинальных травм, болезней спинного мозга, остеохондроза, хирургического лечения позвоночных грыж и других заболеваний. Кроме уколов при болях в спине, в программу входят лекарственная терапия, работа с неврологом и психологом, лечебная физкультура и массаж, физиопроцедуры и рефлексотерапия, а также другие современные и успешные методы лечения и восстановления при болях в спине.
Лицензия Министерства здравоохранения Московской области № ЛО-50-01-009095 от 12 октября 2017 г.
Источник
Высокая распространенность в популяции боли в спине определяет медицинскую и социальную значимость данной проблемы. Боль в спине снижает активность, трудоспособность, ухудшает психоэмоциональное состояние, в отдельных случаях является угрозой для жизни. Согласно статистическим данным, у 15–20% пациентов с острой болью в спине велика вероятность ее хронизации. Это объясняется разными причинами: несвоевременным обращением за медицинской помощью, низким уровнем комплаентности, в отдельных случаях – ошибочными или неадекватными действиями врача. Сложный механизм развития боли в спине, бездоказательное установление причинно-следственной связи между полученными результатами дополнительных методов обследования и клиническими данными, использование традиционных схем лечения независимо от типа боли, недооценка коморбидной патологии затрудняют диагностику и лечение. Все это определяет актуальность проблемы боли в спине в целом и оптимизации диагностических и терапевтических подходов в частности [1–3].
Диагностика
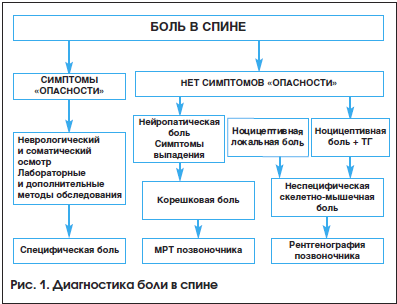
На первом визите на основании детального сбора жалоб, анамнеза, неврологического и, при необходимости, соматического осмотра необходимо определить у пациентов тип боли по этиологии: специфическая, скелетно-мышечная неспецифическая и корешковая.
Причинами специфической боли могут быть заболевание внутренних органов или сосудов (аневризма брюшной аорты), ревматический, воспалительный или инфекционный процесс, первичная или метастатическая опухоль, метаболические нарушения и др. На высокую вероятность данного типа боли указывают симптомы «опасности» («красные флажки»): повышение температуры, травма в анамнезе, изменение веса тела за последний год, утренняя скованность, интенсивная ночная локальная боль, тазовые нарушения. При наличии одного из этих симптомов рекомендуется проводить неврологический и общесоматический осмотр, при необходимости – дополнительные лабораторные и диагностические обследования с привлечением узких специалистов.
После исключения специфической боли рекомендуется проводить дифференциальную диагностику неспецифической и корешковой боли в спине.
Неспецифическая скелетно-мышечная боль обусловлена механическим воздействием на связки, мышцы, сухожилия и фасции (мышечно-тонический или миофасциальный синдром), межпозвонковые диски, фасеточные суставы позвоночника (фасеточный синдром). Корешковая боль развивается в результате компрессии спинномозгового корешка или спинномозговых нервов [1–3]. Для проведения дифференциальной диагностики рекомендуется придерживаться следующего алгоритма обследования.
1. Оценить положение больного, осанку, позу, походку, объем движения.
При болевом синдроме возможно формирование анталгической позы, которая уменьшает интенсивность боли, разгружает компримированный корешок. Анталгические позы бывают самыми разными вследствие уплощения лордоза, увеличения кифоза или формирования сколиотической установки. Анталгическая поза меняет походку – больной может сгибать ногу в суставах, прихрамывать и т. п. Для определения объема движений мы рекомендуем использовать функциональные тесты Минора, Петелина, Попелянского, Отта, Шобера.
2. Определить интенсивность, локализацию и характер боли.
Наиболее чувствительным методом для количественной оценки боли является визуальная аналоговая шкала (ВАШ). Дополнительно используют вербальную шкалу (ВШ). Боль может быть локальной или диффузной с иррадиацией. Мышечно-тонический синдром при неспецифической боли – локальный. При миофасциальном синдроме боль может быть локальной или иррадиировать, но не по корешковому типу. Корешковая боль иррадиирует по ходу нерва. По классификации, предложенной Международной ассоциацией по изучению боли (IAPS, 1994), острая боль продолжается до 12 нед., хроническая – свыше 12 нед. Некоторые авторы выделяют период подострой боли – от 6 до 12 нед. [1–3].
3. Оценить мышечную силу и мышечный тонус.
Мышечная сила оценивается по 5-балльной шкале. Мышечный тонус определяется при пальпации, выделяют 3 степени напряжения мышц. Для мышечно-тонического синдрома характерны боль и повышение мышечного тонуса, который ограничивает объем движения в соответствующем двигательном сегменте. Мышечный тонус может быть локализован во всей мышце, отдельном ее участке или в нескольких мышцах. Боль уменьшается в покое и усиливается при движении. Для миофасциального синдрома характерны боль и наличие в одной или нескольких мышцах триггерных точек, которые представляют собой гипервозбудимую область, болезненную при пальпации. При корешковой боли возможны снижение мышечной силы и повышение мышечного тонуса. Мышечный спазм уменьшает подвижность нервных корешков, снижает их способность к растяжению. Проверяются следующие симптомы натяжения: Ласега, посадки, Бонне, Вассермана – Мацкевича, Нери, Дежерина.
4. Выявить сопутствующие симптомы.
Могут наблюдаться нарушения чувствительности: гиперестезия – повышение чувствительности; гиперпатия – извращенная чувствительность, отсутствует чувство локализации и отмечается неприятный оттенок ощущений; дизестезия – извращение чувствительности, при котором одно раздражение воспринимается как другое; парестезии – неприятные ощущения, возникающие без нанесения раздражений; анестезия – полная утрата того или иного вида чувствительности; сенестопатии (жжение, неприятные ощущения с психоэмоциональными наслоениями). При корешковой боли (при поражении заднего корешка) возможно нарушение всех видов чувствительности в соответствующем дерматоме. При неспецифической боли также могут быть нарушения чувствительности и сенестопатии.
5. Проверить сухожильные и периостальные рефлексы.
Исследование сухожильных и периостальных рефлексов важно для установления уровня поражения корешка или спинного мозга. Чаще отмечают понижение или выпадение рефлексов, но может быть гиперрефлексия, что указывает на симптомы раздражения определенных образований. При корешковом синдроме отмечается комплекс симптомов: боль, расстройство чувствительности, нарушение движения с развитием мышечной слабости вплоть до плегии, изменение тонуса и трофики мышц, снижение или полное отсутствие сухожильных рефлексов [1–3].
Далее для уточнения состояния позвоночника рекомендуется функциональная рентгенография с целью определения расположения позвонков, наличия аномалий и выраженности дегенеративно-дистрофического процесса. Необходимо учитывать, что нет четкой корреляции между выявленными изменениями и клинической картиной. При корешковом синдроме информативно нейровизуализационное исследование – магнитно-резонансная томография позвоночника (МРТ). МРТ отличается безвредностью и возможностью получить изображения с большой точностью, увидеть срезы позвоночного столба и спинного мозга, размеры и расположение грыжи. Алгоритм диагностики представлен на рисунке 1.
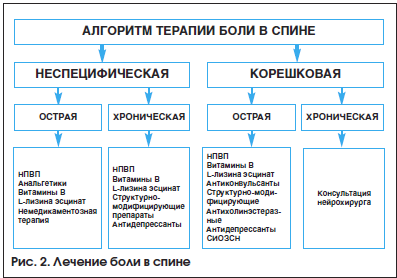
Лечение
В остром периоде важной задачей является купирование боли. Для этого назначаются нестероидные противовоспалительные препараты (НПВП). Они ингибируют циклооксигеназу (ЦОГ) – основной фермент метаболизма арахидоновой кислоты, оказывают противовоспалительное и обезболивающее действие. ЦОГ присутствует в организме в двух изоформах: ЦОГ-1 и -2. ЦОГ-1 находится во всех тканях и регулирует ряд физиологических функций. ЦОГ-2 синтезируется на фоне воспаления. По отношению к ЦОГ все НПВП разделяют на неселективные, или традиционные, селективные и высокоселективные. Неселективные НПВП ингибируют ЦОГ-1 и -2. Эта группа блокирует выработку простагландинов не только в очаге воспаления, но и в здоровых органах и клетках крови. В результате кроме положительного эффекта появляются побочные симптомы. Поскольку простагландины защищают слизистую желудка от агрессивного воздействия кислого желудочного сока, то при назначении традиционных НПВП высока вероятность развития гастропатий, повышен риск кровотечений. Возможны и другие побочные симптомы: снижение диуреза, тенденция к бронхоспазму, головокружение, повышение артериального давления.
Селективные НПВП ингибируют преимущественно ЦОГ-2, поэтому имеют улучшенный профиль безопасности. Производные оксикамов (мелоксикам) имеют ряд преимуществ по сравнению с другими селективными НПВП, не являются гепатотоксичными и не вызывают осложнений со стороны сердечно-сосудистой системы [4]. Мелоксикам имеет большой период полувыведения, максимальная концентрация (Cmax) в плазме после приема 15 мг препарата достигается через 7 ч, время полувыведения составляет 20–24 ч. Это позволяет назначать его 1 р./сут, что значительно повышает комплаентность пациентов. Мелоксикам обладает длительным обезболивающим эффектом. Он не оказывает ингибирующего действия на образование протеогликана и не увеличивает синтез интерлейкина-1, поэтому не влияет негативно на хрящ и считается хондронейтральным препаратом.
С целью оптимизации результатов лечения, усиления анальгезирующего действия рекомендуется в схему терапии включать витамины группы В. Они имеют сложный механизм действия. Витамин В1 (тиамин) улучшает проведение нервного импульса, обладает антиоксидантной активностью, играет роль коэнзима в цикле Кребса – основном цикле утилизации глюкозы с образованием энергии. Самостоятельно или в комбинации с витаминами В6 и В12 способен тормозить прохождение болевой импульсации на уровне задних рогов и таламуса, уменьшает интенсивность боли, парестезий, улучшает температурную и вибрационную чувствительность. Тиамин – это водорастворимая форма В1, она всасывается за счет активного транспорта, легко разрушается тиаминазой, поэтому не накапливается в организме. Жирорастворимая форма тиамина (бенфотиамин) эффективнее водорастворимой. Бенфотиамин всасывается за счет пассивной диффузии и обладает в 120 раз большей внутриклеточной биодоступностью, чем тиамин.
Витамин B6 (пиридоксин) является коферментом в метаболизме аминокислот, регулирует обмен нейромедиаторов норадреналина, дофамина и миелиновой ткани, участвует в синтезе транспортных белков и гамма-аминомасляной кислоты, которая является важнейшим тормозным нейромедиатором ЦНС человека. Витамин B6 оказывает влияние на трофические процессы в нервной ткани, создает условия для более успешной регенерации нервных волокон. Снижает болевые ощущения, связанные с поражением периферической нервной системы.
Витамин В12 (цианокобаламин) в организме метаболизируется в метилкобаламин, который образуется в результате распада гомоцистеина. После активизации реакции трансметилирования из метионина синтезируется промежуточный продукт – S-аденозил-метионин, затем из него – фосфатидилхолин. Фосфатидилхолин – одна из самых распространенных молекул, входящих в состав клеточных мембран. Таким образом, витамин В12 является необходимым веществом, стимулирующим процессы регенерации. Витамин В12 участвует в синтезе ДНК всех делящихся клеток, необходим для синтеза миелина, который входит в состав миелиновой оболочки аксонов ряда нейронов. Миелиновая оболочка выполняет не только защитные функции, но и ускоряет передачу нервных импульсов. Витамин В12 оказывает обезболивающее действие. Доказано, что терапия витаминами В1, В6 и В12 более эффективна, чем монотерапия одним из этих витаминов.
В комплексную терапию боли в спине при мышечном напряжении включают миорелаксанты. При боли на фоне дегенеративно-дистрофического процесса назначаются с первого дня обострения структурно-модифицирующие медленнодействующие препараты. При корешковой невропатический боли рекомендуются антиконвульсанты, среди которых хорошо себя зарекомендовал габапентин. Препарат имеет сложный механизм действия. Он оказывает модулирующее влияние на NMDA-рецепторы, блокирует α2δ-субъединицу кальциевых каналов, снижает высвобождение моноаминов, уменьшает синтез и транспорт глутамата, блокирует потенциалзависимые N-кальциевые каналы, что приводит к снижению боли, аллодинии и механической гиперсенситивности. Габапентин обладает высокой терапевтической эффективностью. При постепенном подборе оптимальной дозы методом титрации хорошо переносится, побочные явления не выражены [5].
При остром болевом синдроме развитие воспалительной реакции приводит к высвобождению провоспалительных цитокинов, местным расстройствам гемодинамики и лимфодинамики, повышению сосудистой проницаемости и, как следствие, – накоплению жидкости в межклеточном пространстве. Отек может вызвать метаболические нарушения, вторичное расстройство кровообращения, местную гипоксию тканей вплоть до некроза [6, 7]. Выраженным и быстрым противоотечным действием обладает препарат L-лизина эсцинат. Он состоит из аминокислоты L–лизина и тритерпеновых сапонинов конского каштана. L–лизина эсцинат оказывает анальгетическое и антиэкссудативное действие посредством нормализации повышенной сосудистой проницаемости. Ингибирование активности аутолитических ферментов предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает. Проявляя антагонизм в отношении брадикинина и серотонина, препарат нормализует капиллярную проницаемость, улучшает микроциркуляцию и лимфоотток, уменьшает выраженность экссудативного и воспалительного процесса [8, 9]. L-лизина эсцинат вводят строго в/в медленно капельно в суточной дозе 5 мл, предварительно разведя в 50–100 мл 0,9% раствора натрия хлорида. Длительность лечения – 5–10 дней в зависимости от динамики терапевтического эффекта.
L-лизина эсцинат также показал свою эффективность в лечении хронического болевого синдрома у пациентов с грыжами одного или нескольких поясничных межпозвонковых дисков (сопровождающихся расширением корешковых вен конского хвоста, эпидуральных вен, центральных вен тела позвонка). Применение препарата способствовало регрессу отека корешков и спинного мозга и связанных с венозным застоем неврологических проявлений [10].
Алгоритм медикаментозного лечения пациентов с болью в спине представлен на рисунке 2.
Из немедикаментозной терапии при боли в спине показаны физиотерапия, иглорефлексотерапия, мануальная терапия, массаж и лечебная гимнастика.
Таким образом, боль в спине различна по этиологии. Алгоритм диагностики включает комплексное обследование. Терапия боли в спине должна проводиться с учетом этиологии, патогенеза, стадии заболевания, клинического течения.
Источник

