Сильно болит вся спина
Сильные боли в спине – опасный симптом, который ни в коем случае нельзя терпеть. Причины могут быть самыми разными: от дегенеративных изменений в позвоночнике до болезней внутренних органов. Если очень сильно болит спина, нужно в первую очередь обеспечить физиологический покой, принять удобное положение.
Дальнейшие действия заключаются в вызове врача на дом, а при острой, нестерпимой, резкой боли, когда трудно найти облегчающую состояние позу, – вызвать скорую помощь. Если приступ у человека случается не впервые, и он знает причину, можно принять анальгетик (нестероидный противовоспалительный препарат). На болезненное место также можно приложить прохладный компресс. Далее следует обратиться в поликлинику и сообщить врачу об обострении имеющегося заболевания.
Причины
Резкая боль в спине имеет различное происхождение. Болевой синдром имеет острый или приступообразный характер, появляется внезапно, беспокоит постоянно или время от времени. Боль может быть ноющей, тянущей, простреливающей и усиливаться после долгого нахождения в одной позе. В пояснице иногда появляется чувство скованности, тяжести, покалывания, могут возникать онемения или мурашки. Сильная острая боль в спине существенно снижает качество жизни, ухудшает работоспособность.
В группу риска входят следующие лица:
- офисные работники, программисты и т. д. (кто долго сидит за компьютером);
- люди с избыточной массой;
- лица, ведущие малоактивный образ жизни (гиподинамия);
- те, кто занят тяжелым трудом, выполняет интенсивную физическую работу;
- те, кто перенес травму спины;
- профессиональные спортсмены;
- пожилые люди;
- беременные, женщины после родов.
Спровоцировать боль могут резкие неосторожные движения, переохлаждения. Заболевания, сопровождающиеся болезненностью в спине:
- сколиоз;
- остеохондроз;
- спондилоартроз;
- грыжевые выпячивания;
- ущемление корешков;
- нарушения сердечно-сосудистой и дыхательной систем;
- невралгии;
- травматизация;
- инфекционные процессы, опухоли и т. д.
Травмы
Боли в спине могут быть следствием различных повреждений: ударов, ушибов, переломов и т. д. Механическая травма является поводом немедленного обращения к врачу, даже если, на первый взгляд, кажется, что ничего серьезного нет. Болевой синдром при нетяжелых травмах (например, ушибах) может появиться не сразу, а спустя некоторое время. В тяжелых случаях, помимо резкой сильной боли, могут наблюдать парезы, параличи.

Травма в анамнезе – частый источник сильных болей в спине
Для определения степени тяжести состояния больному назначают рентгенографию, КТ, МРТ. В некоторых случаях помочь может только хирургическое вмешательство, так как консервативная терапия при травмах направлена лишь на устранение симптомов. После операции следует длительный курс реабилитации. Даже такой объем лечебных мероприятий не гарантирует, что сильные боли в спине не будут беспокоить человека на протяжении жизни.
Остеохондроз
Патологический процесс чаще локализуется в пояснице или шейном отделе позвоночного столба. Позвонки обладают значительной подвижностью, на них оказывается большое давление, что в результате нерациональной физической активности и в силу других обстоятельств приводит к патологическим изменениям. Хрящевая ткань подвержена обменным нарушениям, воспалением и скоплением солей. Для выявления остеохондроза делают МРТ.
Острый болевой приступ возникает вследствие дегенеративно-дистрофических изменений в дисках. В механизме развития боли лежит воспаление и ущемление корешков. Резкая боль в районе шеи иррадиирует в плечевой пояс, руки, лопатки. По мере прогрессирования заболевание распространяется на грудную область, при этом сильные боли появляются уже в грудине. Полностью вылечиться от остеохондроза нельзя, но улучшить качество жизни вполне возможно.
Сколиоз
При нерациональном распределении нагрузки на спину, длительном нахождении в одной позе, сидячем образе жизни позвоночный столб претерпевает деформирующие изменения. В мышцах постоянно возникают спазмы, нервные окончания ущемляются. Из-за этого появляются резкие боли. Начало заболевания часто приходится на детский возраст, когда дети начинают ходить в школу, много проводят времени за письменным столом, носят тяжелые учебники.
Для выявления сколиоза специальные исследования не требуются. Врач определит искривление без инструментальных методов при обычном осмотре.

Чем больше степень искривления позвоночника, тем сильнее выражена боль
Кифоз грудного отдела
Это нарушение скелета, при котором позвоночный столб искривляется кзади больше анатомической нормы. В начале заболевания больной выглядит просто сутулым, по мере развития патологического процесса формируется горб. Плечи выдаются кпереди, грудная клетка сужается. Из-за этого межпозвонковые диски грудного отдела сдавливаются и появляются боли. Наиболее опасной является кифосколиотическая форма, позвоночный столб при этом искривлен в разных отделах.
Спондилоартроз
При этом заболевании изменяется хрящевая ткань в суставах. Хрящи теряют упругость и гибкость. Костная ткань постепенно стирается, но образуются патологические костные наросты – остеофиты. Именно они вызывают сильную острую боль, повреждая прилегающие мягкие ткани и нервы. Часто таким больным требуется операция, так как обычное лечение дает временный, симптоматический эффект.
Грыжевые образования
По мере изнашивания межпозвонковых дисков утрачивается их эластичность и прочность. Позвонки при этом оказывают на диски двойную нагрузку. Все это приводит к тому, что хрящевая ткань начинает выходить за анатомически нормальные границы.
При локализации патологического процесса в области спинномозгового канала нарушается чувствительность, могут случаться парезы, параличи. В результате сдавления корешков возникают сильные болевые приступы. Обнаружить грыжу можно с помощью КТ и МРТ. Заболевание лечится хирургическим путем. Сейчас используют малотравматичные лазерные вмешательства, сокращающие период восстановления.
Невралгии
Под воздействием травмирующего фактора, переохлаждений, физических перегрузок начинается воспаление, которое затрагивает также нервы. Так развивается невралгия. Признак ее – резкие, простреливающие, «ущемляющие» боли в разных участках спины, справа или слева, внизу, в груди и т. д. Боль может появиться при резких движениях, сильном кашле.
При таком состоянии принимают обезболивающие и противовоспалительные таблетки, организуют правильный режим дня.

Боли при невралгии купируются противовоспалительными средствами
Внутренние болезни
Болевой синдром в спине может появляться при ИБС. Возникают боли жгучего, сдавливающего характера, отдающие в спину, лопатки, челюсть, левое плечо. Может казаться, что болит в левом боку. Пациент может указать четкую локализацию за грудиной. Типичный признак коронарной боли – купирование нитроглицерином сублингвально. Сердечная боль после таблетки или нитроспрея проходит через 5-10 минут. Если приступ держится 20 минут и дольше, есть повод задуматься об инфаркте миокарда. Необходимо срочно вызвать скорую помощь!
Еще одна причина сильной острой боли в спине – почечная колика. Процесс локализован с одной стороны. Боль настолько интенсивная, что пациент мечется в постели, не может найти вынужденного положения. При этом возникают дизурические расстройства, мочи отделяется мало, в ней может присутствовать кровь. Боль распространяется по ходу мочеточника вниз, отдает в низ живота, паховую область. Все эти состояния требуют неотложной медицинской помощи!
Как поступать при болевом синдроме
Если симптомы указывают на коронарное, почечное происхождение болей (особенно если пациент знает о наличии соответствующих проблем), нужно вызвать скорую помощь. Такие пациенты госпитализируются в отделение реанимации. При коронарном синдроме следует принять положение полусидя, расстегнуть стесняющую одежду, принять под язык нитроглицерин. При почечной колике вынужденной позы нет, пациенту может помочь тепло на область пораженной стороны. Обычные обезболивающие при почечных, печеночных коликах, остром коронарном синдроме не помогают. Пациенту вводят наркотические анальгетики.

Боли при ишемической болезни сердца также могут отдавать в спину, важно не игнорировать опасный симптом
Выше описаны состояния, требующие неотложной медицинской помощи. В остальных случаях угрозы жизни пациента нет. Если больной знает, что у него имеются проблемы со спиной, он может для облегчения приступа принять противовоспалительный обезболивающий препарат (Диклофенак, Нимесулид). Важно обеспечить полный физиологический покой, исключить любые нагрузки в период обострения.
При заболеваниях опорно-двигательного аппарата в период обострения используют противовоспалительные, разогревающие мази. В тяжелых случаях, когда таблетки не помогают, врачи назначают уколы – новокаиновые, лидокаиновые блокады. Если симптоматика не пропала, выписывают нестероидные противовоспалительные препараты. Самые знаменитые и доступные – Диклофенак, Ибупрофен.
Как только состояние станет лучше, нужно прийти на прием к лечащему врачу. Если пациент обратился впервые, специалист определит, почему заболела спина и что делать, если появились интенсивные боли. В период ремиссии, когда болевой приступ купирован, пациенту назначают лечебный массаж, ЛФК, физиотерапию, иглоукалывание и т. д. Все эти методы применимы при начальных стадиях болезни. В тяжелых случаях требуется операция.
Полезно ношение специальных ортопедических корсетов, которые поддерживают спину и снижают нагрузку. Такие приспособления также рекомендуют во время беременности для уменьшения нагрузки на позвоночник. Хороший эффект при проблемах со спиной дает лечебная гимнастика. Комплекс назначает лечащий врач, а занятия лучше проводить под контролем инструктора.

Лечебная гимнастика дает хороший эффект в период ремиссий
Примеры упражнений:
- Лечь на спину. Согнуть ногу в колене. Другую сгибать и разгибать, касаясь пола. Сделать 10 повторов, затем поменять ноги.
- Лечь на пол. Согнуть ноги в коленях. По очереди отводить колени в стороны.
- Руки положить на плечи, делать вращательные движения вперед и назад.
- Руки поднять, сцепить в замок. Голову запрокинуть назад, попытаться смотреть на ладони.
- Делать повороты туловищем.
Важно не забывать о профилактике. Если имеется лишний вес, нужно его сбросить. Следует вести активный образ жизни, особенно сидячим работникам. Рабочее место должно быть удобно оборудовано, лучше приобрести специальное кресло с регулируемой спинкой. Также нужно уделить внимание обуви – избегать чрезмерного ношения высоких каблуков или моделей с неудобной колодкой. Болезни позвоночника легче предупредить, чем лечить, поэтому нужно постоянно помнить о перечисленных выше простых и вполне выполнимых правилах.
Источник
Содержание статьи:
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Причины болей в спине
Боли в спине означают не только серьезные патологии. Например, боль при кашле или ходьбе может быть вызвана простым перенапряжением. Однако часто это симптом различных болезней, проявления которых зависят от многих факторов.
Почему болит спина после сна?
Возможные причины, почему по утрам после сна ощущается боль в спине:
- переохлаждение;
- резкий подъем тяжестей днем (или за 3-4 дня), вызывающий ночные боли;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела, когда лежишь;
- неправильно подобранный матрац;
- у женщин среди причин – беременность;
- искривление позвоночника, влекущее асимметричное сокращение мышц;
- избыточный вес и слабость мышц;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Боли в спине означают в данном случае, что могут присутствовать:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
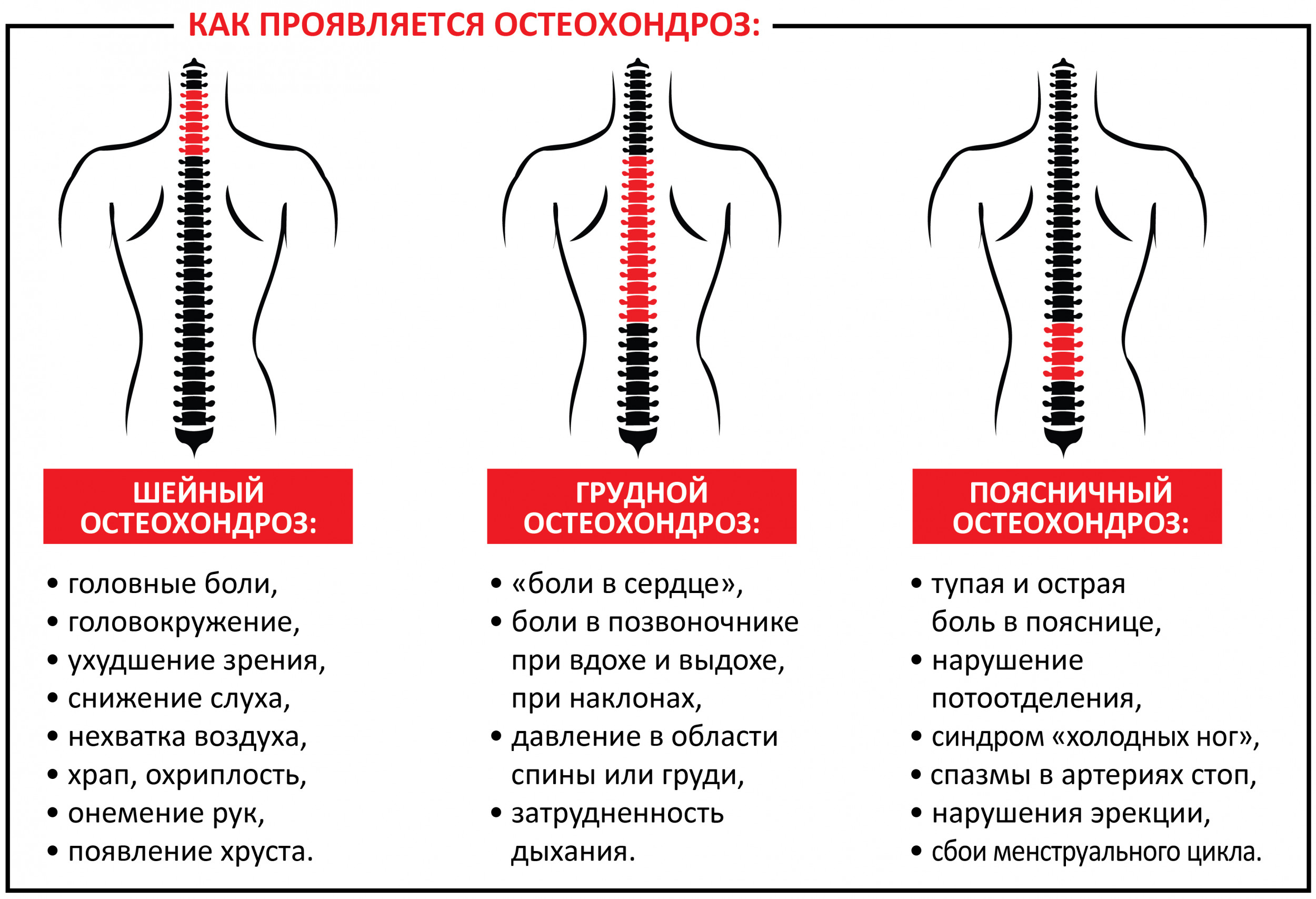
Болезни, связанные с мускулатурой
Почему болят мышцы спины?
Очень часто мышечные боли связаны с большой нагрузкой, усталостью, переохлаждением. Могут возникать спазмы и уплотнения, а также снижение подвижности и болезненность (фибромиалгия). Кроме того, спина может болеть при следующих мышечных патологиях:
- болезнь Шарко, или БАС;
- дерматомиозит (дополнительно проявляется сыпью);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани, абсцесс;
- ревматическая полимиалгия.
Патологии спинного мозга
Спинной мозг – орган, обеспечивающий связь между организмом и головным мозгом. Через отверстия между позвонками от спинного мозга отходят пары спинномозговых нервов – их 31. Каждый нерв иннервирует определенный участок тела. Если вы обнаруживаете онемение кожного покрова (локально), слабость мышц, конечностей, возможно поврежден спинной мозг или какой-то нерв.
Еще заболевания:
- компрессия спинного мозга (например, при переломе или шейном спондилезе, абсцессе, гематоме);
- травмирование позвоночника;
- полости, наполненные жидкостью;
- воспалительный процесс, вызванный, например, острым поперечным миелитом;
- нарушенное снабжение органа кровью;
- ВИЧ;
- абсцесс;
- дефицит меди, витамина В;
- сифилис;
- добро- или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Боль в спине по причине психосоматики
Психологические причины официально признаны медициной. Психогенные факторы могут влиять на процессы, вызывающие дисфункцию в определенном месте. Так, хронический стресс и длительная депрессия, неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в области поясницы.
Виды болей в спине
Различные заболевания вызывают разные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
| Характер боли | Болезни, которые ее вызывают |
Ноющая боль в спине (острая и хроническая) | Люмбаго (стреляющая в пояснице). Причина – тяжелый физический труд. Обычно проходит самостоятельно через несколько дней. |
Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, долгое сохранение неудобной позы, например во время работы. | |
Смещение межпозвонковых дисков. Самая частая причина – остеохондроз, но также смещение может произойти при резком поднятии тяжестей и постоянной высокой физической нагрузке. | |
Острая, отдающая в конечности | Остеохондроз. Вызывает тянущие боли в спине, которые отдают в ногу, становятся сильнее при чихании, кашле, напряжении. |
Радикулит. Постоянная острая (колющая) или тупая боль. Обычно локализуется с одной стороны, может отдавать в бедро, ягодицу, ногу, голень, иногда вызывает онемение, зуд. Боль также бывает жгучей, усиливается при движении. | |
Межпозвонковая грыжа. При такой патологии боль возникает при наклоне, поднятии тяжестей, усиливается при чихании, кашле, движении, сопровождается слабостью в ноге. | |
Пульсирующая боль, сильная, может не проходить после приема анальгетика | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
Распирающая | В верхнем отделе спины и в середине грудины – может говорить о стенокардии, инфаркте миокарда, тромбоэмболии легочной артерии. В пояснице – кишечная непроходимость, спондилоартроз. |
Давящая | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
По локализации
Рассмотрим возможные причины болей в различных отделах спины.
Боль в правой части
Боль в спине справа может возникать при проблемах с почками, иногда она говорит о воспалении аппендикса. Кроме того, есть перечень заболеваний, для которых характерна боль в правом боку со стороны спины:
- искривление позвоночника – самая частая причина того, почему болят бока;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра, в живот);
- ожирение;
- гинекологические болезни, чаще всего – воспалительные;
- болезни дыхательной системы (если болит справа вверху), при ноющей и тупой боли возможен переход патологии в хроническую стадию;
- нарушение функции периферической нервной системы;
- травмы;
- болезни мышц, расположенных около позвоночника;
- слишком сильные физические нагрузки;
- внематочная беременность.
Боль в левой части
Если боли локализуются в спине в боку слева, под ребрами или в области поясницы, возможно это:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в левом боку со спины в нижней части говорит о патологиях половой системы.
Боль в области поясницы
Если болит спина в области поясницы, подобный дискомфорт характерен для остеохондроза, грыжи, радикулита. Боли в мышцах спины в области поясницы возникают по причине травм, чрезмерной нагрузки.
Другие причины поясничной боли в спине:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоль;
- защемление нерва;
- остеохондроз;
- люмбоишиалгия;
- остеопороз.
В области лопаток
Боль в верхней части спины (в области лопаток) слева:
- болезни опорно-двигательного аппарата;
- проблемы с легкими (пневмония, абсцесс, плеврит);
- нарушение функции желудка;
- патологии по кардиологическому профилю (стенокардия, инфаркт миокарда);
- болезни позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспаление мышц;
- болезни селезенки.
Боль под правой лопаткой со спины:
- травма;
- инфекции;
- остеомиелит;
- холецистит;
- печеночная колика;
- панкреатит;
- желчнокаменная болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберная невралгия;
- вегетососудистая дистония.
Боли вдоль позвоночника и в спине
Одна из главных причин, почему болит позвоночник, – это компрессия нервных отростков. Может сопровождаться грыжей, сколиозом, смещением позвонков. Другие причины:
- остеоартроз;
- миалгия;
- остеохондроз (боль в позвоночнике может возникать в середине спины, в шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии позвоночника;
- перелом, травма позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Причины боли ниже поясницы
Немалый процент случаев болей внизу спины – это:
- спондилоартроз;
- остеохондроз.
Другие причины:
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- воспаления неинфекционного характера;
- болезни ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли, даже усиливающиеся при нагрузке, неопасны. Однако если в течение 3-5 дней нет улучшений, а боль в спине усиливается, нужно срочно обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног, пальцев стоп, стоп;
- учащенное мочеиспускание либо, наоборот, очень редкое;
- снижение чувствительности при дефекации и мочеиспускании.
Признаки боли спины в шейном отделе:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- повышенное или пониженное артериальное давление;
- онемение и болезненность в руках, плечах, пальцах рук, кистях.
Грудной отдел:
- болезненность под лопаткой (возможно обострение боли при движении);
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, если она не связана с серьезными патологиями, проходит за 3-4 дня. Если этого не происходит, нужно обязательно посетить врача. Кроме того, причинами для срочного обращения к специалисту являются:
- очень интенсивная болезненность;
- боль, которая усиливается в ночное время;
- когда болит в любом положении тела и нельзя принять позу, в которой наступает облегчение;
- боль, возникшая внезапно и впервые в жизни;
- когда от болевого синдрома страдает человек либо моложе 20 лет, либо старше 55;
- недавняя травма спины;
- лихорадка;
- снижение массы тела без видимых причин;
- прогрессирующие расстройства по профилю неврологии;
- общая слабость;
- изменение походки;
- длительный прием кортикостероидов;
- нарастание болезненности в течение месяца, отсутствие улучшений на фоне терапии;
- болезненность иррадиирует в ногу, особенно ниже колена;
- в одной или обеих ногах возникает слабость, онемение кожных покровов, покалывание.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Чаще всего пациенты не знают, к какому врачу обращаться. Комплексным лечением болей в спине занимается невролог. Именно к нему нужно обращаться при проблемах с позвоночником. Однако до приезда специалиста или визита к нему нужно оказать первую помощь при боли в спине.
Как облегчить или снять боль в домашних условиях?
Самое главное – расслабиться. Для этого нужно лечь на живот на твердую и ровную поверхность. Лучше всего – на пол. Через несколько минут надо аккуратно перевернуться на спину и поднять ноги, зафиксировав их так, чтобы бедра были под углом 90 градусов. Так вы снимите нагрузку с позвоночника.
Можно использовать противовоспалительные средства в виде мазей и кремов. После снятия болевого синдрома надо аккуратно подняться и зафиксировать болевший участок, например, перевязав шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно таким простым средством, как холодный компресс. Он не даст полного избавления, но облегчит состояние. Это может быть продукт из морозилки, пакет со льдом и др. Также помощь при боли можно оказать путем прикладывания греющего компресса или грелки. Только важно не перегревать больное место.
Что еще помогает?
Снять дискомфорт поможет легкая физическая нагрузка, направленная на разминание мышц, усиление кровообращения. Это может быть неторопливая прогулка, упражнения на растяжение мышц.
Медицина против боли: методы врачебного вмешательства
В первую очередь устанавливается заболевание, вызвавшее боль, и начинается его лечение. Попутно для снятия дискомфорта, лечения хронической боли применяются лекарственные средства:
- анальгетики, НПВС, в редких случаях – наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Человеку прописывается постельный режим, ношение фиксирующего корсета (например, при невралгии).
Важным этапом лечения является физиотерапия. Ее основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также проводится рефлексотерапия:
- электронейростимуляция;
- приемы акупунктуры.
Эффективны при болях в спине массаж, остеопатия, мануальная терапия, ЛФК. Эти методики применяются, когда болезненность вызвана заболеваниями мышц и позвоночника, в ходе реабилитации после травм.
Профилактика
Клинические рекомендации для профилактики межпозвонковых грыж и остеохондроза:
- больше двигаться, делать гимнастику по утрам, заниматься йогой;
- принимать контрастный душ с последующим растиранием полотенцем для усиления обменных процессов;
- раз в полгода проходить курс массажа (до 10 сеансов);
- поддерживать здоровье печени, потому что от нее зависит выработка коллагена;
- повышать иммунитет;
- избегать стрессов, наладить ровный психологический фон;
- контролировать вес, потому что каждые лишние 10 кг – это примерно 0,5 кг дополнительной нагрузки на один позвонок, что приводит к быстрому износу.
Кроме того, важно:
- Правильно стоять и ходить. Правильная осанка – это когда вы встаете к стене и касаетесь ее затылком, лопатками, ягодицами и пятками. При ходьбе и стоянии нужно стараться поддерживать именно такое положение.
- Сидеть в правильной позе: не откидываться далеко назад, не наклоняться вперед. Следует плотно прижиматься спиной к спинке стула, иметь опору под поясницу и шею. Каждые 15 минут – менять положение ног, потягиваться.
- Спать на анатомически правильном или ортопедическом матраце.
- После пробуждения, еще в кровати, делать простые упражнения ногами и руками, потянуться перед тем как встать (делать это нужно без резких движений).
- Не носить в одной руке тяжелые сумки. Лучше распределять покупки равномерно на два пакета.
- Не носить сумку через плечо. Полезнее для спины – рюкзак с двумя лямками.
- Маленького ребенка нужно носить с прямой спиной, не прогибаться назад. Совсем малыша лучше всего носить на груди в специальном слинге, а чуть подросшего – сзади.
- При переносе тяжелых предметов не наклоняться и не поворачиваться корпусом.
- Не наклоняться при уборке – использовать удлинитель для ручки пылесоса и швабру (не мыть полы одной только тряпкой, стоя на коленях).
- Чаще употреблять в пищу виноград, яблоки, клубнику, грушу, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следить за балансом магния и калия в рационе. Употреблять орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключить вредные привычки – алкоголь и курение.
- Заниматься плаванием, бегом (но только с амортизирующими стельками и в специальной спортивной обуви), ходить на лыжах.
Обязательно посещайте врачей для профилактических осмотров, чтобы не допустить ухудшения ситуации при наличии болезни и вовремя начать лечение.
Источник